A méhnyak-terhesség, vagy más néven cervicalis graviditás (CG), a méhen kívüli terhességek egyik legritkább, de annál súlyosabb formája. Előfordulása a nemzetközi adatok szerint körülbelül 1:1 000-1:18 000 terhesség között mozog, az összes extrauterin terhesség kevesebb mint 1 százalékát téve ki. Ritkasága ellenére kiemelt jelentőségű állapotról van szó, mert a méhnyak sajátos anatómiai és érellátási viszonyai miatt a vérzés kockázata rendkívül nagy.
A méhnyak kötőszövetesebb, kevésbé izmos falú, mint a méhtest, ezért nem képes olyan hatékonyan összehúzódni, mint a méh ürege. Ez az oka annak, hogy a leváló lepényszövet súlyos, akár életveszélyes vérzést idézhet elő.
A méhnyak-terhesség tünetei és felismerése
A méhnyak-terhesség tünetei eltérhetnek a szokásos terhességi tünetektől. A legjellemzőbb a fájdalom nélküli, élénkpiros, alvadékos vérzés, ami félrevezető lehet. A vérveszteség gyorsan súlyossá válhat, vérszegénységet, vérnyomásesést, szapora pulzust és sápadtságot okozhat. Szédülés, gyengeség, ájulásközeli állapot esetén azonnali sürgősségi ellátás szükséges.
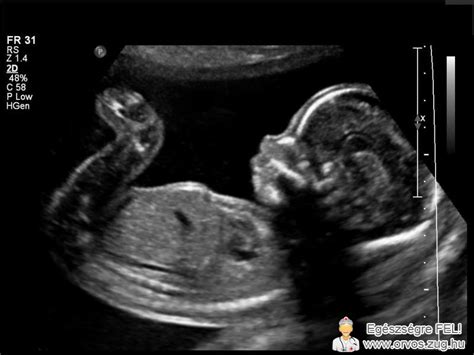
A diagnosztika az elmúlt évtizedekben jelentősen fejlődött. Míg korábban a méhnyak-terhességet gyakran csak műtét során ismerték fel, ma a korai terhességi ultrahangvizsgálat kulcsszerepet játszik a felismerésben. A transzvaginális ultrahang lehetővé teszi, hogy az orvos pontosan lássa a petezsák elhelyezkedését. Cervikális graviditás esetén a terhességi zsák a méhnyakcsatornában helyezkedik el, a méh ürege üres, a belső méhszáj zárt, és jellegzetes „homokóra” alak figyelhető meg.
A korszerű Doppler-ultrahang vizsgálat kimutathatja a trophoblast fokozott keringését is, ami segít elkülönítani az állapotot egy vetélés során a méhnyakba csúszó terhességi szövettől. A laboratóriumi vizsgálatok közül a szérum béta-hCG szint követése fontos szerepet játszik. A diagnózis felállítása után rendszeres kontroll szükséges, hogy megbizonyosodjanak a hormonszint csökkenéséről.
Differenciáldiagnózis
Nem minden vérzéssel járó korai terhesség jelent méhnyak-terhességet. Előfordulhat például, hogy egy már elhalt terhesség a méhüregből a méhnyak felé halad - ezt nevezik „abortus in progress”-nek. Ilyenkor a belső méhszáj gyakran nyitott, és a petezsák nem tapad a méhnyak falához. A pontos elkülönítés létfontosságú, mert a kezelési stratégia eltérő, és a helytelen beavatkozás súlyos vérzéshez vezethet.
Kockázati tényezők
Bár a kiváltó okok pontosan nem ismertek, a szakirodalom több kockázati tényezőt is azonosított. Ilyen lehet a korábbi méhűri beavatkozás - például ismételt küret, császármetszés, méhnyálkahártya-sérülés -, az asszisztált reprodukciós eljárások alkalmazása, valamint bizonyos méhfejlődési rendellenességek. A feltételezések szerint a méhnyálkahártya károsodása vagy hegesedése befolyásolhatja az embrió beágyazódásának helyét. Fontos azonban hangsúlyozni: a legtöbb esetben nem lehet konkrét okot kimutatni, és az érintett nők többsége semmilyen előzetes figyelmeztető jelről nem számol be.
A méhnyak-terhesség kezelése
A kezelés az utóbbi években szintén változott. Korábban a méhkaparás volt az elsődleges megoldás, de ma már - különösen korai felismerés esetén - egyre inkább a konzervatív, méhmegtartó terápiák kerülnek előtérbe. Alkalmazható például methotrexát-kezelés, amely a gyorsan osztódó trophoblast sejtek növekedését gátolja. A gyógyszer adható szisztémásan vagy közvetlenül a terhességi zsákba injektálva. A cél a terhességi szövet fokozatos felszívódásának előidézése, a súlyos vérzés elkerülésével.
Bizonyos esetekben kombinált eljárásra van szükség. A méhnyakba helyezett katéterrel történő tamponálás, a méhartériák embolizációja - vagyis a vérző erek radiológiai úton történő elzárása - életmentő lehet. Ezek az intervenciós radiológiai módszerek lehetővé teszik, hogy a méh eltávolítása nélkül kontrollálják a vérzést. Súlyos, kontrollálhatatlan vérzés esetén azonban még ma is előfordulhat, hogy a méheltávolítás az egyetlen biztonságos megoldás. Ez különösen tragikus lehet olyan nő számára, aki még gyermeket szeretne, ezért a korai diagnózis kulcsfontosságú.
A korai méhnyak elégtelenségről
A jövőbeli termékenység és a pszichés feldolgozás
A jövőbeli termékenység kérdése érthetően aggodalmat kelt az érintettekben. Jó hír, hogy időben felismert és szakszerűen kezelt cervikális graviditás után a későbbi normál méhen belüli terhesség esélye jó lehet. Ugyanakkor a következő várandósság során korai ultrahangvizsgálat javasolt, hogy megerősítsék a terhesség megfelelő elhelyezkedését.
A pszichés feldolgozás sem elhanyagolható: a hirtelen vérzés, a sürgősségi ellátás, az esetleges műtéti beavatkozás komoly traumát jelenthet. Szükség esetén érdemes pszichológiai támogatást is igénybe venni.
A megvastagodott méhnyálkahártya
A megvastagodott méhnyálkahártya (endometrium) önmagában nem feltétlenül jelent problémát, sőt, a sikeres terhességhez elengedhetetlen, hogy a megtermékenyített petesejt beágyazódhasson. Azonban kóros mértékű vagy nem megfelelő időzítésű vastagodás utalhat elváltozásokra.
Mire utalhat a megvastagodott méhnyálkahártya?
A megvastagodott méhnyálkahártya több dologra is utalhat:
- Egyszerű hiperplázia: A méhnyálkahártya sejtjei túlzott növekedésnek indulnak, de nincs szerkezeti változás.
- Komplex hiperplázia: Zsúfoltabb és szabálytalanabb mirigyszerkezet alakul ki az endometriumban.
- Komplex atipikus hiperplázia: A legsúlyosabb típus, amely szabálytalan mirigyszerkezethez atípusos sejtek társulásával jön létre.
- Polip vagy daganat: Jóindulatú polipok és rosszindulatú daganatok is állhatnak a méhnyálkahártya vastagodása mögött.
- Hormonális egyensúlyzavarok: Ilyen lehet az ösztrogéndominancia vagy a progeszteronhiány.
- Menopauza utáni vérzés: A menstruációs ciklusok leállása utáni vérzés is a méhnyálkahártya vastagodásával járhat.
Diagnosztika és kezelés
A méhnyálkahártya vastagságát kismedencei vagy transzvaginális ultrahanggal lehet mérni. Azonban az ultrahang csak az eltérést tudja feltárni, a sejtszintű eltérések kimutatására nem alkalmas. Ezért rendkívül fontos a méhnyálkahártya biopszia az elváltozás jellegének és típusának pontos azonosításához. A hiszteroszkópia is segíthet a méhnyálkahártya vizsgálatakor.
A vastag méhnyálkahártya kezelése függ az okától. Hormonális problémák esetén progesztin terápia vagy más hormonális kezelések jöhetnek szóba. Polipok vagy daganatok esetén műtéti eltávolításra lehet szükség. Fontos tudni, hogy a méhnyálkahártya vastagodása, különösen a menopauza utáni vérzés esetén, komolyabb elváltozásokra is utalhat, ezért minden esetben orvosi kivizsgálás szükséges.
A méhnyálkahártya vastagsága és a termékenység
A sikeres terhességhez a méhnyálkahártyának megfelelő vastagságúnak kell lennie ahhoz, hogy a megtermékenyített petesejt beágyazódhasson. Az optimális vastagság általában 8-12 mm. A túl vékony méhnyálkahártya is okozhat meddőséget vagy ismételt vetéléseket.
A méhnyálkahártya vastagságát befolyásolhatják:
- Hormonális egyensúlyzavarok (ösztrogénhiány).
- Az endometriumban kialakult hegszövet korábbi műtét vagy fertőzés után.
- A kismedence elégtelen vérellátása.
- Bizonyos gyógyszerek szedése.
A méhnyálkahártya vastagítására léteznek természetes módszerek is, mint például bizonyos vitaminok (E-vitamin), omega-3 zsírsavak, ligetszépe olaj, illetve gyógynövények (palástfű tea, málnalevél tea). Természetesen minden esetben javasolt először orvos véleményét kikérni.
Ön tehát akkor jár el a legkörültekintőbben, ha vérzéskimaradás után nemcsak a terhesség tényét igazolja, hanem annak helyét is ellenőrizteti. Ha szokatlan, élénkpiros vérzést tapasztal, különösen a terhesség korai heteiben, ne várakozzon. A gyors felismerés életet menthet - és nem ritkán a későbbi gyermekvállalás lehetőségét is megőrzi.

tags: #megvastagodott #mehnyalkahartya #utalhat #terhessegre