Magyarországon napjainkban a párok 15-20%-a érintett a meddőség problémakörében. Ebbe a halmazba azok a házastársak esnek, akik több mint egy éve igyekeznek ugyan, a csoda azonban mégis elmarad. Ha nem sikerül természetes úton áldott állapotba kerülni, még akkor is van lehetőségünk gyermeknemzésre: a mesterséges megtermékenyítések valamely módszerének köszönhetően nagyobb eséllyel válhatunk akár rövid időn belül is szülővé.
A legismertebb módszerek közé tartozik az inszemináció, a lombikbébi program, az asszisztált hatching, illetve az ICSI, vagyis az intracitoplazmatikus spermium injektálás. A mesterséges megtermékenyítés olyan orvosi eljárás, amelynek célja, hogy azoknak a pároknak nyújtson segítséget, akik természetes úton nem tudnak gyermeket nemzeni.
A lombikbébi program lépései és módszerei
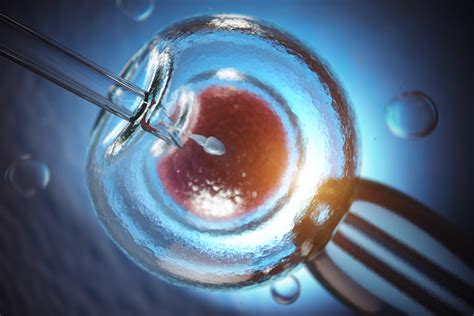
Az in vitro fertilizáció (IVF, közismert nevén lombikbébi program) során a petesejt hímivarsejttel történő megtermékenyítése a testen kívül, laboratóriumi körülmények között történik. A megtermékenyítést követően a létrejött embriót visszajuttatják a méhbe. Ez az eljárás az asszisztált reprodukciós technológiák (ART) közé tartozik, és az elmúlt évtizedek technológiai fejlődésének köszönhetően egyre biztonságosabbá és eredményesebbé vált.
A lombikbébi kezelés lényege, hogy a lombikban a petefészek tüszőjéből kiemelt petesejtet egyesítik a férfi spermiummal, majd visszahelyezik a méhkürtbe. Ez utóbbit laparoszkópos eljárásnak hívják.
A lombikbébi kezeléshez persze kevés egy lombik sterilizálása - hosszabb előkészületek szükségesek. Először is a gyerekre vágyó pár mindkét tagját alaposan meg kell vizsgálni, hogy kiderüljön, mi az oka a meddőségnek. Bármi is legyen, a női szervezetben mindenképp azt kell előidézni, hogy a havi egy petesejt helyett ezúttal legalább négy, de lehetőleg még több petesejt érjen meg. Ezt hormontartalmú gyógyszerekkel (ezek tabletták és injekciók egyaránt lehetnek) segítik elő, természetesen folyamatos ellenőrző vizsgálatok kíséretében.
Amikor megértek a peték, egy kisebb műtéttel (általában a hüvelyen keresztül) ultrahang-ellenőrzés mellett leszívják a petefészkekből a petesejteket is tartalmazó tüszőfolyadékot, és befecskendezik az előkészített lombikba. Ezután zajlik le ott a petesejtek megtermékenyítése, ami azt jelenti, hogy a petesejtre a leendő apától vett, 200-300 ezer spermiumot cseppentenek. A petesejteknek ilyenkor általában a 60-80 százaléka termékenyül meg, az életkor illetve hormonális szint függvényében.
Ha a meddőségnek az volt az oka, hogy a petesejtek nem tudtak megtapadni a nő méhében, akkor előzőleg kissé elvékonyítják az embriót borító, ún. üveghártyát, ami elősegíti a beágyazódást.
A kezelés során az első lépés az ovuláció stimulálása. Ekkor az orvos hormonokat ad a pár hölgy tagjának, hogy több petesejt érje el az érettséget.
A testen kívüli eljárások során a petesejt és a spermiumok találkozása szintén laboratóriumi körülmények között történik. Az in vitro fertilizáció (IVF) az egyik leggyakrabban alkalmazott testen kívüli eljárás. Elsőként a pár hölgytagját hormonkezeléssel stimulálják, hogy több petesejt érjen el megfelelő érettségi szintet.
Az asszisztált reprodukció (intracytoplasmic sperm injection, ICSI) egy másik testen kívüli eljárás, amely hasonlóan működik az IVF-hez, de a petesejtekbe a spermiumokat egyesével injektálják. Az asszisztált hatching (AHA) az IVF kezeléshez kapcsolódó eljárás. Az embrió külső héját eltávolítják, hogy az könnyebben be tudjon ágyazódni a méhbe.
Az IVF (in vitro fertilizáció) és az ICSI (intracitoplazmatikus sperma injekció) módszerek is mesterséges megtermékenyítést jelentenek, azonban az ICSI egyfajta „speciális esete” az IVF-nek. Az IVF során az embriókat petricsészékben vagy lombikban kezelik és tárolják, ahol a spermiumok és petesejtek találkozhatnak. Az ICSI során azonban egy speciális eszközzel a spermiumot közvetlenül az egyes petesejtekbe injektálják.
Az ICSI-t általában akkor alkalmazzák, ha a hagyományos IVF nem sikerül, vagy a férfi partnernek nagyon alacsony a spermiumszáma vagy azok mozgékonysága. Mindkét eljárás sikeres esetben petesejt megtermékenyítéssel zárul, így elég magas eséllyel nyújt lehetőséget a meddőség kezelésére.
Mind az ICSI, mind a PICSI eljárás a meddőség kezelését szolgálják. Az ICSI megtermékenyítési módszernél a spermiumot egy speciális tű segítségével közvetlenül beinjektálják a petesejtbe, így biztosítva a megtermékenyülést. A PICSI (Physiological Intracytoplasmic Sperm Injection) eljárás során először a spermiumokat egy különleges kémiai oldatban „áztatják”. Megtörténik a legegészségesebb spermium kiválasztása, majd az ICSI módszerét alkalmazzák a megtermékenyítéshez. A PICSI módszerrel hatékonyabb lehet az eljárás, mivel a kiválasztott spermiumok nagyobb valószínűséggel képesek megtermékenyíteni a petesejteket.
A lombikbébi-eljárás egy több lépcsőből álló, bonyolult eljárás. A pár női tagjánál történő hormonstimulációt majd a tüszőleszívást követően, a petesejteket laboratóriumi körülmények között, megtermékenyítik a hímivarsejtekkel.
Dr. Tóth Alexandra arra kérdésemre, hogy miben különbözik ez a két eljárás, elmondta, hogy a kettő technika közül a hagyományos IVF az, ami leginkább hasonlít a természetes megtermékenyítés körülményeire. Ennél az eljárásnál először előkészítik a petesejteket, és megfelelő körülmények között (tápoldatban) összeengedik a spermával (egy petesejtre adott mennyiségű mintát csepegtetnek). Vannak olyan kizáró tényezők (pl. nagyon súlyos eredetű férfi meddőség esetén, amikor a spermium számbeli, morfológiai vagy mozgásbeli eltérést mutat), amelyek nem teszik lehetővé a hagyományos IVF eljárást - hangsúlyozta a szakember.
A férfi eredetű probléma egyik javallata egy mesterségesebb, szakmai ajánlások alapján alkalmazható eljárás, az ICSI. Az ICSI esetében - a hagyományos IVF során is alkalmazható - spermaszelekciós eljárást vesznek igénybe, vagy ha nem indokolt, akkor a mikroszkóp alatt a biológus kiválaszt egy spermiumot majd ezt fecskendezik mikromanipulátor segítségével a petesejtbe.
Az ICSI kezelést tradicionálisan a férfi eredetű meddőség esetében alkalmazták - árulta el a doktornő. Manapság, azonban a hagyományos IVF kezelés háttérbe szorult, míg az ICSI-t egyre szélesebb körben alkalmazzák, hiszen növeli a megtermékenyítési arányt.
Többféle technika és eljárás létezik - tudtam meg a doktornőtől, melyekhez nemzetközi ajánlások is vannak.
Nagyon átfogó és a laikusok számára is jól érthető a humán asszisztált reprodukcióra és embriókutatásra felügyelő brit hatóság (Human Fertilisation and Embryology Authority, HFEA) által összeállított tájékoztató, ami a termékenységi kezelés során igénybevehető extra eljárásokat a közlekedési lámpák színeivel jelöli (Traffic Light System). Az, hogy egy eljárást hatékonynak minősítenek-e, elsősorban az határozza meg, hogy rendelkezésre állnak-e nagy esetszámú randomizált kontrollált vizsgálatok (ún. RCT-k).
Fontos, hogy ezekkel az eljárásokkal kapcsolatban a meddőségi szakembertől kérjünk tájékoztatást, aki a konzultáció keretén belül mindig az adott párra és személyre szabottan fogja elmagyarázni azokat a technikákat, amelyek szóba jöhetnek. Sok páciens esik ugyanis abba a hibába, hogy elegendő háttértudás nélkül olvas el minden, az interneten fellelhető információt, és ő maga szeretne választani. Bízzuk magunkat a szakemberre és az ő kompetenciájára!
Ez az eljárás, amit főleg friss visszaültetések esetén használnak, az embriót körülvevő külső burok, a zóna pellucidának a mesterséges (lézerrel történő) megnyitását jelenti. Ahhoz ugyanis, hogy az embrió a méh üregébe érve megtapadhasson a méhnyálkahártyán, először meg kell törnie a burkot, majd ki kell kelnie belőle (angolul: hatching). Az AHA-eljárással pedig ebben fognak neki segíteni.
A PICSI eljárással az életképes hímivarsejteket választják ki. Ezzel az eljárással a spermiumok hialuronsavas kötését vizsgálják meg egy speciális petricsészében.
A lombikbébi-eljárásban lehetőség van a visszaültetés előtti embriók genetikai vizsgálatára (preimplantációs genetikai teszt). A hazai törvényi szabályozás értelmében csak a PGT-SR és a PGT-M van engedélyezve. Ez azt jelenti, hogy az embriót csak a szülőpár által hordozott kromoszómaszerkezeti vagy monogénes (egy génhez kötött) öröklődő betegségekre lehet bevizsgálni - hangsúlyozta dr. Tóth Alexandra. A javallatot klinikai genetikus orvosnak kell felállítani, és egy háromfős genetikai bizottság engedélye szükséges a jóváhagyáshoz. A mintavételre az esetek nagy részében az 5. napos embrióból kerül sor.
Bár az ICSI rendkívül hatékony módszer a meddőség kezelésére, bizonyos kockázatokat mégis magában hordoz, mint a legtöbb orvosi beavatkozás. Az ICSI segítségével létrejövő embriók magasabb arányban mutathatnak genetikai rendellenességeket, mint a természetes úton fogant embriók, valamint magasabb lehet a kockázat a koraszülésre és bizonyos terhességi szövődményekre.
Az IVF (in vitro fertilizáció) során az embriókat petricsészékben vagy lombikban kezelik és tárolják, ahol a spermiumok és petesejtek találkozhatnak. Az ICSI során azonban egy speciális eszközzel a spermiumot közvetlenül az egyes petesejtekbe injektálják.
Az ICSI hatékonysága nagymértékben függ a párok egészségi állapotától, az életkoruktól, valamint a spermiumok és a petesejtek minőségétől. A statisztikák szerint az ICSI magas hatékonyságú eljárásnak számít.
Az ICSI eljárás általában 2-5 napig tart, hogy megállapítsák, sikerült-e a megtermékenyítés, és az embriók megfelelően tudnak-e fejlődni. Az embrió-beültetés után további 10-14 napig kell várni az első terhességi teszttel, hogy megtudjuk, sikeres volt-e az eljárás.
Az IVF teszikben vagy lombikokban történik a megtermékenyítés.
Az IVF során az embriókat petricsészékben vagy lombikban kezelik és tárolják.
Az első magyar lombikbébi tíz évvel később született meg, mint brit elődje, ami akkor nagy eredménynek számított. Egy paksi, színesbőrű kislány volt, és a Pécsi Orvostudományi Egyetemen látta meg a napvilágot, 1988-ban. Azóta boldog felnőtté vált, és több mint ezer, pécsi születésű baba számára nyitotta meg az utat. Országszerte pedig évente több száz lombikbébi születik, s még több születhetne, ha a klinikáknak több pénzük lenne a programokra.
1978. július 25-én, 23 óra 47 perckor született meg Nagy-Britanniában (Oldhamben) a lombikban fogant Louise Brown. Szülei kilenc éven át jártak orvostól orvosig, amíg végül eljutottak a Robert Geoffrey Edward pszichológus és Patrick Steptoe nőgyógyász vezette laboratóriumhoz, ahol még „kémcső-program” volt a későbbi lombikbébiprogram neve. 1977. november 10-én végrehajtották a mesterséges megtermékenyítést, amely akkor még hatalmas vitákat váltott ki, világszerte. A program ellenzői mindenféle klónok és rémalakok előállítását fantáziálták az eljárás mögé, mintha az egész folyamat az emberen kívül, mesterséges környezetben és folyamatos, rossz szándékú beavatkozások közepette zajlott volna. Az egészséges kislány megszületése azután eloszlatta az aggályokat, és megnyithatta a sort a további babák születése előtt.
A ReproGenesis Klinika tapasztalt embriológusai rendkívül magas sikerrátával büszkélkedhetnek: a petesejtek mintegy 85-100%-os megtermékenyülését érik el az eljárások alkalmával. Az embriókat 5 napig tenyésztik, így rendkívül nagy a sikeres beültetésre való esély.
A sikertelen ICSI eljárás több különböző okra vezethető vissza. Ha a spermiumok száma, vagy mozgékonysága alacsony, akkor nehéz lehet egy megfelelő spermium kiválasztása. Illetve ha a spermiumok genetikailag nem megfelelőek, akkor az ICSI eljárás során nem tudják megtermékenyíteni a petesejtet. Ha sikertelen a megtermékenyülés, minden esetben a kezelőorvosnak kell felvázolnia a lehetséges további beavatkozásokat vagy életmódbeli változtatásokat, hiszen ő ismeri pontosan a test, az embriók, valamint a spermák állapotát. Előírhat életmódbeli változtatást, táplálékkiegészítők rendszeres szedését, vagy más kezelést, ami megszűntetheti a kiváltó okot.
Tévhit: Az IVF minden esetben sikeres. Tény: Az IVF jelentősen növeli a teherbeesés esélyét, azonban a beavatkozás nem minden esetben sikeres. Az eredményességet több tényező is befolyásolja, például az életkor, a meddőségi probléma jellege, valamint a petesejtek és a spermiumok minősége.
Tévhit: A meddőség kezelésének egyetlen módja az IVF. Tény: Az IVF csak egyike a sokféle elérhető termékenységi kezelésnek. További kezelési lehetőségként elérhető a gyógyszeres terápia, a sebészi beavatkozás és a méhen belüli megtermékenyítés - a kezelés típusa elsősorban a meddőség hátterében álló októl függ.
Tévhit: IVF során mindig ikerterhesség alakul ki. Tény: Régebben az IVF során a többszörös embriótranszfer miatt nagyobb volt az esélye az ikerterhességnek, de a modern gyakorlatban egyre gyakoribb az egyetlen embrió visszaültetése, hogy csökkentsék a többes terhességek kockázatát.
Tévhit: Az IVF növeli a magzati rendellenességek kockázatát. Tény: A legtöbb IVF-kezeléssel fogant gyermek egészségesen születik. Bár minimálisan magasabb a kockázata bizonyos születési defektusoknak IVF esetén, összességében mégis alacsony a kockázat.
Tévhit: Az IVF fokozott egészségügyi kockázatot jelent az anya számára. Tény: Az IVF leggyakoribb mellékhatásai enyhék, általában enyhe puffadás és székrekedés jelentkezik. A súlyos szövődmények ritkák és jól kezelhetők.
Tévhit: Az ananászfogyasztás javíthatja az IVF sikerességét. Tény: Nincs tudományos bizonyíték arra, hogy az ananász vagy bármely egyéb specifikus élelmiszer fogyasztása növelné a kezelés sikerességét.
Tévhit: Az IVF-fel fogant gyermekeknek fejlődésbeli problémáik vannak. Tény: A legtöbb IVF-kezeléssel fogant gyermek normálisan fejlődik.
Tévhit: Az IVF csökkenti a petefészek petesejt tartalékait. Tény: Az IVF során stimulálják a petefészkeket, hogy egyszerre több petesejtet érleljenek meg a menstruációs ciklus során. Ez azonban nem csökkenti a petefészek tartalékait.
Tévhit: A petefészek-stimuláció daganatok kialakulását okozhatja. Tény: A jelenlegi kutatások egyelőre nem igazoltak kapcsolatot a petefészek stimulációs kezelés és a petefészekrák fokozott kockázata között.
Tévhit: Az IVF korai menopauzát eredményez. Tény: Az IVF során előidézett hormonális változások a menopauza tüneteit idéző panaszokat okozhatnak, ez azonban nem jelenti azt, hogy ténylegesen megkezdődne a menopauza.
Tévhit: Ha az első IVF sikertelen, a következő is biztosan az lesz. Tény: Az IVF sikertelenségének hátterében számtalan tényező állhat, azonban a sikertelen kezelés nem jelenti automatikusan azt, hogy a következő kezelés is az lesz. Az IVF sikeressége számos biológiai és hormonális tényező függvénye. Fontos, hogy a kezelőorvosa azonosítsa a sikertelen beavatkozás okát, és speciálisan úgy alakítsa a kezelési protokollt, hogy minimalizálja a következő kezelés eredménytelenségének kockázatát.
Tévhit: Az IVF sikerességét nem befolyásolja az életmód. Tény: Gyakori tévhit, hogy az IVF a meddőség biztos kezelési módszere, amely felülírja az egészségtelen életmód okozta bármely negatív hatást - e tévhit miatt pedig gyakran irreális elvárásokkal állnak a páciensek az IVF-kezeléshez. Kimutatták, hogy bizonyos életmódbeli tényezők - a túlsúly, a dohányzás, az alkoholfogyasztás és a krónikus stressz - termékenységi problémákhoz vezethet mindkét nemnél.
A Pseudomonas fertőzés: kockázatok és megelőzés
A Pseudomonas aeruginosa egy opportunista kórokozó, amely ellenálló képességéről és a különböző környezetekben való szaporodási képességéről ismert. Ezért gyakori fertőzési ok, különösen a legyengült immunrendszerű egyéneknél. A Pseudomonas fertőzések megértése kulcsfontosságú, mivel súlyos egészségügyi szövődményekhez vezethetnek, ha nem diagnosztizálják és nem kezelik őket azonnal.
A Pseudomonas fertőzés minden olyan fertőzésre utal, amelyet a baktérium okoz. Pseudomonas aeruginosaEz a szervezet egy Gram-negatív, pálcika alakú baktérium, amely gyakran megtalálható a talajban, a vízben és különféle környezetekben, beleértve a kórházakat is. A Pseudomonas fertőzések a test különböző részeit érinthetik, beleértve a tüdőt, a véráramot, a húgyutakat és a bőrt.
A Pseudomonas aeruginosa mindenütt jelen van a természetben, gyakran nedves környezetben található meg. Bár a Pseudomonas aeruginosa önmagában nem örökletes, bizonyos genetikai hajlamok növelhetik a fertőzésekre való fogékonyságot.
Alapfeltételek: A krónikus betegségek, mint például a cukorbetegség, a rák és a tüdőbetegségek (pl. cisztás fibrózis) növelhetik a fogékonyságot a Pseudomonas fertőzésekre.
A Pseudomonas fertőzés tünetei a fertőzés helyétől függően változhatnak. Fontos megkülönböztetni a Pseudomonas fertőzéseket más bakteriális fertőzésektől, mivel a kezelés eltérő lehet.
A Pseudomonas fertőzések kezelése jellemzően antibiotikumokat foglal magában, mivel a baktérium gyakran rezisztens számos gyakori antibiotikummal szemben.
A rövid távú szövődmények közé tartozhat az elhúzódó kórházi tartózkodás és a sebészeti beavatkozások szükségessége.
A Pseudomonas fertőzések prognózisa a fertőzés helyétől, a beteg általános egészségi állapotától és a kezelés időszerűségétől függ.
Melyek a Pseudomonas fertőzés gyakori tünetei?
A gyakori tünetek közé tartozik a láz, köhögés, légzési nehézség és fájdalom a fertőzés helyén.
Hogyan diagnosztizálják a Pseudomonas fertőzést?
A diagnózis általában laboratóriumi vizsgálatokkal történik, mint például baktériumtenyésztés és érzékenységi tesztek.
Milyen kezelések állnak rendelkezésre a Pseudomonas fertőzésekre?
A kezelés általában antibiotikumokat foglal magában, gyakran kombinált terápiával.
Megelőzhető a Pseudomonas fertőzés?
A higiéniai szabályok betartása, különösen a kórházi környezetben, kulcsfontosságú a megelőzésben.
Kiket érint a Pseudomonas fertőzés?
Különösen veszélyeztetettek a legyengült immunrendszerű, krónikus betegek, valamint a kórházban ápoltak.
Milyen szövődmények léphetnek fel a kezeletlen Pseudomonas fertőzések után?
A kezeletlen fertőzések súlyos szepszishez, szervi elégtelenséghez és akár halálhoz is vezethetnek.
A Pseudomonas fertőzések fertőzőek?
Igen, a baktérium terjedhet érintkezés útján, különösen szennyezett felületekről vagy eszközökről.
Mennyi ideig tart általában a Pseudomonas fertőzés kezelése?
A kezelés időtartama a fertőzés súlyosságától és a baktérium antibiotikum-érzékenységétől függ, általában több hétig is eltarthat.
Milyen életmódbeli változások segíthetnek csökkenteni a Pseudomonas fertőzések kockázatát?
Az általános egészségi állapot javítása, a higiénia betartása és az orvosi utasítások követése csökkentheti a kockázatot.
Mikor kell orvoshoz fordulni Pseudomonas fertőzés gyanúja esetén?
Azonnal orvoshoz kell fordulni, ha a fenti tünetek bármelyikét tapasztaljuk, különösen, ha a kockázati csoportba tartozunk.
A Pseudomonas aeruginosa számos fertőzést okozhat, mint például véráramfertőzéseket, tüdőgyulladást (beleértve a lélegeztetőgéphez kapcsolódót), húgyúti fertőzéseket, sebgyulladásokat, follikulitist (pl. jakuzziból eredő kiütés), külső hallójárat-gyulladást (fülfertőzés), csontritkulást átszúrási sebekből és súlyosabb rendszeres fertőzéseket, mint például a vérmérgezést.
Az antibiotikumokkal szemben magas az alapvető ellenállása számos mechanizmus miatt, beleértve az efflux pumpákat és béta-laktamáztermelést.
A Pseudomonas aeruginosa jellegzetes kék-zöld festékeket termel (piocianint és pioverdint), amelyek hozzájárulnak virulenciájához úgy, hogy oxidatív stresszt generálnak és segítik a vas felvételét.
A Pseudomonas aeruginosa kezelése komoly kihívás az orvostudomány számára, elsősorban a baktérium multidrog-rezisztenciája miatt. Ez a kórokozó nemcsak hogy ellenáll számos antibiotikumnak, de képes gyorsan alkalmazkodni és újabb rezisztencia mechanizmusokat kifejleszteni.
Természetes ellenállóképesség: A P. A Pseudomonas különböző módszerekkel védi magát az antibiotikumok ellen. Beta-laktamázok például lebontják a béta-laktám típusú antibiotikumokat (pl. karbapenemek).
Genetikai elemek cseréje: Pl. a plazmidok átadásával a baktériumok könnyen megoszthatják az antibiotikum rezisztenciát kódoló géneket egymás között, ami horizontális géntranszfer révén gyors terjedést eredményez a populációban. Ez lehetővé teszi, hogy egyes törzsek azonnal rezisztenssé váljanak az újonnan bevezetett antibiotikumokkal szemben. Ezért az antibiotikumok hatékonysága folyamatosan csökken, és a rezisztens baktériumok okozta fertőzések kezelése egyre nehezebbé válik. Ezért kiemelten fontos a megfelelő antibiotikum-kezelés, valamint az új antibiotikumok folyamatos kutatása és fejlesztése.
A Pseudomonas aeruginosa fertőzések különösen veszélyesek lehetnek bizonyos betegcsoportok számára. A baktérium többféle szövetben és szervrendszerben okozhat problémát.
Légúti fertőzések:
Pneumonia, különösen ventilátorral összefüggő tüdőgyulladás intenzív osztályon fekvő betegeknél.
Véráramfertőzés (bakteriémia):
Központi vénás katéterhez kötött véráramfertőzések súlyos szepszishez vezethetnek.
Húgyúti fertőzések:
Különösen húgykatéterrel élő betegeknél gyakori.
Sebfertőzések:
Égési sérültek és műtéti sebek esetén gyakori komplikáció.
Légúti fertőzés esetén: köhögés, láz, nehézlégzés, zöldes-sárgás váladékozás jellemző.
Véráramfertőzésnél: hirtelen fellépő magas láz, hidegrázás, gyors szívverés és alacsony vérnyomás jelezheti a szepszist.
Húgyúti infekciókban: fájdalmas vizelés, gyakori vizelési inger, hasi vagy deréktáji fájdalom fordul elő.
Sebfertőzéskor: a seb környékén duzzanat, bőrpír és fájdalom tapasztalható.
A fertőzés súlyosságát nagyban befolyásolja az egyéni állapot és az időben történő diagnózis. A klinikai kép változatossága miatt fontos az orvos számára a pontos diagnózis és az egyéni kockázatok figyelembevétele.
A Pseudomonas aeruginosa kezelésében az egyik legnagyobb kihívás a baktérium magas fokú ellenállóképessége az antibiotikumokkal szemben. Karbapenemek (pl. Meropenem) és más széles spektrumú antibiotikumok használata mellett is rezisztens törzsekkel találkozhatunk.
Az antibiotikumokat gyakran kombinációban adják, hogy csökkentsék a rezisztencia kialakulását és növeljék a hatékonyságot.
Aminoglikozidok, mint például Tobramicin és amikacin, főként kombinációs terápiában alkalmazzák.
Fluorokinolonok, mint a Ciprofloxacin, szájszerven alkalmazhatók, de rezisztencia miatt nem mindig hatékonyak.
Kombinált antibiotikum-terápia: Egymást kiegészítő mechanizmusú szerek alkalmazása növeli az esélyt a sikeres kezelésre. Azonban a további kutatások és fejlesztések kulcsfontosságúak a multidrog-rezisztens Pseudomonas aeruginosa fertőzések kezelési kihívásainak legyőzésében.
A Pseudomonas aeruginosa kórházi környezetben való terjedése komoly veszélyt jelent az immunrendszer gyengült betegekre nézve.
Kézhigiénia: Az egyik leghatékonyabb módszer a fertőzések megelőzésére.
Az elővigyázatos intézkedések és szigorú higiéniai gyakorlatok segítenek csökkenteni a Pseudomonas aeruginosa által okozott fertőzések kockázatát az egészségügyi intézményekben.
A Pseudomonas aeruginosa kapcsán rengeteg tévhit és félreértés kering. Ezek nemcsak a laikusok, de olykor szakemberek körében is megnehezítik a helyes hozzáállást a fertőzések megelőzéséhez és kezeléséhez.
Tévhitek a Pseudomonas fertőzéssel kapcsolatban:
- „Minden Pseudomonas-fertőzés halálos kimenetelű.” Ez egy erős túlzás. Bár valóban veszélyes, különösen az immunhiányos vagy krónikus betegeknél, sok esetben időben elkezdett, megfelelő terápiával jól kezelhető.
- „Az antibiotikumok nem hatnak semmit sem ellene.” A valóság, hogy a baktérium rendelkezik természetes ellenálló képességekkel és képes multidrog-rezisztens törzseket kialakítani. Ez azonban nem jelenti azt, hogy nincs hatékony gyógyszerünk.
- „Csak kórházban lehet elkapni.” Bár valóban kórházi fertőző ágensként ismert, a Pseudomonas aeruginosa természetes környezetben is megtalálható: vízben, talajban, akár otthoni fürdőkádakban vagy medencékben is jelen lehet.
- „Az egészséges emberek számára nem veszélyes.” Az egészséges immunrendszerű személyek általában képesek legyőzni a baktériumot anélkül, hogy komoly tüneteket okozna.
A Pseudomonas aeruginosa, mint sok más baktérium, fontos szerepet játszik a természetes környezet tisztántartásában. A vízszennyező anyagok lebontásában és bioremediációban kulcsfontosságú szerepet tölt be. Azonban, ennek ellenére a Pseudomonas aeruginosa jelenléte jelentős kihívást jelenthet az ivóvíz tisztaságának biztosításában. A baktérium ellenálló képessége miatt nehéz lehet hatékonyan eltávolítani a víztisztító folyamatok során. Fontos megérteni ezeket a kihívásokat és kockázatokat annak érdekében, hogy hatékony stratégiákat dolgozhassunk ki az ivóvíz minőségének megőrzésére.
A Pseudomonas aeruginosa jelenléte tehát nem csupán egészségügyi környezetben, hanem akár az ivóvizeinkben is komoly kihívást jelenthet. A pangó víz ideális környezetet teremt a Pseudomonas aeruginosa szaporodásához. Megfelelő vízkezeléssel és higiéniai intézkedésekkel csökkenthető a Pseudomonas aeruginosa jelenléte pangó vizekben. Fontos, hogy az ivóvíz minősége megfeleljen a szigorú előírásoknak, hogy elkerüljük a baktérium okozta egészségügyi problémákat.
A víztisztítási folyamatban alkalmazott szűrők és fertőtlenítőszerek hatékonyan csökkenthetik a Pseudomonas aeruginosa jelenlétét az ivóvízben. Rendszeres karbantartás és ellenőrzések segíthetnek az esetlegesen felmerülő problémák gyors azonosításában és kezelésében.
A Pseudomonas aeruginosa az egészségügyi intézmények egyik legveszélyesebb kórokozója, amely különösen keresztfertőzéseket okoz. Ezek a fertőzések nemcsak a betegek állapotát súlyosbítják, hanem jelentős terhet rónak az egészségügyi ellátórendszerre is.
Kivételes ellenálló képesség:
A Pseudomonas aeruginosa rendkívül ellenálló a környezeti tényezőkkel szemben. A baktérium képes túlélni nedves és száraz felületeken egyaránt, valamint kiváló biofilm képző, ami megvédi a fertőtlenítőszerektől és az antibiotikumoktól.
Kórházi környezet ideális közege:
Az egészségügyi intézményekben rengeteg olyan eszköz és felület van - például infúziós pumpák, légzőkészülékek, katéterek -, amelyek kedveznek a baktérium szaporodásának és terjedésének.
Széles körű elterjedtség:
A Pseudomonas aeruginosa nem csak egy adott helyen fordul elő, hanem gyakran megtalálható betegágyak környékén, mosdókban, vízrendszerekben és légkondicionáló berendezésekben is.
A keresztfertőzések megelőzésének sarokköve a higiénia magas szintjének fenntartása.
Kézhigiénia: Az egészségügyi dolgozók kezének rendszeres és alapos mosása vagy fertőtlenítése 100%-os hatékonysággal csökkenti a baktérium terjedését.
Eszközök sterilizálása: Minden invazív eszközt - mint például katétereket vagy légzőcsöveket - szigorúan sterilizálni kell minden használat után.
Felületek tisztítása: Az egészségügyi intézményekben rendszeres takarítás, fertőtlenítés és karbantartás szükséges.
Személyi védőeszközök használata: Az egészségügyi személyzetnek megfelelő védőruházatot, kesztyűt és maszkot kell viselnie a betegek ellátása során.
Az egészségügyi intézményekben dolgozók és betegek egészségének védelme mindenki felelőssége.
Az aktívszén vízszűrők hatékonyan csökkentik a Pseudomonas aeruginosa jelenlétét a vízben, mivel megkötik a baktériumokat és azok toxinjait. Ezért az aktívszén vízszűrők használata ajánlott az egészségügyi intézményekben, különösen a vízzel érintkező eszközök, mint például a katéterek vagy légzőcsövek használatakor.
Az aktívszén szűrők cseréje és karbantartása rendszeres ellenőrzést igényel, hogy a hatékonyságuk ne csökkenjen. A Pseudomonas aeruginosa képes biofilmet képezni az aktívszén szűrők felületén, ami hosszú távon csökkentheti a szűrő hatékonyságát. Ezért fontos, hogy az aktívszén szűrőket rendszeresen tisztítsák és fertőtlenítsék, valamint időben cseréljék ki.
Az egészségügyi intézményeknek a Pseudomonas aeruginosa-fertőzések megelőzése érdekében folyamatosan figyelniük kell az aktívszén szűrők állapotát és hatékonyságát, valamint gondoskodniuk kell a megfelelő karbantartásról és csereidőpontok betartásáról. Fontos a rendszeres karbantartás és az aktívszén szűrők cseréje, hogy megelőzzük a Pseudomonas aeruginosa elszaporodását és biztosítsuk a tiszta ivóvizet.
Az aktívszén szűrők hatékony használata és karbantartása alapvető fontosságú a Pseudomonas aeruginosa-fertőzések megelőzésében. Az egészségügyi intézményeknek szigorúan be kell tartaniuk az előírt higiéniai protokollokat, és időben cserélniük kell az aktívszén szűrőket. A rendszeres tisztítás és fertőtlenítés továbbá csökkentheti a biofilm képződését, ezzel meghosszabbítva a szűrők élettartamát és növelve hatékonyságukat.
A Pseudomonas aeruginosa jelenléte a víztisztító rendszerekben nem ritka jelenség, különösen akkor, ha a körülményeket nem tartják megfelelően ellenőrzés alatt. Ez a baktérium rendkívül alkalmazkodóképes és képes túlélni olyan környezetekben is, ahol más mikroorganizmusok már nem maradnak életben. Ennek következtében fontos a rendszeres karbantartás és a megfelelő higiéniai előírások betartása a fertőzésveszély minimalizálása érdekében.
A víztisztítókban lévő aktívszenes szűrők hatékonyan képesek eltávolítani a Pseudomonas aeruginosa-t és más kórokozókat is a vízből. Azonban, ha a szűrőt nem cserélik időben vagy nem tisztítják megfelelően, akkor a baktériumok elszaporodhatnak és potenciálisan veszélyt jelenthetnek az egészségre. Ezért kiemelten fontos biztosítani a tiszta és megfelelően karbantartott szűrőket, valamint betartani az előírt higiéniai protokollokat.
A Pseudomonas aeruginosa könnyedén megtelepszik a víztisztítók belső felületein, főleg akkor, ha pangó vagy nem megfelelően kezelt víz található a rendszerben. Ezért fontos a rendszeres karbantartás és ellenőrzés, valamint a tisztítószerek rendszeres használata, hogy megelőzzük a baktérium felhalmozódását és terjedését.
A víztisztítók belső felületeinek rendszeres tisztítása és fertőtlenítése hatékony módszer lehet a Pseudomonas aeruginosa jelenlétének minimalizálására. Ha mégis felmerül a fertőzés gyanúja, fontos azonnal intézkedni és szakértő segítséget kérni a probléma megoldásához.
Az állóvíz ideális táptalajt biztosít a baktérium szaporodásához, mivel így hosszabb ideig maradnak életképesek és szaporodási ciklusuk is zavartalan marad. Ennek elkerülése érdekében fontos a rendszeres vízcserére és a szűrők megfelelő tisztítására való odafigyelés. A higiéniai protokollok betartása mellett fontos lehetőség lehet a víztisztító rendszer folyamatos monitorozása és az automatikus fertőtlenítő rendszerek bevezetése.
A vízrendszer különböző részei - például csövek, szűrők vagy tartályok - mind potenciális helyszínek lehetnek a baktérium felhalmozódására. Ezért rendszeres vizsgálatokra és karbantartásra van szükség a rendszer teljes működésének biztosítása érdekében. Ha azonban az egészségügyi intézményekben vagy más hasonlóan fontos helyeken fennáll a Pseudomonas aeruginosa veszélye, további intézkedésekre is szükség lehet, mint például a speciális fertőtlenítőszerek használata vagy a víztisztító berendezések gyakoribb karbantartása.
A vízfertőzöttségnek komoly egészségügyi következményei lehetnek, különösen a legyengült immunrendszerrel rendelkező betegek esetében. Ezért az egészségügyi intézményeknek kiemelt figyelmet kell fordítaniuk a vízminőség fenntartására és a fertőtlenítésre. A rendszeres karbantartás és ellenőrzések mellett a szakembereknek érdemes lenne oktatni az alkalmazottakat az alapvető higiéniai protokollok betartására is, hogy minimalizálják a fertőzés kockázatát.
A baktérium képes egy vékony, ragadós réteget képezni, melyben több sejtből álló közösségek élnek biofilmokben történő túléléséhez. Ez a biofilm megvédi őket a külső behatásoktól, például fertőtlenítőszerektől vagy antibiotikumoktól. A biofilmben lakó baktériumok nehezebben távolíthatók el és sokkal ellenállóbbak az általános tisztítási eljárásokkal szemben. A biofilmek nagyban hozzájárulnak a fertőzések terjedéséhez és nehezítik a higiéniai intézkedések hatékonyságát.
Éppen ezért, az egészségügyi intézményeknek kiemelt figyelmet kell fordítaniuk a biofilmek kezelésére és megelőzésére. A rendszeres tisztítás és fertőtlenítés mellett speciális eljárásokat is alkalmazhatnak a biofilmek eltávolítására, például enzimatikus kezeléseket vagy ultrahangos technológiát.
Ez a védett környezet hozzájárul ahhoz, hogy Pseudomonas aeruginosa hosszú távon fennmaradjon és szaporodjon. Azonban, a biofilmek kezelése nemcsak az egészségügyi intézményekre korlátozódik. A háztartásokban is fontos odafigyelni a megfelelő tisztításra és fertőtlenítésre, különösen olyan felületeken, mint például a fürdőszobák vagy a konyhák.
Az időben végzett megelőző intézkedések és alapos tisztítási eljárások segítségével csökkenthetjük a biofilmek kialakulását és ezzel együtt az antibiotikum-rezisztens baktériumok terjedését is. A környezettudatos háztartásokban a fenntartható tisztítószerek használata is hozzájárulhat a biofilmek hatékony eltávolításához, ezáltal elősegítve a tiszta és egészséges környezet fenntartását.
Útravalóul
Mivel a lombikeljárás egy igen összetett és hatalmas téma, ami sokfelé elágazik, így a későbbiekben további cikkeket is szeretnénk neki szentelni.
Lombikprogram | A petesejtek leszívása - 2. rész
tags: #lombik #pseudonomas #eseten