Amikor egy kismama kezébe veszi a pozitív terhességi tesztet, egy pillanat alatt megváltozik a világhoz való viszonya. Ebben az érzékeny időszakban az egyik legijesztőbb helyzet, amivel egy várandós nő találkozhat, ha az orvosa antibiotikum szedését javasolja egy makacs fertőzés leküzdésére. Fontos tudni, hogy a modern orvostudomány szerencsére ma már pontos válaszokkal szolgál ezekre az aggodalmakra, és segít különbséget tenni a valódi veszélyek és a tévhitek között. Nem minden gyógyszer ellenség, és gyakran a kezeletlen betegség sokkal nagyobb kockázatot jelent a babára, mint egy jól megválasztott terápia.
A méhlepény szerepe és a gyógyszerek átjutása
Sokan úgy képzelik el a méhlepényt, mint egy áthatolhatatlan falat, amely tökéletesen elszigeteli a babát a külvilágtól és az anya szervezetét érő hatásoktól. A valóságban azonban a placenta sokkal inkább egy kifinomult szűrőrendszerhez hasonlít, amely szelektivitása ellenére bizonyos anyagokat átenged. A legtöbb gyógyszermolekula, így az antibiotikumok jelentős része is képes átjutni ezen a gáton a passzív diffúzió révén. A molekulák mérete, zsíroldékonysága és a fehérjékhez való kötődési képessége határozza meg, mennyire könnyen jutnak át a babához. Az alacsony molekulasúlyú vegyületek szinte akadálytalanul vándorolnak át, míg a nagyobb, komplexebb szerkezetek nehezebben küzdik le ezt az akadályt. Ez a biológiai tény az alapja annak, hogy az orvosok miért mérlegelnek minden egyes felírt receptnél.
A terhességi trimeszterek és a gyógyszerek biztonságossága
A terhesség időszaka sem egységes a kockázatok szempontjából. Az első trimeszter, különösen a 3. és a 8. hét közötti időszak a legkritikusabb, hiszen ekkor zajlik az organogenezis, vagyis a szervek alapjainak kialakulása. Ebben a szakaszban a legkisebb külső zavar is súlyos következményekkel járhat. Az orvosi gyakorlatban világszerte az amerikai FDA (Food and Drug Administration) által kidolgozott osztályozást használták évtizedekig a gyógyszerek biztonságosságának megítélésére. Bár a rendszer folyamatosan modernizálódik, az alapvető kategóriák még mindig jó támpontot adnak a szakembereknek. Az ‘A’ kategóriába tartozó szerekről kontrollált vizsgálatok bizonyították, hogy ártalmatlanok, de ilyenekből nagyon kevés van az antibiotikumok között. A ‘C’ kategória már óvatosságra int, itt az előnyöknek jelentősen meg kell haladniuk a kockázatokat. A ‘D’ és ‘X’ kategóriák pedig egyértelműen kerülendők, kivéve az életveszélyes helyzeteket, ahol nincs más alternatíva. A modern szemlélet már nemcsak betűkben gondolkodik, hanem részletes leírásokat vár el a gyártóktól a reprodukciós kockázatokról.
Biztonságos antibiotikumok terhesség alatt
Ha antibiotikumra van szükség, az orvosok leggyakrabban a penicillin-származékokhoz nyúlnak. Ez a csoport, amelybe az amoxicillin vagy az ampicillin is tartozik, évtizedek óta a legmegbízhatóbb szövetségesünk a várandósság alatt. Szerkezetükből adódóan szelektíven a baktériumok sejtfalát támadják, ami az emberi sejtekben - és így a magzati sejtekben sem - nem okoz kárt. Hasonlóan jó biztonsági profillal rendelkeznek a cephalosporinok. Ezek a hatóanyagok (mint például a cefalexin vagy a cefuroxim) széles spektrumúak, tehát sokféle baktérium ellen hatásosak, miközben kíméletesek a fejlődő szervezethez. Gyakran alkalmazzák őket légúti fertőzések, középfülgyulladás vagy húgyúti panaszok esetén. Természetesen még a legbiztonságosabb gyógyszereknél is előfordulhatnak egyéni érzékenységek vagy mellékhatások. Az anya szervezetében fellépő allergiás reakció, bár ritka, azonnali orvosi beavatkozást igényel.
Makrolid antibiotikumok
A makrolid antibiotikumok, mint az erythromycin, az azithromycin vagy a clarithromycin, gyakran kerülnek előtérbe, ha a kismama allergiás a penicillinre. Az erythromycin hosszú ideig az egyik legbiztonságosabb alternatívának számított, és ma is széles körben alkalmazzák. Vannak azonban olyan kutatások, amelyek óvatosságra intenek bizonyos újabb típusú makrolidok esetében, különösen a terhesség korai szakaszában. Az azithromycin megítélése jelenleg kedvezőbb, és sok orvos biztonsággal írja fel, ha a fertőzés jellege megköveteli. Lényeges látni, hogy ebben a csoportban a hatóanyagok nem egyformák. Míg az egyik típus szinte teljesen veszélytelen, a másiknál már érdemesebb kétszer is meggondolni az alkalmazást. A makrolidok hatásmechanizmusa a baktériumok fehérjeszintézisének gátlásán alapul. Mivel a baktériumok és az emberi sejtek fehérje-előállító rendszere némileg eltér, ezek a szerek viszonylag specifikusak.
Kerülendő antibiotikumok terhesség alatt
Vannak olyan antibiotikumok, amelyekről tudományosan bizonyított, hogy károsíthatják a magzatot, ezért terhesség alatt alkalmazásuk szigorúan ellenjavallt.
- Tetraciklinek: Az egyik legismertebb ilyen csoport a tetraciklinek (például doxycyclin, oxytetracyclin). Ezek a szerek képesek kötődni a kalciumhoz, és beépülnek a fejlődő csontokba és fogkezdeményekbe. Ennek eredményeként a gyermek fogai maradandóan elszíneződhetnek (sárgás-barnás foltok), és a csontok növekedése is lelassulhat.
- Fluorokinolonok (pl. Leflokin, levofloxacin): A másik kritikus csoport a fluorokinolonok (mint a ciprofloxacin vagy levofloxacin). Ezek a modern, rendkívül erős antibiotikumok az állatkísérletek során ízületi- és porckárosodást okoztak a magzatoknál. Bár humán vonatkozásban nincs ennyi bizonyíték a káros hatásukra, a biztonság kedvéért a várandós nőknek nem javasolják a szedésüket.
- Szulfonamidok: A szulfonamidok (például a sokak által ismert Bactrim egyik összetevője) szintén kockázatosak lehetnek, de más módon. Az első trimeszterben növelhetik bizonyos fejlődési rendellenességek esélyét, a terhesség legvégén, a szülés előtt szedve pedig súlyos újszülöttkori sárgaságot okozhatnak. Ennek oka, hogy kiszorítják a bilirubint a kötőhelyeiről, ami így az agyszövetbe jutva károsodást idézhet elő.
- Aminoglikozidok: Az aminoglikozidok (például gentamicin, tobramycin) olyan erős antibiotikumok, amelyeket általában súlyos, kórházi kezelést igénylő fertőzéseknél alkalmaznak. Ezek a szerek sajnos átjutnak a placentán, és potenciálisan toxikusak lehetnek a magzat veséjére, valamint a belső fülre. Ez utóbbi különösen aggasztó, mivel maradandó halláskárosodást, sőt teljes süketséget is okozhat az újszülöttnél. A hallásfejlődés egy rendkívül finom folyamat, amely a terhesség jelentős részében zajlik. Az aminoglikozidok a hallóidegeket és a belső fül szőrsejtjeit károsíthatják, amelyek nem képesek a regenerációra. A modern orvosi protokollok ilyen esetekben is keresik a kevésbé toxikus alternatívákat. Ha mégis elkerülhetetlen a használatuk, az orvosok a lehető legrövidebb ideig és a legkisebb hatásos dózisban alkalmazzák őket.
Károsíthatják-e a terhesség alatt szedett antibiotikumok a babát? | Ma reggel
Nitrofurantoin és a terhességi szakasz
A húgyúti fertőzések egyik leggyakoribb ellenszere a nitrofurantoin. Ezt a szert gyakran adják kismamáknak, mert kiválóan koncentrálódik a vizeletben, és viszonylag kevés szisztémás mellékhatása van. A legtöbb kutatás szerint a második trimeszterben teljesen biztonságos. Ami viszont biztos, hogy a terhesség utolsó heteiben (a 37. hét után) kerülni kell a nitrofurantoint. Ebben az időszakban ugyanis a babánál hemolítikus anémiát (vörösvértest-szétesést) okozhat, mivel az újszülött éretlen enzimplazmája még nem tudja megfelelően feldolgozni a hatóanyagot. Ez egy kiváló példa arra, hogyan változik egy gyógyszer megítélése a terhesség előrehaladtával: ami biztonságos a 20. héten, az kerülendő a 38. A húgyúti fertőzések (cystitis) terhesség alatti kezelése azért is kiemelt jelentőségű, mert a tünetmentes bakteriuria (amikor a vizeletben sok a baktérium, de nincs fájdalom) is kezelendő. Ha ilyenkor nitrofurantoint írnak fel, fontos betartani a pontos adagolást, és figyelni a terhesség aktuális szakaszára.
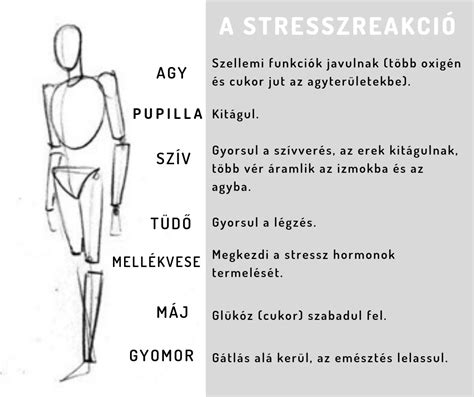
A fertőzések veszélye és a gyógyszerek mellékhatásai
Hajlamosak vagyunk elfelejteni, hogy maguk a fertőzések is komoly teratogén (magzatkárosító) hatással bírhatnak. Egy magas, napokig tartó láz önmagában is veszélyeztetheti a terhességet, fokozhatja a vetélés vagy a koraszülés kockázatát. A baktériumok által termelt toxinok bejuthatnak a magzatvízbe, gyulladást okozhatnak a membránokban, ami idő előtti burokrepedéshez vezethet. Vegyünk például egy egyszerű húgyúti fertőzést. Terhesség alatt a hormonális változások és a növekvő méh nyomása miatt a vizelet nehezebben ürül, ami ideális táptalaj a baktériumoknak. Egy kezeletlen felfázás kismamáknál sokkal gyorsabban fordulhat vesemedence-gyulladásba, ami már közvetlen életveszélyt jelenthet mindkét fél számára. A fertőzések elleni harcban az időfaktor is meghatározó. Minél tovább vár valaki a kezeléssel a „természetes gyógymódok” reményében, annál nagyobb az esélye, hogy a baktériumok elszaporodnak és komolyabb beavatkozásra lesz szükség.
A Leflokin (levofloxacin) és mellékhatásai
A Leflokin filmtabletta levofloxacin nevű hatóanyagot tartalmaz, amely az antibiotikumok gyógyszercsoportjába tartozik. A levofloxacin egy "kinolon" típusú antibiotikum. Ne szedje a Leflokin filmtablettát, ha Ön terhes, vagy úgy véli, hogy terhes, ha Ön szoptat, vagy 18 év alatti életkor esetén sem.
Súlyos mellékhatások és kockázatok
A fluorokinolon vagy kinolon antibiotikumot tartalmazó gyógyszerek - köztük a Leflokin - alkalmazása nagyon ritkán előforduló, de súlyos mellékhatásokkal jár, melyek némelyike hosszan fennálló (hónapokig vagy évekig tartó) rokkantságot okoz vagy esetlegesen visszafordíthatatlan. Ezek közé tartozik a felső vagy az alsó végtagokon jelentkező ín-, izom- és ízületi fájdalom, a járási nehézség, a furcsa érzékelések, például szúró, bizsergő, csiklandozó érzés, zsibbadás vagy égő érzés (paresztézia), az érzékelési zavarok, köztük a látás, az ízérzés és a szaglás, valamint a hallás romlása, a depresszió, a memória romlása, a nagyfokú fáradtság és a súlyos alvászavarok.
- Ínbetegségek: Ritkán előfordulhat ízületi fájdalom és duzzanat, illetve íngyulladás vagy ínszakadás. A kockázat fokozottabb, ha Ön időskorú (60 évesnél idősebb), napi 1000 mg adagban szedi a Leflokint, szervátültetésen esett át, veseproblémái vannak, vagy jelenleg kortikoszteroid-kezelésben részesül. Az íngyulladás és ínszakadás a kezelés első 48 órájában, de akár a Leflokin-kezelés leállítása után hónapokkal is jelentkezhet. Az ínfájdalom vagy íngyulladás első tüneteinek jelentkezésekor hagyja abba a Leflokin szedését, forduljon kezelőorvosához, és helyezze nyugalomba a fájdalmas területet. Kerülje a szükségtelen terhelést, mivel az fokozhatja az ínszakadás kockázatát.
- Idegkárosodás (neuropátia): Ritkán idegkárosodás (neuropátia) tünetei jelentkezhetnek, különösen a lábfejekben és lábakban, illetve a kezekben és karokban, például fájdalom, égő érzés, bizsergő érzés, zsibbadás és/vagy gyengeség. Ha ilyen előfordul, hagyja abba a Leflokin szedését, és azonnal tájékoztassa kezelőorvosát, hogy megelőzze egy esetlegesen visszafordíthatatlan állapot kialakulását.
- Aorta aneurizma és disszekció: Ha hirtelen, éles fájdalmat érez a hasában, a mellkasában vagy a hátában, ami a fő hasi verőér kiboltosulásának (úgynevezett aneurizma) vagy ennek felszakadása (disszekció) jele lehet, haladéktalanul menjen a sürgősségi betegellátó osztályra. A kockázat fokozott lehet, ha Önt nem helyi hatású kortikoszteroidokkal kezelik.
- Máj- és veseproblémák: Levofloxacin-kezelés esetén a májszövet elhalása (nekrózis), illetve életet veszélyeztető májelégtelenség jelentkezhet. Meg kell szakítani a kezelést és fel kell keresni a kezelőorvost, ha májrendellenességre utaló jelek vagy tünetek jelentkezhetnek, mint például fáradtság, sárgaság, sötét vizelet, bőrviszketés, feszülő, érzékeny has.
- Vércukorszint ingadozás: A kinolon antibiotikumok az Ön vércukorszintjének normális szint fölé emelkedését (hiperglikémia) vagy az Ön vércukorszintjének normális szintje alá történő csökkenését okozhatják, amely súlyos esetben akár eszméletvesztéshez is vezethet (hipoglikémiás kóma). Ez rendszerint olyan diabéteszes betegeknél fordult elő, akik egyidejűleg orális antidiabetikumot vagy inzulint kapnak.
- Pszichiátriai mellékhatások: A fluorokinolonokat a központi idegrendszerre gyakorolt káros hatásokkal hozták összefüggésbe, beleértve a pszichiátriai mellékhatásokat is. Ezeket a hatásokat az Egyesült Államok Élelmiszer- és Gyógyszerügyi Hivatala a termék címkéjén dobozos figyelmeztetésben tüntette fel. A bejelentett mellékhatások közé tartozik a nyugtalanság, remegés, hallucinációk, pszichózis és görcsök.
Kölcsönhatások más gyógyszerekkel
Fontos tájékoztatni kezelőorvosát vagy gyógyszerészét a jelenleg vagy nemrégiben szedett, valamint szedni tervezett egyéb gyógyszereiről. Fokozott elővigyázatosság szükséges, amennyiben az alábbi gyógyszerek közül szedi valamelyiket, mert ebben az esetben a Leflokin filmtabletta alkalmazása mellett fokozódhat a mellékhatások kialakulásának kockázata:
- Kortikoszteroidok (gyulladások kezelésére)
- Warfarin (véralvadásgátló)
- Teofillin (légzési nehézségek elleni gyógyszer)
- Nem-szteroid gyulladásgátlók (NSAID-ok)
- Ciklosporin (szervátültetés esetén)
- Szívritmust befolyásoló gyógyszerek (antiaritmikumok, antidepresszánsok, antipszichotikumok, makrolid antibiotikumok)
- Probenecid (köszvény elleni gyógyszer) és Cimetidin (fekély és gyomorégés ellen)
A következő gyógyszerekkel együtt ne alkalmazza a Leflokin filmtablettát, mert befolyásolhatják a Leflokin filmtabletta hatását: Vastabletták (vérszegénység ellen), cinkpótlásra szolgáló gyógyszerek vagy táplálékkiegészítők, magnézium- és alumíniumtartalmú savkötők (gyomorsavtúltengés, gyomorégés ellen), didanozin, vagy szukralfát (gyomorfekély esetén).

A bélflóra és az antibiotikumok
Az antibiotikumok nem válogatnak: a káros baktériumok mellett a hasznos flórát is pusztítják. Egy kismama esetében ez nemcsak emésztési panaszokat vagy hüvelyi gombásodást okozhat, hanem hosszú távon befolyásolhatja a baba mikrobiomjának kialakulását is. Ha a kismama a terhesség alatt erős antibiotikumos kezelést kap, az egyensúly felborulhat. Az opportunista kórokozók, mint a Candida, elszaporodhatnak, ami kellemetlen hüvelyi fertőzésekhez vezet. Ezek a fertőzések nemcsak az anyának okoznak diszkomfortot, de ritka esetben akár a burok korai megrepedését is előidézhetik. A probiotikumok segítenek visszaállítani a bél és a hüvely flóráját, csökkentve az antibiotikum okozta hasmenés és a gombásodás esélyét. Érdemes olyan készítményeket választani, amelyek kifejezetten kismamáknak ajánlottak, és többféle baktériumtörzset (Lactobacillus, Bifidobacterium) tartalmaznak. A táplálkozás is sokat segíthet: a fermentált ételek, mint a natúr joghurt, a kefir vagy a savanyított káposzta természetes forrásai a jó baktériumoknak. Az antibiotikum kúra alatt és után is érdemes ezeket az ételeket beépíteni az étrendbe, hogy a szervezet minél gyorsabban regenerálódjon.
Gyakori tévhitek és fontos tanácsok
Az egyik legnagyobb hiba, amit egy kismama elkövethet, az önkényes gyógyszerelhagyás. Sokan, amint jobban érzik magukat, abbahagyják a tabletták szedését, attól tartva, hogy a „túl sok vegyszer” árt a babának. Ez azonban rendkívül veszélyes. A baktériumok egy része ilyenkor túlélheti a támadást, és rezisztenssé válhat, ami egy sokkal súlyosabb, nehezebben kezelhető visszatérő fertőzést eredményezhet. Egy másik tévhit, hogy minden antibiotikum vetélést okoz. Ez messze áll a valóságtól. Bár léteznek kockázatos szerek, a modern orvostudomány pontosan tudja, melyek ezek, és rutinszerűen a biztonságos alternatívákat alkalmazza. A pánik gyakran rosszabb tanácsadó, mint maga a betegség. Érdemes tudni azt is, hogy az antibiotikumok nem hatásosak vírusok ellen. Egy sima megfázásra vagy influenzára felesleges (és káros) antibiotikumot szedni, mivel az nem fogja meggyógyítani a beteget, de a mellékhatásoknak és a rezisztencia veszélyének kiteszi a szervezetet. Sokan tartanak attól is, hogy az antibiotikum befolyásolja a baba intelligenciáját vagy későbbi viselkedését. Jelenleg nincs olyan tudományos bizonyíték, amely alátámasztaná, hogy a biztonságosnak minősített szerek (mint a penicillin) bármilyen negatív hatással lennének a kognitív fejlődésre.
Mire figyeljünk, ha antibiotikumot szedünk?
- Konzultáció az orvossal: „Doktor úr/nő, biztosan tudja, hogy várandós vagyok (és hányadik hétben)?” Fontos tisztázni a lehetséges mellékhatásokat és a teendőket allergiás reakció esetén.
- Gyógyszer bevételének módja: Fontos tudni, hogy az antibiotikumot étkezés közben vagy attól külön kell-e bevenni, mert bizonyos ételek vagy vitaminok befolyásolhatják a felszívódást.
- Nyílt kommunikáció: Ha egy kismama szorong a gyógyszer miatt, azt el kell mondania. Egy jó szakember türelmesen elmagyarázza a mérlegelés szempontjait, és segít eloszlatni a kételyeket.
- Minden szedett gyógyszer és étrend-kiegészítő említése: Még a gyógyteák is tartalmazhatnak olyan anyagokat, amelyek kölcsönhatásba léphetnek az antibiotikummal.
- Folyadékfogyasztás és pihenés: A bőséges folyadékfogyasztás elengedhetetlen, egyrészt a vesék munkájának segítése, másrészt a fertőzés kiürülése miatt. A tiszta víz a legjobb választás. A pihenés is kulcsfontosságú.
- Figyelmeztető jelek: Ha kiütéseket, nehézlégzést vagy hirtelen fellépő erős hasmenést tapasztalunk, haladéktalanul értesítsük az orvost.
- Diéta: A könnyű, rostban gazdag ételek segítik az emésztést, a C-vitaminban dús gyümölcsök és zöldségek pedig az immunrendszert. Kerüljük a nehéz, zsíros fogásokat.