A várandósság időszaka alatt sajnos előfordulhat, hogy valamilyen fejlődési vagy genetikai rendellenesség alakul ki a magzatnál. Az embrió, majd a magzat fejlődése a DNS-ben meghatározott program alapján történik. Egyetlen sejtből több trillió sejtté fejlődik az emberi szervezet, de időnként a folyamatba hibák csúsznak be. A terhesség alatt jelentkező eltérések lehetnek DNS-szintű hibák, de a fejlődés során is megszakadhat a program, vagy hibásan fejlődhet egy szerv vagy szervrendszer. A leggyakrabban előforduló fejlődési problémák közé tartoznak a szívfejlődési, a húgyivarszervi és a végtagi rendellenességek. Kromoszómák szempontjából a Down-szindróma, az Edwards-kór és a Patau-szindróma, valamint a nemi kromoszómák fejlődési rendellenességei a leggyakoribbak, de jellemzőek a különböző kromoszómatörések is.
Az orvostudomány állása szerint ismertek olyan tényezők, amelyek növelik a fejlődési rendellenesség kialakulását, de az esetek nyolcvan százalékában sajnos nem befolyásolható, mert valamilyen genetikai vagy öröklődési betegség áll a háttérben, véletlen rossz együttállások és kromoszómahibák okozzák. Például ha az anyának és az apának is van egy recesszíven öröklődő, lappangó mutációja, és a magzat mind-kettőjük rossz génjét örökli, kialakulhat fejlődési rendellenesség.
A kismama életkora befolyásolhatja a testi kromoszómák számbeli eltérését, melynek egyik leggyakoribb változata a Down-szindróma. Ilyen esetben a 21. testi kromoszómából nem kettő, hanem véletlenül három kerül be a sejtekbe. A statisztikák szerint míg egy húszéves nő esetében minden 1500. terhességre, addig egy negyvenéves nő esetében minden századik terhességre jut egy Down-szindrómás magzat. A kialakulása pedig egyszerűen magyarázható: egy lány körülbelül másfél millió petesejttel születik. A peteérések az újszülött csírasejtekből indulnak el, ami azt jelenti, hogy a nők egykorúak a saját petesejtjeikkel. Ezek a petesejtek az ivarsejtek felezőosztódási fázisában megrekednek. Másrészt ismert, hogy ahogy öregszünk, a sejtekben az azokat energiával ellátó ATP molekulák száma csökken. A felező sejtosztódás a peteéréskor fejeződik be, mely ATP-igényes folyamat, és emiatt több hiba csúszhat az osztódásba. Így előfordulhat, hogy az anyai petesejt nem egy kromoszómát, hanem kettőt tartalmaz a 21-esből.
A mesterséges megtermékenyítés és a genetikai kockázatok
Az intracitoplazmikus spermainjekció (ICSI) párok ezreinek segített abban, hogy gyermekhez jussanak, ezt a módszert akkor alkalmazzák, ha a férfinak alacsony a spermaszáma, vagy a sperma nem képes "odaúszni" a petesejthez. Az eljárás során a spermiumot közvetlenül befecskendezik a női petébe. A mesterséges megtermékenyítés más módszereihez hasonlóan az ICSI-nél is a testen kívül termékenyítik meg a petesejtet, majd ezt ültetik be az anya méhébe. Az ICSI a többi IVF-hez képest eredményes módszer, hiszen az esetek 60-70 százalékában terhességgel végződik.
Azonban dr. Gerald Schatten és más kutatók kimutatták, hogy a befecskendezés helyének kijelölésére jelenleg használt módszer megnöveli a genetikai rendellenességek kockázatát. A módszer veszélyeket is rejt, hiszen ha abból indulunk ki, hogy a férfi spermájának problémái genetikai rendellenességekre utalnak, akkor az ICSI során megnő annak valószínűsége, hogy a születendő gyermek sérült kromoszómákat kap. Eddigi kutatások már utaltak arra, hogy a nemi kromoszómák hibái valamivel gyakoribbak az ICSI-vel született gyermekek körében. Még nem világos, hogy a rendellenes sperma vagy az ICSI okozza a genetikai rizikót. Rhesus-majmokkal végzett kísérleteikkel azonban dr. Schatten és munkatársai azt bizonyították, hogy az injekció helyének kijelölésére használt eljárás lehet a hiba oka.
A kutatók feltételezték, hogy a petesejt kromoszómái egy kis sejt, az ún. első pólus test mögött vannak. Az ICSI során a petesejtnek úgy kellene elhelyezkednie, hogy az első sarki test legyen felül, és az védje a kromoszómákat. A majomkísérletek tanúbizonysága szerint azonban a kromoszómák nem az első sarki test alatt helyezkedtek el. Dr. Schatten szerint ettől nem kell megijedniük sem azoknak, akiknek már született ezzel az eljárással gyermekük, sem azoknak, akik még csak tervezik ezt. "Vannak még alapvető mechanizmusok, amelyeket egyáltalán nem értünk. A módszer jó, de még lehet rajta tökéletesíteni" - mondta a portlandi kutató.
A lombikprogram és a születési rendellenességek
Magyarországon az első lombikbébi születése óta (vagyis 1988 óta) évente mintegy 2000 gyermek születik a módszer segítségével. Világszinten évente félmilliónál is több babáról beszélhetünk. Számos kutatás jutott arra az eredményre, hogy a lombikbébi kezelési eljárás útján fogant babák között több a fejlődési rendellenesség. Különböző statisztikai adatok születtek az utóbbi években, évtizedekben - például egy 2013-ban publikált amerikai tanulmány szerint a lombikbabák között 1,25-ször nagyobb a rendellenesség valószínűsége.
Fontos kérdés azonban, hogy ez abból adódik-e, hogy lombikbébi-kezelésen meddő párok vesznek részt, akiknél eleve nagyobb valószínűségű a genetikai rendellenesség (mindennemű eljárás nélkül is) vagy pedig maga a kezelés tehető ezért felelőssé. Több kutatás szerint is az előbbiről lehet inkább szó. Egy 2012-es tanulmány közel 310 ezer szülés kiértékelésekor az eredményeket korrigálta a genetikai rendellenességek esélyét növelő tényezőkkel (pl. anyai életkor, anyai dohányzás, vérszegénység) és ezután arra jutott, hogy a lombikbébi-kezelés valójában nem jár együtt a születési rendellenességek magasabb kockázatával. A korrigálás után egyedül az ICSI (intracitoplazmatikus spermium injekció) eljárás esetén maradt meg a magasabb kockázat. Ezt a módszert rossz minőségű spermiumok (alacsony spermiumszám, gyenge motilitás vagy abnormális szerkezetű spermiumok magas aránya) esetén alkalmazzák, így könnyen előfordulhat, hogy ez áll a gyakoribb születési rendellenességek hátterében.
A genetikai rendellenességek szűrése
A prenatális - születés előtti - diagnosztika alkalmazása lehetővé teszi, hogy azoknál a szülőknél, akiknél a gyermekvállalás során magas a genetikai kockázat, megelőzhető legyen a beteg gyermek születése. Ennek egyik formája az, amikor a genetikai vizsgálatokat a már létrejött terhesség egy bizonyos szakaszában végzik el, általában a 10-12., illetve a 16-18. hét közötti időszakban.
Invazív eljárások során a méhlepényből vagy magzatvízből vesznek mintát, a hasfalon vagy a hüvelyen keresztül, egy vékony tű segítségével. Ez a fajta vizsgálat rendkívül pontos, a genetikai vagy kromoszóma rendellenesség akár több mint 99%-os biztonsággal kimutatható. Az invazív eljárások azonban nem kockázatmentesek, a vetélés alacsony, kb. 0,25-1%-os kockázatával járnak. A noninvazív vizsgálatok során nincs szükség sebészi beavatkozásra, sebek ejtésére, és a vetélés kockázatával sem járnak együtt. Ide tartozik a vérvétel és a magzati ultrahang vizsgálat is. Bár a pontosság elérheti a 95-98%-ot, bizonyos esetekben a diagnózis megerősítésére invazív eljárásra is szükség lehet.
Az invazív és noninvazív vizsgálatok hátránya az, hogy a megtermékenyült embrió beágyazódása után, azaz élő, fejlődő terhesség alatt kerülnek elvégzésre. Ha genetikai problémát találnak, akkor ilyenkor már csak a terhesség megszakítására van mód, ami nehéz és megterhelő döntés a legtöbb pár számára.
A prenatális diagnosztikának azonban létezik egy preimplantációs genetikai diagnosztika (PGD) nevű formája is: ez a beágyazódás előtti preembrió genetikai vizsgálatát jelenti, amire a petesejt mesterséges megtermékenyítésétől a blasztociszta (hólyagcsíra) állapot eléréséig van lehetőség. A PGD Magyarországon jelenleg is engedélyezett eljárás, amely azok számára érhető el, akik lombikprogramban vesznek részt és 10 százaléknál nagyobb a kockázata egy monogénes (egy génhez köthető) öröklődő betegség kialakulásának (pl. Marfan-szindróma, Huntington-kór, cisztás fibrózis, Duchenne-féle izomdisztrófia, vérzékenység). Indokolt eset az is, ha valamelyik szülőnél számbeli vagy szerkezeti kromoszóma rendellenesség áll fenn - erre általában csak sorozatos korai vetélések után derül fény.
Genetikai okok és a meddőség
Magyarországon több mint százezer termékenységi zavarral küzdő házaspár van. A fennmaradó esetekben azonban hagyományos vizsgálatokkal nem derül fény a problémára, mert a hátterében egyéb okok állnak. Ilyen rejtett ok lehet például a genetikai rendellenesség. E vizsgálatok első lépése az úgynevezett kariotipizálás (citogenetikai vizsgálat), melynek során a leendő szülő kromoszómaállományát vizsgáljuk. Fontos továbbá a véralvadási zavarok vizsgálata, mely beágyazódási problémákat okozhat, valamint az esetlegesen hordozott genetikai betegségek felmérése.
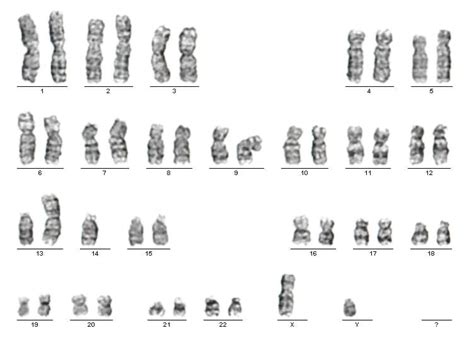
A DNS molekulák sejtosztódáskor összetömörödnek, és kromoszómákat alkotnak. A kromoszómák száma egy adott faj minden egyedének minden sejtjében azonos (kivétel az ivarsejtek): az embernek 22 pár testi (1-22) és két ivari (XX v. XY) kromoszómája van. Ritkán előfordul, hogy az osztódás során hibás sejtek képződnek, és ezeket a javító mechanizmusok sem tudják kijavítani. A kromoszóma-vizsgálattal az ilyen rendellenességeket lehet kimutatni. A kromoszóma-rendellenességek nem minden esetben okoznak tüneteket. Vannak emberek, akik úgynevezett kiegyensúlyozott transzlokációt hordoznak, vagyis két kromoszómaszakasz kicserélődik (reciprok transzlokáció) vagy két kromoszóma összenő (Robertson transzlokáció). Ha a transzlokációval nem sérülnek vagy nem képződnek gének, ez a hiba semmilyen tünetet nem okoz. Azonban hibás ivarsejtek jöhetnek létre, és ennek következtében a megtermékenyítés során rendellenes, sokszor életképtelen embriók. A transzlokációval rendelkező embereknek 50-70% körüli esélye van arra, hogy a magzatuk fejlődése sajnos a várandósság valamelyik szakaszában leáll, vagy komoly rendellenességekkel jön a világra. Ha a gyermek egészségesen születik, 50%, hogy ő is hordozza a szülőre jellemző transzlokációt.
A beágyazódás - azaz a megtermékenyült petesejt méhnyálkahártyába történő beleolvadása - rendkívül bonyolult folyamat, amelynek részeként a magzat lepényi keringésének is ki kell alakulnia. Ha egy leendő kismamánál fokozott trombózishajlam van jelen, akkor ez a folyamat zavart szenvedhet, ami az esetek egy részében vetéléshez vezet - akár úgy is, hogy még ki sem derült a terhesség.
Genetikai termékenységi problémát -illetve a magzat egészségét befolyásoló, örökíthető eltérést - nemcsak kromoszómaszintű, hanem annál kisebb, gén-szintű eltérés is okozhat. A női eredetű meddőség hátterében az esetek egy részében immunológiai eredet állhat. Meddőség esetén érdemes megvizsgálni, hogy inzulinrezisztencia áll-e a gyermekáldás elmaradásának hátterében, amelyet életmódbeli változtatásokkal, illetve gyógyszeres kezeléssel hatékonyan tudunk kezelni.
Dr. Fekete Áron: Minden, amit érdemes tudni a genetikai tesztekről
A korai vetélések genetikai háttere
A pozitív terhességi teszt pillanata minden családban a felhőtlen öröm és a remény kezdete, azonban sokak számára ez az eufória hamar bizonytalanságba, majd mély gyászba csap át. A spontán vetélés az egyik legnehezebb trauma, amellyel egy várandós nő és párja szembesülhet, különösen akkor, ha az eset egymás után többször is megismétlődik. A tudomány mai állása szerint a korai várandósságok megszakadásának hátterében az esetek jelentős részében nem életmódbeli hiba vagy külső behatás áll. A természet szelekciós mechanizmusa kíméletlen, de gyakran biológiai értelemben logikus döntést hoz, amikor egy életképtelen embrió fejlődését megállítja. A kivizsgálások útvesztőjében az egyik legmeghatározóbb irány a genetika, amely választ adhat arra, hogy a sejtek szintjén kódolt hiba okozza-e a tragédiát.
A statisztikák szerint a felismert terhességek körülbelül 15-20 százaléka végződik vetéléssel, ami meglepően magas szám a közvélekedéshez képest. Ez a jelenség az emberi reprodukció sajnálatos, de természetes velejárója, amely legtöbbször egyszeri esemény marad egy nő életében. A genetikai okok aránya a korai vetéléseknél - azaz az első trimeszterben bekövetkező eseményeknél - a legmagasabb, elérheti akár a 60-70 százalékot is. Ez azt jelenti, hogy a hiba nem az anyai szervezet befogadóképességében vagy az életmódban keresendő, hanem magában az embrió kromoszóma-állományában. Érdemes megkülönböztetni a véletlen genetikai hibákat azoktól, amelyek a szülők genetikai hordozó állapotából adódnak. Míg az előbbi bárkivel előfordulhat, az utóbbi esetében egy rejtett eltérés okozza a visszatérő problémát, amely minden egyes fogantatásnál kockázatot jelent.
A leggyakoribb eltérés az úgynevezett aneuploidia, ami azt jelenti, hogy az embriónak eggyel több vagy eggyel kevesebb kromoszómája van. A legismertebb ilyen eset a 21-es kromoszóma többlete, ami a Down-szindrómát okozza, de sok más kromoszóma érintettsége esetén a szervezet olyannyira életképtelen, hogy a terhesség már az első hetekben megszakad. Léteznek szerkezeti eltérések is, amikor a kromoszómák száma ugyan megfelelő, de bizonyos darabjaik letörnek, felcserélődnek vagy megfordulnak. Ezeket transzlokációknak vagy inverzióknak nevezzük, és gyakran ezek állnak a háttérben, ha egy párnál többször is megismétlődik a baj.
Ha tudjuk, hogy az egyik szülő hordozó, kiszámíthatóvá válik a kockázat mértéke, és olyan orvosi eljárásokat - például preimplantációs genetikai tesztelést - választhatunk, amelyekkel kikerülhető a beteg embriók beágyazódása. A diagnosztikai folyamat általában több lépcsőből áll, és érdemes szisztematikusan haladni rajta. Az első és legfontosabb lépés a citogenetikai vizsgálat, népszerűbb nevén a kariotipizálás. Ehhez mindkét szülőtől mindössze egy egyszerű vérvételre van szükség, amelyből a laboratóriumi szakemberek összeállítják a kromoszómatérképet. A modern technológia ma már ennél is tovább megy. A molekuláris genetikai vizsgálatok képesek a kromoszómák legapróbb részleteit is feltérképezni, olyan mikro-eltéréseket (deléciókat vagy duplikációkat) keresve, amelyek a hagyományos mikroszkópos vizsgálat alatt láthatatlanok maradnának.
Bár a társadalmi trendek a későbbi gyermekvállalás felé tolódtak, a biológiai óra továbbra is ketyeg, és ez leginkább a genetikai hibák kockázatában mutatkozik meg. A női petesejtek az anya születése óta jelen vannak a szervezetben, és az évek során ki vannak téve a környezeti hatásoknak és az öregedési folyamatoknak. Ez nem azt jelenti, hogy 40 felett ne lehetne egészséges babát szülni, csupán azt, hogy statisztikailag több olyan ciklus fordulhat elő, amikor a megérő petesejt nem megfelelő genetikai állománnyal rendelkezik. Ebben az esetben a genetikai kivizsgálás segíthet felmérni a petefészek tartalékait és a várható kockázatokat.
A genetikai tanácsadás nem egy rideg orvosi konzultáció, hanem egy mélyreható beszélgetés, ahol a szakember (klinikai genetikus) áttekinti a pár kórtörténetét és a családi fát. A cél nemcsak a vizsgálatok elrendelése, hanem a kockázatok felmérése és a párok támogatása is. A szakorvos elmagyarázza a lehetséges összefüggéseket, és segít értelmezni a bonyolult laborleleteket.
| Rendellenesség | Érintett kromoszóma | Jellemzők |
|---|---|---|
| Down-szindróma | 21. kromoszóma (többlet) | Szellemi visszamaradottság, jellegzetes arcvonások |
| Edwards-kór | 18. kromoszóma (többlet) | Súlyos fejlődési rendellenességek, alacsony várható élettartam |
| Patau-szindróma | 13. kromoszóma (többlet) | Súlyos fejlődési rendellenességek, alacsony várható élettartam |
A statisztika szerint évente 3 százalék Magyarországon a veleszületett rendellenességekkel világra jövő csecsemők száma. Bár teljes mértékben nem előzhetők meg ezek a rendellenességek, csökkenthetők lennének, ha a preventív orvosi ellátás fontos részét képező genetikai tanácsadókat minél több felelősen gondolkozó családtervező pár még időben igénybe venné születendő gyermeke egészsége érdekében.
tags: #genetikai #problemak #megtermekenyules