A terhesség időszaka tele van örömmel, izgalommal és természetesen kérdésekkel is. A szervezet ilyenkor hihetetlen változásokon megy keresztül, és minden apró részletnek szerepe van abban, hogy a kisbaba egészségesen fejlődjön.
A pajzsmirigy kulcsfontosságú szerepet játszik a várandósság során. A terhesség hatalmas változást jelent a női szervezet számára. A testnek ilyenkor kétszeres feladatot kell ellátnia: nemcsak az anya, hanem a növekvő baba igényeit is ki kell szolgálnia. Ebben a folyamatban a pajzsmirigy kulcsszerepet játszik, hiszen hormonjai szabályozzák az anyagcserét, az energiaszintet és az idegrendszer működését.
A pajzsmirigy-alulműködés azt jelenti, hogy a pajzsmirigy túl kevés hormont termel. Ezek a hormonok - a T3 és T4 - segítik a sejtek energiatermelését, az anyagcserét és a hormonháztartás egyensúlyát. Várandósság idején a szervezet hormonigénye jelentősen megnő, hiszen a baba fejlődése is a hormonokra épül.
A pajzsmirigy-alulműködés leggyakoribb kiváltó oka az autoimmun eredetű Hashimoto-betegség, amelyben a szervezet saját immunrendszere támadja meg a pajzsmirigyet. Ritkán jódhiány áll a háttérben, ami a hormontermelést nehezíti. Előfordulhat az is, hogy a nőnél már a teherbeesés előtt is fennállt a betegség, csak addig nem okozott tüneteket. Az orvosok megkülönböztetik a tünetes (klinikai) és a tünetmentes (szubklinikai) formát.
A pajzsmirigyhormonok nemcsak az anyai szervezet működését, hanem a magzat fejlődését is befolyásolják. A terhesség első heteiben a baba szervezete még nem képes önállóan pajzsmirigyhormonokat termelni, ezért teljes mértékben az anyáétól függ. Ha az anya hormontermelése nem megfelelő, az zavarhatja a magzat agyi és idegrendszeri fejlődését. Emellett a kezeletlen alulműködés növelheti a vetélés, a koraszülés, a magas vérnyomás és a preeklampszia kockázatát is. Kutatások szerint az anyai pajzsmirigy-alulműködés mellett született gyermekeknél gyakoribb lehet továbbá az alacsony születési súly, sőt bizonyos esetekben a szellemi fejlődés is elmaradhat, ha az anya hormonhiányát nem kezelik időben.
A pajzsmirigy alulműködése igen nagy problémákat okozhat a várandósság alatt, hiszen teherbeesési nehézségeket, vetélést, fejlődési rendellenességeket és idegrendszeri problémákat okozhat a magzatnál, ráadásul friss kutatások szerint az autizmus esélyét is megnöveli a betegség.
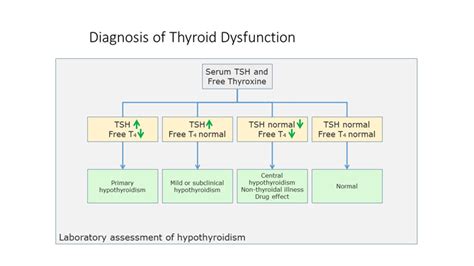
A pajzsmirigy alulműködésről, vagyis hypothyreosis-ról akkor beszélünk, amikor a vérben lévő TSH szintje megnő, ami a pajzsmirigy hormonok csökkenését jelzi. Mivel az egész szervezet működését befolyásolja, így igen változatos tüneteket produkál, melyek leginkább a megváltozott anyagcserének tudhatóak be. Azonban fontos tisztában lenni azzal, hogy terhesség során nem csak az anya, de a magzat egészségére is negatív hatást gyakorol az alacsony T3, T4 szint. (Már amennyibe teherbe tud esni a nő, ugyanis a betegség akadályozza a normál peteérést, tüszőrepedést és beágyazódást).
Ennek oka, hogy a magzat a 16. terhességi hétig az anya pajzsmirigy hormonellátottságára van utalva, ezért ha nála nincs elegendő hormon, úgy a babánál is hiány lesz. Ez idegrendszeri károsodást, vetélést, halvaszületést, placenta-leválást okozhat, tehát a problémát mindenképpen kezelni szükséges!
Van a pajzsmirigy alulműködésnek egy olyan gyakori formája (szubklinikai) mely tünetszegény, így gyakran csak klinikai vizsgálatok alkalmával derül fény jelenlétére. A tudósok azonban hangsúlyozzák, hogy a témában további vizsgálatok szükségesek, ám mivel igen gyakori probléma a nők -és a férfiak- körében a pajzsmirigy alulműködés, fontos, hogy mielőbb fény derüljön a zavarra, hogy mielőbb el lehessen kezdeni a megfelelő kezelést.
Mivel a pajzsmirigy alulműködés komoly problémákat okozhat mind a családtervezés időszakában, mind a terhesség során, így érdemes még a próbálkozás előtt kivizsgáltatnia magát a leendő kismamának, hogy még a pozitív teszt előtt kiderüljön a zavar.
Ha a várandósság előtt pajzsmirigy alulműködésben (hipotireózisban) szenvedő várandósok 25%-a, de egyesek szerint 85%-a esetében kell majd emelni a napi dózist, és körülbelül 25-30%-kal. Vannak arra utaló adatok, hogy a várandósság előtt 1,2-1,5 mIU/l-es TSH-szintű terhesek esetében erre nem lesz szükség. Nincs azonban jó módszer az alulműködő várandósok hormon-pótlásának várható emelésére. Ezért javasolt a terhesség kiderülésekor az azonnali, majd a gyakori kontroll.
Vannak, akik úgy gondolják, hogy a várandósság alatti első azonnali hormon-emelés a következő séma szerint lehetséges: a pajzsmirigy hormon adagot, ha az 100 μg alatti napi dózis volt a terhesség előtt, 25 μg-mal lehet megemelni azonnal a terhesség elején, míg 100 μg feletti napi adag esetén 50 μg-mal az első TSH-ellenőrzésig.
Ha a várandósság alatt megemelték a pajzsmirigy hormon adagját, a szülés után vissza lehet térni a korábbira, és 6 héttel a szülés után esedékes az első TSH-kontroll, bár Hashimoto tireoiditisz miatti alulműködésben a szülés utáni adag akár 50%-ban is magasabb lehet a szülés előttihez képest.
Ha a várandós csak a pajzsmirigy elleni antitestek jelenléte miatt kapott kezelést, az a szülés után elhagyható, és először 6 hét múlva TSH-kontroll szükséges.
Akik szubklinikus hipotireózis miatt kaptak a várandósság alatt pajzsmirigy hormont, azoknál is nagy valószínűséggel el lehet hagyni, különösen, ha az napi 50 μg-nál kevesebb volt, és 6 hét múlva esedékes ekkor is az első TSH-kontroll.
A pajzsmirigy-alulműködés kezelése általában levotiroxinnal történik. Ez egy szintetikus hormon, amelyet a szervezet ugyanúgy használ, mint a saját maga által termelt T4 hormont. A gyógyszer biztonságos a terhesség során, és nem árt a babának. Az orvos a TSH-szint alapján dönt a kezelésről.
Az első trimeszterben már 2,5 mIU/L feletti érték is indokolhatja a gyógyszer beállítását, különösen, ha a vérben pajzsmirigyellenes antitestek is kimutathatók. Azok nők, akik már korábban is hormonpótló kezelést kaptak, általában a terhesség elején 20-50 százalékkal nagyobb dózisra szorulnak, hiszen a szervezet igénye megnő. A TSH-értékeket 4-6 hetente ellenőrzik, és ennek alapján módosítják a dózist. A cél, hogy a TSH-szint az első trimeszterben 0,5-2,5 mIU/L, a későbbiekben pedig 0,5-3,0 mIU/L között legyen.
A legfontosabb a tudatos felkészülés. Akinél már a gyermekvállalás előtt ismert a pajzsmirigy-probléma, annak érdemes kezelőorvosával még a terhesség előtt beállíttatni a gyógyszerelését.
A várandósság alatt figyelni kell a megfelelő jódbevitelre - ez az Európai Élelmiszerbiztonsági Hatóság (EFSA) hivatalos ajánlása szerint napi 200 mikrogram. A jód a pajzsmirigy hormontermelésének alapanyaga.
Fontos, hogy a hormonpótló gyógyszert éhgyomorra vegye be a kismama, és ne közvetlenül vas- vagy kalciumtartalmú étrend-kiegészítőkkel együtt, mert azok gátolhatják a felszívódását.
Ha a kezelést pontosan követi, a laborértékek rendben vannak, és a kismama rendszeresen jár kontrollra, a terhesség lefolyása általában ugyanolyan biztonságos és problémamentes, mint egy egészséges nőnél.
A pajzsmirigy a gége előtt kétoldalt elhelyezkedő szerv, mely a szervezet számára létfontosságú pajzsmirigy hormont termeli. Pajzsmirigy-alulműködés esetén megnövekszik a TSH nevű hormon szintje a vérben, mely ha kezeletlenül marad, növeli a vetélés, placenta leválás, az idő előtti burokrepedést, és újszülöttkori halál előfordulási kockázatát.
A pajzsmirigyhormonok nélkülözhetetlen szerepet töltenek be a humán reprodukcióban és a magzati agy korai fejlődésében is. A terhesség alatt előforduló hypo- és hyperthyreosis gyakorisága 1-2% közötti. A kóros anyai pajzsmirigyműködésnek anyai és magzati káros hatásai egyaránt lehetnek.
A terhesség első harmadában a szükséges pajzsmirigyhormont a magzat csak az anyától kapja, majd a 16. hétig a baba szervezete kb. a 16. hétig nem képes a pajzsmirigyhormonok kellő mennyiségben történő előállítására, ezért ebben az időszakban az anyai hormonokra van utalva. Ezt követően azonban a baba is termel elegendő hormont, így az anya esetleges hormonszint-eltérései már nem jelentenek rá közvetlen veszélyt.
A TSH csak kismértékben jut át a placentán, de a T3 és T4 transzport jelentős lehet. Ez különösen fontos a veleszületett hypothyreosisban, ahol a vizsgálatok azt mutatták, hogy a köldökzsinór T4 szintje a veleszületett hypothyreosisban szenvedő újszülötteknél a normálérték 50% -áig terjedhet. Ez az átvitt T4 kulcsfontosságú szerepet játszhat a közel normális magzati kognitív fejlődésben veleszületett hypothyreosisban.
A hypothyreosis / hipotireózis prevalenciája a terhesség alatt 0,3-0,5% és 2-3% a szubklinikus hypothyreosis esetében. Az autoimmun pajzsmirigygyulladás (Hashimoto thyreoditis) a csökkent pajzsmirigy funkció leggyakoribb oka a terhesség alatt. A terhesség alatt a hypothyreosis általában tünetmentes.
A hypothyreosisra utaló jelek és tünetek közé tartozik a nem megfelelő súlygyarapodás, a hideg intolerancia, a száraz bőr és a mély ín reflexek késleltetett relaxációja. Több vizsgálatban is fennáll a vetélés kockázata autoimmun pajzsmirigybetegségben szenvedő betegeknél.
A szubklinikus hipotireózis prevalenciája a terhesség alatt 2-5% között van. Szinte mindig tünetmentes. A fentiek alapján a legtöbb irányelv ajánlja a tiroxin pótlását szubklinikai hypothyreosisban szenvedő nőknél.
Jelenleg rendelkezésre álló adatok azt támasztják alá, hogy indokolt a TSH vizsgálata infertilis a nőknél. Ha a TSH-koncentráció meghaladja a nem terhes laboratóriumi referencia tartományt (tipikusan> 4 mIU / L), a betegeket levotiroxinnal kell kezelni, hogy fenntartsák a 2,5 mIU / L alatti szintet. Ha a terhesség előtti TSH szint 2,5 és 4 mIU / l között van, terhesség során folyamatos monitorozás szükséges és ha a TSH> 4 mIU / L levothyroxin kezelés javasolt. Célérték: TSH <2,5 mIU / L . A terhesség első trimeszterében célszerű a kezelés elkezdése, ha a TSH> 2,5 mIU / l.
Míg a pajzsmirigy-antitestek tesztelése nem ajánlott rutinszerűen, megfontolandó, hogy a thyroperoxidáz (TPO) antitestek meghatározása , amennyiben a TSH ismételten > 2,5 mIU / L-nél vagy más pajzsmirigybetegség rizikója áll fent. Ha anti-TPO emelkedése igazolható, ellenőrizni kell a TSH szinteket, és a kezelést akkor kell mérlegelni, ha a TSH szintje meghaladja a 2,5 mIU / L értéket.
A terhesség alatt végzett pajzsmirigyfunkciós tesztek eredményét a thyroxin-kötő globulin (TBG, thyroxine binding globulin) szintjének ösztrogénfüggő emelkedése is befolyásolja. Az első és legmegbízhatóbb paraméter ennek megítélésére a szérum TSH-szintje, melynek meghatározása viszonylag olcsó, könnyen hozzáférhető és jó pontosságú abban az esetben, ha az értékeléskor a trimeszterspecifikus referenciaértékeket veszik tekintetbe. A TSH-szint első trimeszterben megfigyelhető csökkenése a hCG-szint emelkedésével függ össze, mely enyhe serkentő hatást fejt ki a TSH-receptorokra.
A T4 és TSH szinteket a kezelés megkezdése után 1 hónappal kell mérni. A tiroxin adagját titrálni kell, hogy a szérum TSH érték kevesebb legyen, mint 2,5 mIU / liter, miközben fenntartja a szabad T4 szinteket a magas normál tartományban. A nőknek 4-6 héten keresztül szabad T4 és TSH értéket kell követniük a szállításig, hogy megkönnyítsék az LT4 kiegészítés időszakos módosítását.
Ezért - azoknál, akiket MÁR terhesség előtt is thyroxinnal kezeltek - terhesség alatt az sTSH mellett a fT3-t és az fT4-t ellenőrzése javasolt.
A terhes nőknek nagyobb adagokra van szükségük a TBG szintjének gyors növekedése miatt, amely az ösztrogén fiziológiás emelkedése, az anyai T4 megnövekedett placenta transzmissziója és metabolizmusa, valamint a pajzsmirigyhormonok megnövekedett eloszlási térfogata miatt következik be. A terhesség alatt a teljes csere tyroxin dózisa körülbelül 2-2,4 μg / kg / nap.
Amennyiben a pajzsmirigy kapacitása autoimmun betegség vagy jódhiány miatt csökkent, a nőbetegnél nagyobb a hypothyreosis vagy hypothyroxinaemia (alacsony szérum T4- és normális TSH-koncentráció) esélye a terhesség alatt. Nem megfelelően kezelt anyai hypothyreosis vagy hypothyroxinaemia kapcsán csökken az utódok intelligenciahányadosa (IQ, intelligence quotient), romlik a motoros teljesítmény, és megnyúlik a reakcióidő.
A hypothyroxinaemia emellett a kifejező nyelvi készségek és a kognitív képességek megkésett fejlődését is maga után vonja. Egyes szerzők azt is felvetették, hogy a nem kezelt anyai hypothyreosis a figyelem késésével társul a gyermek 7−9 éves korában, és az anyai szérumban a TSH és thyreoidea-peroxidáz antitest (TPO-Ab) szintjének emelkedése kapcsán fokozódik az externalizációs tünetek kockázata kora gyermekkorban.
Az összefüggés azonban laza, és nem rendelkezünk adatokkal arra vonatkozóan, hogy a magas TSH-szintet mutató nők kezelésével megelőzhető-e az ADHD kialakulása a gyermekeknél. Ezen túlmenően, az anyai pajzsmirigyfunkció szűrése nem nyújt segítséget az ADHD kockázatának felméréséhez.
A hyperthyreosis leggyakoribb oka terhességben az átmeneti gestatatiós hyperthyreosis (2-3 %), amely az esetek többségében nem igényel kezelést.
Az átmeneti gestatios hyperthyreosis kialakulása a hCG és a TSH nagyfokú struktúrális azonosságával magyarázható. Az átmeneti gestatiós hyperthyreosis kezelése, amennyiben a betegség súlyossága indokolja, béta-receptor-blokkoló (3×20-40 mg propanolol) adásából áll. Thyreostaticus hatású gyógyszerek adása nem indokolt.
A kórkép az anyai szérumban mérhetô szupprimált TSH-szintek és emelkedett FT4-értékek alapján állítható fel. Tekintettel kell lenni arra is, hogy az elsô trimeszterben a terhesek 3%-ában mérhetô szupprimált TSH-érték. Terhesség alatt a kórkép kezelése elsôsorban thyreostaticus hatású készítménnyel történik. A propylthiouracilnak a methimazollal szemben több elônyös tulajdonsága ismert: A methimazol négyszer nagyobb mennyiségben jut át a méhlepényen, mint a propylthiouracil. Továbbá az utóbbi vegyület szöveti szinten gátolja a T4-T3 átalakulást.
A propylthiouracil legnagyobb kezdô adagja 200 mg/nap, fenntartó dózisa napi 25-100 mg. A propylthiouracilkezelés nem növeli a thyreostaticus szerekkel korábban összefüggésbe hozott aplasia cutis elôfordulásának a gyakoriságát. Mûtét (szubtotális thyreoidectomia) csak gyógyszer-intolerancia, illetve elégtelen kooperációs készség esetén jön szóba. Béta-blokkolók adása súlyos sinustachycardia (>120/min), illetve tachyarrythmia esetén javasolt. Indokolt esetben a thyreostaticus kezelés szoptatás alatt is adható. A választandó szer a propylthyouracil, mivel kevésbé jut át az anyatejbe, mint a methothyrin.
Szülés után a nők 3-8%-ban kialakul autoimmun pajzsmirigygyulladás, ami sokszor később elmúlik, de az esetek 40%-ban megmarad. Kialakulásában a terhesség alatt és a szülés után végbemenő immunológiai változások játszanak meghatározó szerepet. Közismert, hogy a terhesség alatt az anyai szervezet relatív immuntolerancia állapotában van. Ez bizonyos, természetes immunszuprimált állapotot jelent. A szülést követően a terhesség alatti immunszupresszió megszűnik és a folyamat ellenkező irányba megy át (rebound effektus). Az addig nyugvó immunfolyamatok gyakran fellángolnak, vagy éppen ekkor kezdődnek el.
Szülés után fellépő pajzsmirigy duzzanat, pajzsmirigy túlműködésre utaló enyhe tünetek jelentkeznek, majd jellemzően a csökkent pajzsmirigyműködés - szintén enyhe - tünetei lépnek fel. Az esetek többségében a hyperthyreosis és hypothyreosis 1 éven belül lezajlik. A betegek csaknem felében azonban, néhány, (2-4) év latencia után, manifest hypothyreosis alakul ki, jellemző klinikai tünetekkel. Nem minden esetben látjuk a pajzsmirigyfunkció ezen változásait.
Jelentősen emelkedik a szérum Tg-szintje (lévén pajzsmirigyállományt destruáló folyamatról szó). Microsoma (TPO)- és Tg-ellenes antitestek enyhe vagy közepesen magas titerben, az esetek 65-96%ban kimutathatóak.
Nem a thyreoiditist, hanem a kialakuló pajzsmirigyműködés-zavart kell kezelnünk. Amennyiben súlyosabb fokú a hyperthyreosis, tireosztatikumok adása szükséges, enyhébb esetekben elegendő a béta-receptor-blokkolók alkalmazása. Ablativ kezelés kontraindikált!
Egy vizsgálatban 150 anti-TPO-ra pozitivitást mutató terhes anyát két csoportra osztottak. Egyik csoport placebót, a másik csoport 12 héten át 200 mikrogramm szelénmetionint kapott.
A szülést követően, 1-4 hónappal, 1-3 hónapig tartó hyperthyreoticus fázis lép fel, melyet hypothyreoticus stádium követ néhány hónapon keresztül. A két fázis általában 1 éven belül lezajlik és a beteg euthyreoiddá válik. Újabb terhesség alkalmával a relapszus rendkívül gyakori. Típusos esetben mintegy 12 hónappal a szülést követően, a hyper- és hypothyreoid fázis után, a beteg euthyreoiddá válik.
Tudj meg mindent a pajzsmirigy alulműködésről!
A pajzsmirigy gondozás miatt szükséges vérvételek összehangolandók a várandós gondozásban kötelezően előírt minimum-vérvételekkel. Segítségképpen, az első - a hazai protokoll szerint előírt - vérvételnek a 12. terhességi hétig meg kell történnie. A 2.-ra a 24.-28. héten sort kell keríteni (ebben van a cukorterhelés is). A 3. kötelező vérvételre pedig a 36.-37. héten kerül sor (de ez utóbbiban a pajzsmirigyet már nem szükséges ellenőrizni).
Ha a pajzsmirigy alulműködés kapcsán a terhességi távgondozást nem általam már gondozott várandós kívánja igénybe venni, akkor ezt egy személyes vagy távkonzultáció előzi meg a korrekt ellátás miatt.
Az irányelvek szerint a várandósság előtt pajzsmirigy alulműködésben (hipotireózisban) szenvedő várandósok 25%-a, de egyesek szerint 85%-a esetében kell majd emelni a napi dózist, és körülbelül 25-30%-kal.
Én az Amerikai Pajzsmirigy Társaság (ATA) irányelvéhez igazodva, a következőképpen ellenőrzöm a TSH és fT4 hormonszinteket: az 1. trimeszterben 4 hetente, a 2. trimeszterben 4 hetente, a 3. trimeszterben a 26. és a 32. hét között.
A pajzsmirigy terhességi távkonzultáció összege 30 000 Ft. (egyezik egy megjelenéssel).
tags: #enyhe #szubklinikus #alulmukodes #terhesseg #alatt