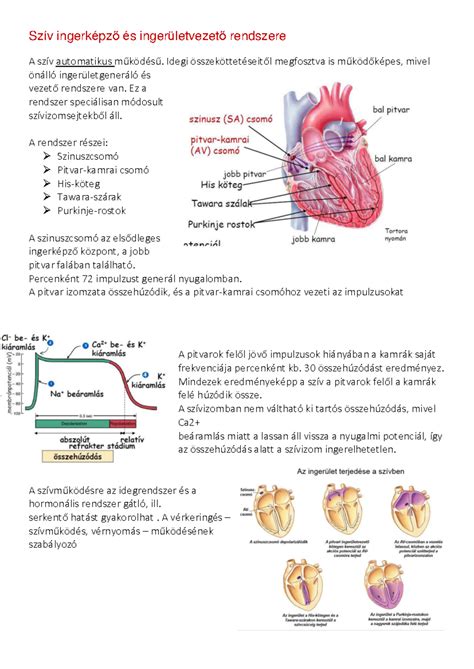
Az endometriózis egy olyan állapot, amikor a méhet bélelő nyálkahártya (endometrium) a méhen kívül is megjelenik a szervezetben. Ez a jelenség számos kellemetlen panasszal járhat, és gyakran a meddőség egyik fő oka is lehet. Bár az endometriózis pontos kiváltó oka egyelőre ismeretlen, több elmélet is létezik a témában.
Mi is az endometriózis?
Endometriózisról akkor beszélünk, amikor a méhnyálkahártya sejtjei a méhen kívül, például a hasüregben, a petefészkekben, a kismedencét bélelő szövetekben (hashártyában), vagy ritkábban a méhfalban ágyazódnak be. Kivételes esetekben az endometrium a kismedencén kívül is megjelenhet, például ízületekben, csontban, tüdőben vagy akár az agyban is.
Normális esetben a női ciklus során a méhnyálkahártya a nemi hormonok hatására megvastagszik, felkészülve egy esetleges terhesség befogadására. Ha nem alakul ki terhesség, a hormonszint csökken, aminek következtében a méh megvastagodott nyálkahártyája lelökődik, és vérzés kíséretében távozik a hüvelyen keresztül.
Amikor azonban endometriális szövet kerül a méhen kívülre, az - hasonlóan a méhben található hormonérzékeny nyálkahártyához - havonta megvastagszik. Mivel ez a kóros helyen lévő nyálkahártya nem tud a szervezetből távozni, felszaporodik a zárt testüregekben, és ingerli a környező szöveteket. A felgyülemlő endometriális szövet ciszták kialakulásához, hegszövetek és összenövések (adhéziók) megjelenéséhez vezethet, ami azt jelenti, hogy a kismedencében található szervek falai összehegesedhetnek. Ez a folyamat fájdalmas, különösen a menstruáció ideje alatt fokozódnak a tünetek, és a hegek, összenövések meddőséghez vezethetnek.
Az endometriózis kiváltó okai és tünetei
Az endometriózis kiváltó okát egyelőre még nem ismerjük pontosan, de több elképzelés is létezik. Az egyik legvalószínűbb elmélet szerint az endometrium sejtjei a nők szervezetében több helyre is elvándorolnak, ám az egészséges immunrendszer általában megakadályozza azok fejlődését. Dr. Lőrincz Ildikó, szülész-nőgyógyász szerint a gyermektelen nőknél gyakoribb a betegség, illetve olyan kórok is előidézhetik, melyek megakadályozzák a menstruációs szövettörmelék rendes távozását a testből. Más elméletek szerint a menstruációs vér visszafele áramlik a petevezetéken keresztül a hasüregbe, ahol az endometriális sejtek megtapadnak és növekedésnek indulnak. Egy másik elmélet szerint a véráram szállít endometriális sejteket a test egyéb területeire. Genetikai hajlam is fokozhatja a betegség kialakulását, ahogy az immunrendszer nem megfelelő működése is hozzájárulhat a kórkép kialakulásához. Feltételezések szerint genetikai vagy környezeti hatások rákényszeríthetik a hasüregben található bizonyos sejteket arra, hogy a méhen kívül endometriális szövetté alakuljanak át.
Figyelmeztető jelek és tünetek
Az endometriózis tünetei sajnos nem utalnak egyértelműen a betegségre, így csak ezek alapján kimutatni a kórt nem lehet. Ez azonban nem jelenti azt, hogy ne lennének olyan figyelmeztető jelek, melyek indokolnák a kivizsgálást. Ilyen lehet például az igen fájdalmas menstruáció (dysmenorrhoea), az ismeretlen eredetű hasi fájdalom, a sikertelen terhességek vagy a meddőség. A kismedencei fájdalom a menstruáció előtt néhány nappal elkezdődhet és a menstruációt követően néhány napig fennállhat, alhasi fájdalmat, illetve hátfájdalmat előidézve. Kialakulhat a kismedencei fájdalom az ovuláció során is. Egy éles, mély fájdalomként jelentkezhet a kismedencében közösülés alatt, illetve székeléskor vagy vizeléskor. Előfordulhat, hogy időnként a menstruációs vérzés mennyisége fokozódik, illetve két menstruáció között is vérzés alakul ki. További figyelmeztető jel lehet a szabálytalan menstruáció, görcsös fájdalom, fájdalmas szexuális együttlét, fájdalmas vizelés, fájdalmas székelés, fájdalmas bélmozgások, hasmenés vagy székrekedés, valamint a véres vizelet, illetve véres széklet.
A menstruáció alatt valamilyen mértékű kismedencei görcsös fájdalom teljesen természetes, azonban az endometriózistól szenvedő nők általában sokkal súlyosabbnak írják le a menstruációs fájdalmat, illetve beszámolnak arról, hogy a kellemetlen érzés idővel súlyosbodik. A fájdalom az endometriózis nagyon gyakori panasza, a súlyossága viszont nem feltétlenül megbízhatóan jelzi a betegség stádiumát. Vannak nők, akiknél a mérsékelt endometriózishoz is kifejezett fájdalom társul, míg másoknál sokkal súlyosabb hegesedések mellett is kevésbé elviselhetetlenek a tünetek.
Endometriózis – Ezeket érdemes tudni a betegségről
Diagnózis és kezelés
A betegség igazolására általában laparoszkópiára van szükség, ekkor nemcsak igazoljuk a betegséget, hanem a szükséges szövettani lelethez is hozzájutunk, ami sajnos nélkülözhetetlen a továbbiakban esetlegesen tervezett gyógyszeres kezeléshez. Laparoszkópia során lehetőség van a megbetegedett szövetek eltávolítására is, így növelve a további kezelések hatásosságát vagy javítva a tervezett terhességek sikerességét.
Az endometriózist el kell különíteni más, szintén kismedencei fájdalommal járó betegségektől (például a kismedencei gyulladásos betegségtől vagy petefészekcisztától). Felmerülhet továbbá az irritabilis bél szindróma lehetősége is, amelyre időszakosan váltakozó hasmenés és székrekedés, illetve görcsös alhasi fájdalom a jellemző. Az irritabilis bél szindróma együtt is járhat endometriózissal, ami tovább bonyolíthatja a diagnózis tisztázását. Az endometriózis a krónikus kismedencei fájdalom egyik oka lehet.
Hajlam és megelőzés
Az endometriózis legnagyobb valószínűséggel gyermektelen nőknél alakul ki, és egyes nőknek öröklött hajlama is lehet. Ritkán bizonyos megbetegedések - melyek megakadályozzák a menstruációs szövettörmelék rendes úton való távozását - fokozhatják a kialakulás kockázatát. Bizonyos feltételezések szerint a kismedencét bélelő sejtek károsodása - például egy korábbi fertőzés által - szintén a betegség kialakulásához vezethet. Az endometriózis bármely korban kialakulhat, és általában az első menstruáció jelentkezése után néhány évvel kezdődik. Amikor a menstruáció a menopauzát követően végleg elmarad, vagy a terhesség miatt átmenetileg megszűnik, az endometriózis tünetei is gyakran megszűnnek. A szülés után a panaszok változó gyakorisággal kiújulhatnak, nagyon ritkán pedig a menopauzában alkalmazott hormonpótló kezelés is kiújíthatja a tüneteket.
Mivel az endometriózis hátterében álló okokat jelenleg még nem ismerjük pontosan, nincs konkrét módja a megelőzésének. Úgy tűnik azonban, hogy azok a nők, akik már szültek, kisebb valószínűséggel fognak a későbbiekben endometriózisban szenvedni, mint azok, akik nem.
A méhnyálkahártya szerepe a terhességben
A női szervezet csodálatos, természet által megalkotott rendszerében a méhnyálkahártya - orvosi nevén endometrium - minden hónapban lenyűgöző változásokon megy keresztül. A méhnyálkahártya a ciklus folyamán a hormonális változások hatására először megvastagszik, majd - ha nem történik meg a megtermékenyülés - lelökődik, ez váltja ki a menstruációs vérzést. Ideális körülmények között az endometrium kb. 8-14 mm vastag az ovulációtól a ciklus végéig tartó időszakban. Ez ad otthont és tápanyagot a megtermékenyített petesejtnek, támogatja a sikeres beágyazódást és a korai terhesség egészséges megtartását.

Mi okozhat vékony méhnyálkahártyát?
Az endometrium vastagsága szervezetünk belső egyensúlya szempontjából érzékeny tükör. Amikor a méhnyálkahártya nem éri el a termékenységhez, egészséges ciklushoz az optimális vastagságot, annak hátterében többféle ok állhat. Az ösztrogén a fő “építő” hormon a női ciklus első, proliferációs (felépülési) szakaszában: ez serkenti az endometrium növekedését, előkészítve azt a megtermékenyült petesejt beágyazódására. Ha ösztrogénhiány lép fel (akár agyalapi mirigy, pajzsmirigy vagy petefészek működési probléma miatt), a nyálkahártya növekedése elmarad.
Előfordulhat, hogy korábbi nőgyógyászati beavatkozások (pl. méhkaparás, polip-, mióma műtétek), vagy krónikus méhüregi fertőzések (pl. endometritisz) miatt a méh falának egészséges szerkezete sérül. Ennek következménye lehet a hegesedés (Asherman-szindróma), ami akadályozza a nyálkahártya normális felépülését. A modern világban egyre jelentősebb tényező a folyamatos stressz, a rendszertelen alvás, a hiányos vagy egyoldalú táplálkozás, túlzott fogyókúra, intenzív sport vagy akár az ösztrogénhöz hasonló hatású (xenoösztrogén) vegyi anyagoknak való hosszabb kitettség. Bizonyos gyógyszerek - például hosszabb távon szedett progeszteron-alapú fogamzásgátlók, hormonterápiák, kemoterápiák - mellékhatásként a méhnyálkahártyát felépítő hormonok szintjét csökkenthetik, vagy az endometrium épülését mérséklik. A vékony méhnyálkahártya általában nem egyetlen ok következménye, hanem a felsoroltak kombinációja teremti meg a problémát. A vékony méhnyálkahártya - bár gyakran rejtetten marad - számos női ciklusprobléma hátterében húzódhat meg. Rövid, kevés vagy rendszertelen menstruáció: Az egyik legjellegzetesebb tünet, ha a menstruációs vérzés mennyisége csökken, a szokásosnál rövidebb ideig tart a vérzés, vagy esetleg teljesen kimarad egyik-másik hónapban. A leghatékonyabb módja a vékony endometrium felismerésének a nőgyógyászati ultrahangvizsgálat (transzvaginális UH).
A vékony méhnyálkahártya orvosi kezelése
A vékony endometrium problémájának felismerése után a legtöbb nőt természetesen érdekli, milyen lehetőségeket kínál az orvosi (nyugati) gyakorlat. Az első lépés mindig a részletes nőgyógyászati vizsgálat és a jól időzített hüvelyi ultrahang, amely pontos képet ad az endometrium vastagságáról és szerkezetéről. A ciklus közepén, ovuláció után mért értékek alapján dől el, hogy a nyálkahártya valóban vékonyabb-e a kívánatosnál. Bizonyos esetekben (pl. többször sikertelen beágyazódás, korábbi műtétek, fertőzés gyanúja) szükség lehet méhüregi biopsziára vagy további képalkotó vizsgálatokra (pl. hiszteroszkópia).
- Hormonpótló terápiák: A leggyakoribb orvosi kezelés a hormonális egyensúly helyreállítására törekszik, leggyakrabban ösztrogéntartalmú készítményekkel (pl. tapasz, tabletta vagy injekció formájában).
- Érpályát támogató szerek: Egyes esetekben alkalmaznak a méhnyálkahártya vérellátását javító gyógyszereket.
- Méhüregi problémák korrekciója: Szükség esetén sebészeti beavatkozással (pl. hiszteroszkópiás adhéziolízis) korrigálhatók a méhüregi elváltozások.
A hormonális készítmények gyors, célzott hatásukkal jelentős javulást eredményezhetnek. Azonban sok nő esetén mellékhatások (pl. hangulatingadozás, emlőfeszülés, súlygyarapodás) jelentkezhetnek. A nyugati medicina pontos, gyors diagnosztikát és indokolt esetben hatékony beavatkozást is kínál.

Progeszteron és terhesség
A progeszteron egyedülálló immunmoduláns hormon, amely kulcsfontosságú a terhesség fenntartásában. Képes befolyásolni immunológiai folyamatokat az anyai szervezetben, és „immunológiai vaskupolát” hoz létre a magzat védelmében. Ezt a progeszteron a kortizol által alapvetően meghatározott immunrendszer sajátos modulálása révén éri el.
A két hormon, a kortizol és a progeszteron, két ellentétes biológiai-érdeket képvisel. A kortizol az önfenntartást szolgálja, főszereplője a stresszorok által kiváltott általános adaptációs szindrómának és biztosítja a szervezet homeosztázisát, akár a terhesség rovására is. A progeszteron a másik nagy biológiai érdek, a fajfenntartást szolgálatában áll, megvédi a magzatot az „gazdaszervezet” immunológiai támadásaival szemben.
Ha akár a magzati, akár az anyai, akár a helyileg, uterusban képződő kortizol koncentrációja emelkedik, az gyengíti a progeszteron hatásait, ami a terhesség idő előtti befejeződéséhez vezethet. Az idiopátiás habituális vetélések és koraszülések megelőzésében a progeszteron-terápia létjogosultsága épp erre az elvre épül: fokozni vagy visszaállítani a terhességet védő progeszteron hatást, a terhességet veszélyeztető kortizol hatásokkal szemben.
Ma már tény, hogy a koraszüléshez is gyulladásos kaszkád folyamat vezet, melynek megindulásában ill. lefékeződésében döntő szerep jut a két immunmoduláns hormonnak: a kortizolnak és a progeszteronnak. A lappangó folyamat több hétig is eltarthat és amikor a kontrakciók megjelennek, a gyulladás már túl előrehaladott ahhoz, hogy azt meg lehessen fordítani. Az akut tokolízissel csak késleltetni lehet valamelyest a koraszülést, megakadályozni nem, mert a tokolízis magára a gyulladásos folyamatra nincs hatással. Logikus, hogy a koraszülés kezelését már a gyulladásos kaszkádfolyamat előtt meg kellene fontolni. Ehhez a nagy kockázatú terhesek kiszűrése nyújthat segítséget.
A progeszteron hatásmechanizmusa
A progeszteron a lepény esszenciális végterméke, amely nem alakul tovább, mert gátolja a saját maga metabolizálását végző 17-hidroxiláz expresszióját. Ezért a lepény koleszterinből ösztrogént nem képes szintetizálni. A koraszüléshez vezető kaszkádfolyamat döntő mozzanata az anyai vagy magzati vagy a helyben képződő kortizol szintjének emelkedése, ami gyengíti, majd túlhaladja a progeszteron gén-blokkoló hatását és beindítja a 17-hidroxiláz expresszióját. Ennek az lesz a következménye, hogy a progeszteron-szintje drámaian csökken, ösztrogén-szintje viszont emelkedik. Progeszteron megvonás legfontosabb következménye, hogy az immuntolerancia fokozatosan megszűnik: az immunválasz visszavált Th2/Th1-re, a celluláris immunitás fokozódik, az asszimmetrikus antitestek száma csökken. Ezenkívül szintén megkezdődik a progeszteron által blokkolt gének átíródása: expresszálódik a COX-2 és az MMP enzim, melynek hatására a prosztaglandinok koncentrációja emelkedik, a cervix puhul és a burok megreped.
Progeszteron-terápia a terhesség megőrzésében
Ma már tény, hogy a progeszteron egy esszenciális immunmoduláns hormon a terhesség fenntartásában: egyedül csakis neki köszönhető az a szelektív embriospecifikus immuntolerancia, ami által az embrio semi-allogén graftként, az apai antigének ellenére sem lökődik ki az anyai szervezetből. Ennek az immuntoleranciának az egyik alap-pillére, hogy normál terhességben az immunválasz Th1-ről Th2-re vált. A T-helper 1 lymphocyták gyulladásos cytokineket termelnek, terhességben ezek koncentrációja csökken. Th1 túlsúlyt állapítottak meg habituális vetélésben, koraszülésben, i.e. Th1 túlsúly van nem-terhes állapotban és méginkább krónikus stresszben az emelkedett kortizolnak köszönhetően. A terhesség viszont egy Th2-szerű jelenség. Az immuntolerancia másik pillére, hogy normál terhességben a deciduális Naturális Killer-sejtek száma és aktivitása csökken. Habituális vetélőkben viszont fokozott a celluláris immunitás, például a TNFalfa által, amely aktiválja az NK-sejteket. Normál terhességben az asszimmetrikus antitestek termelődése is fokozódik. Ezek az antitestek azért asszimmetrikusak, mert a molekula egyik Fab-karján mannózban gazdag olygoszacharid-gyök helyezkedik el. Ezek az antitestek képesek úgy kötődni a magzati antigénekhez, hogy nem indítanak el effektor funkciókat (pl: nem aktiválják a komplement rendszert, a fagocytosist vagy cytotoxicitást). Tehát normál terhességben az immuntolerancia, ezen hatásmechanizmusok mentén jön létre. Ezek fő karmestere és legfőbb immunmoduláns hormonja a progeszteron. Nem közvetlenül, hanem a progeszteron-indukálta blokkoló faktoron keresztül fejti ki hatását, amelyet deciduális lymphocyták termelnek. Ez a vegyület hajtja végre a Th1-Th2 váltást, az NK-sejtek gátlását és a B-lymphocyták stimulálását.
Endometriózis – Ezeket érdemes tudni a betegségről
Progeszteron-terápia eredményei
Egy 1990-es metaanalízis tanúsága szerint 17α-OH Progeszteron-kapronát heti 250 mg im adásával a koraszülési arány 50%-kal csökkent. Egy amerikai nagyobb RCT-ben 460 pozitív anamnézisű terhest kezeltek 17αOH Progeszteron-kapronáttal a 16-36. hét között. A koraszülési arányban jelentős, 30%-os csökkenést állapítottak meg: ezenkívül csökkent a kis születési súlyú újszülöttek száma, nekrotizáló enterocolitis és az intraventrikuláris haemorrhagia gyakorisága, továbbá az oxygén-terápia szükségessége. Az Egyesült Államokban a 17αOH Progeszteron-kapronátot hetente im. alkalmazzák. Mégis egyre többen alkalmazzák azon pragmatikus megfontolásból, hogy nincs mellékhatása és hogy nem áll rendelkezésre ennél jobb immunológiai kezelés. A metaanalízisek eredményei is inkább kedvezőek.
Az alábbi táblázat összefoglalja a progeszteron-terápia hatását különböző vizsgálatok alapján:
| Vizsgálat/Metaanalízis | Progeszteron adagolás | Eredmények |
|---|---|---|
| Keirse MJ (1990) | 17α-OH Progesteron-kapronát heti 250mg im | 50%-kal csökkent a koraszülési arány |
| RCT (460 terhes) | 17αOH Progeszteron-kapronát 16-36. hét között | 30%-os csökkenés a koraszülési arányban; csökkent kis születési súly, nekrotizáló enterocolitis, intraventrikuláris haemorrhagia, oxigén-terápia szükségessége |
| Goldstein és Daya metaanalízisei | Folyamatos progeszteron-terápia a 20. hét után | Enyhén emelkedett a sikeres terhességek aránya |
| Oates-Whitehead metaanalízise (3 trial, 93 páciens) | Progeszteron-terápia | Szignifikánsan (majdnem harmadára) csökkent a vetélési arány |
Életmód és táplálkozás a terhesség alatt
A kiegyensúlyozott étrendnek fontos szerepe van a várandósság alatt. Gondoskodjon arról, hogy megfelelő tápanyagtartalmú, vitaminokban gazdag élelmiszereket fogyasszon. A vitaminok egy része zsírban oldódó, ezért fontos, hogy az étrend elegendő zsírt is tartalmazzon. A zsírok nemcsak a húsfélékben, hanem a tejtermékekben, olajokban is megtalálhatók. A zsír lehet állati vagy növényi eredetű. A növényi eredetű zsírsavak telítetlenek, ezért az anyagcsere folyamán könnyen hasznosulnak. Elsősorban frissen készített ételeket fogyasszon. Kerülje a nagymértékben feldolgozott élelmiszert. A vitaminbevitel optimalizálása érdekében napi 5x ajánlott rostokban gazdag zöldségeket és gyümölcsöket fogyasztani. Részesítse előnybe a vasban és folsavban gazdag ételeket. A folsav részt vesz a vérképzésben és a sejtképződésben. Táplálkozással szinte lehetetlen elegendő mennyiségű folsavat bevinni a szervezetbe, éppen ezért ajánlott étrend-kiegészítő fogyasztása. A vas nélkülözhetetlen az oxigén szállításához a vérben.

Természetes támogatás a méhnyálkahártya egészségéért
A testünk egyensúlya - főként a hormonrendszer finom hangolása - nem kizárólag orvosi beavatkozás vagy hormonkezelés útján állítható helyre. Az emberiség évszázadok óta alkalmazza a gyógynövényeket a női egészség megőrzése és helyreállítása céljából. A modern kutatások pedig ma már pontosan igazolják: számos gyógynövény olyan fitohormonokat, flavonoidokat, antioxidánsokat, gyulladáscsökkentő hatóanyagokat tartalmaz, amelyek képesek támogatni a menstruációs ciklus, különösen a méhnyálkahártya regenerációs folyamatait. Ezek a gyógynövények nem csupán az endometriumra hatnak - holisztikusan segítik az egész női szervezet egyensúlyát, a hormonrendszer harmóniáját, az idegrendszer nyugalmát és az általános jól-lét érzését is. A természetes támogatás akkor a leghatékonyabb, ha célzott és ciklushoz igazított. Kiemelten fontos ez a vékony endometrium - vagyis túl vékony méhnyálkahártya - esetén, ahol a megfelelő növényi hatóanyagok tudományos szemléletű, precíz alkalmazása kulcsfontosságú a harmonikus női működés visszaállításában.
A méhnyálkahártya egészséges növekedését elsősorban a megfelelő tápanyagellátás segíti. Ennek érdekében érdemes olajos magvakat, dióféléket, friss zöldségeket és gyümölcsöket fogyasztani. Fontos a tudatos folyadékfogyasztás, stresszkezelés és a ciklushoz igazított mozgás, valamint elegendő alvás. Feszültség alatt a szervezet mindent a „túlélésre” irányít, ilyenkor nem jut „energia” a női szervekhez. Találd meg azt a relaxációs módszert (meditáció, mindfulness, autogén tréning, illóolajos fürdő, gyógyteázás, olvasás), amely a női, elfogadó minőségeket erősíti. Az apiterápia (pl. méhpempő) is segíthet.
tags: #endometrium #csokkenese #terhesseg #alatt