A pulmonális hipertenzió (magas vérnyomás a tüdőkben) olyan rendellenesség, amelyben az újszülött tüdejének vérerei összehúzódnak, és így súlyosan korlátozzák a tüdőn átfolyó vér mennyiségét. Ennek következményeként a vér oxigénszintje vészesen lecsökken, és az állapot életveszélyessé válhat.
A pulmonális hipertónia (PH) magas vérnyomás a tüdő artériáiban. Ez egy súlyos állapot. Ha ez megvan, az erek, amelyek a vért a szívedből a tüdődbe szállítják, megkeményednek és szűkülnek. A szívednek keményebben kell dolgoznia, hogy átpumpálja a vért. Idővel a szíved legyengül, és nem tudja ellátni a feladatát, és fejlődhet szívelégtelenség. A PH-nak két fő típusa van. Az egyik családban fut, vagy ismeretlen ok nélkül jelenik meg. A másik típus általában egy másik állapothoz kapcsolódik, mint például szív- vagy tüdőbetegség.
A magzati keringés és a PPHN kialakulása
A méhben a magzat nem vesz levegőt, ezért a vérnek nem kell keresztülfolynia a tüdőkön ahhoz, hogy oxigénben gazdag legyen. A magzat véráramának nagy része, a két pitvar közötti összeköttetésen (forámen ovále), a jobb szívfélből közvetlenül a bal szívfélbe ömlik. A jobb szívfélből továbbáramló vér legnagyobb része a tüdőverőerekből az aortába jut az őket összekötő véreren keresztül (duktusz arteriózusz), így a jobb szívfél vérének csak kis része jut el a tüdőkig.
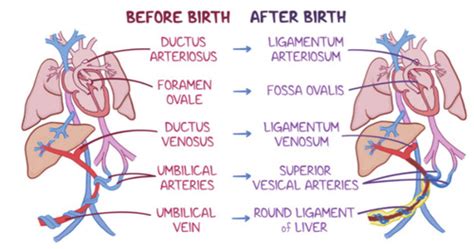
Születéskor a forámen ovále és a duktusz arteriózusz rendszerint záródik, és a jobb szívfélen átáramló vér eljut a tüdőkbe. Néhány újszülöttben a tüdő vérerei összehúzódnak, a kisvérkörben a nyomás megemelkedik, és ez a forámen ovále nyitvamaradását okozza. Ilyenkor a duktusz arteriózusz is nyitva maradhat. Ebben az esetben a jobb szívfélből kipumpált vér legnagyobb része elkerüli a tüdőket (mint a magzatban), és ennek a vérben igen alacsony oxigénszint lesz a következménye.
Az újszülöttkori perzisztáló pulmonális hipertónia (PPHN) életveszélyes kórállapot, amely számos pulmonalis és kardiovaszkuláris betegséghez társulhat. A PPHN esetén annak ellenére, hogy a baba vett levegőt, tüdőkeringése nem tud alkalmazkodni ehhez az új helyzethez, mert a tüdő artériák szűkek maradnak. Megmarad, perzisztál a magzati keringés és ezzel a pulmonális hipertónia.
A tüdő artériák tágulásának elmaradása akadályát képezi a vér tüdőerekbe jutásának, ezért a vér „feltorlódik” az előtte torlaszt képező artériák bemeneti oldalán, emiatt megemelkedik a kisvérköri vérnyomás (pulmonális hipertónia), sőt a kisvérkörben a vér áramlása iránya is megfordulhat, és a vér egy része visszafolyhat a szívbe, kikerülve a tüdőt. A jobbról balra irányuló shuntkeringés súlyos hypoxaemiához vezet még 100% O2 belélegeztetése mellett is.
A pulmonális hipertenzió okai és rizikófaktorai újszülötteknél
A PPHN leggyakrabban érett vagy túlhordott újszülöttek között fordul elő, akik perinatalis vagy postnatalis asphyxián, illetve hypoxián estek át. A hypoxia elősegíti a pulmonalis arteriolák nagyfokú constrictiójának visszatérését (vagy fennmaradását), amely a magzati életben normális állapot.
- Anyai gyógyszerszedés: Az anya a terhesség alatt nagy mennyiségű aszpirint vagy indometacin tartalmú gyógyszereket szedett. Ugyanezeket az elváltozásokat észlelték, amikor az anya nagy dózisú prostaglandin synthetase inhibitort (pl. aspirin vagy indometacin) szedett a terhessége alatt; ezek a szerek feltehetőleg a magzatban a ductus arteriosus constrictiójához, ennek kapcsán kórosan fokozott pulmonalis véráramláshoz vezetnek; a pulmonalis arteriolák falának izomrétege másodlagosan hypertrophisál.
- Egyéb tüdőbetegségek: Újszülöttekben gyakran fordul elő egyéb tüdőbetegségekkel együtt, így társulhat mekonium aspirációs szindrómához vagy tüdőgyulladáshoz.
- Veleszületett rekeszsérv: A congenitalis rekeszsérv szintén gyakran jár a pulmonalis arteriolák simaizomzatának hypertrophiájával. Ez valószínűleg szintén a méhen belüli kórosan fokozott pulmonalis véráramlás következtében alakul ki (ugyanis a bal tüdő általában súlyosan hypoplasiás, így a pulmonalis keringés nagy része a jobb tüdőt terheli).
- Antidepresszánsok: Nagyon ritka, de fontos következménye lehet a terhesség alatti antidepresszáns szedésnek az újszülöttkori perzisztáló pulmonális hipertónia (Persistent Pulmonary Hypertension of the Newborn, PPHN). Az érintett antidepresszáns hatóanyagok (citalopram, duloxetin, paroxetin, szertralin, venlafaxin stb.) újabb betegtájékoztatóiban figyelmeztetésként szerepel. Fontos, hogy közölje kezelőorvosával, ha a fenti gyógyszerek valamelyikének szedése alatt teherbe esik, vagy terhességet tervez. Bizonyosodjon meg róla, hogy a szülésznő és/vagy a szülészorvos is tud arról, hogy Ön antidepresszánst szed, hogy tudják ez esetben mire kell fokozottan figyelniük.
Tünetek és diagnózis
A PPHN súlyosságától függően jelei a születést követő percekben, órákban már megmutatkoznak. Tehát a szülést követő pár napos kórházi tartózkodás során mindig kiderül. A PPHN tünetei általában a születés utáni első 24 órában kezdődnek.
- Légzési nehézség: A baba szaporán lélegezik, légzési nehezítettség alakul ki nála, a mellkas alsó része behúzódik belégzés alatt.
- Cianózis: Az alacsony vér oxigénszint miatt a baba bőre kékes színű (cianózis), amelyet elsősorban a szája körül, az ajkakon, az ujjak végén lehet felismerni.
A diagnózis általában az anamnesisen, a fizikális statuson, a röntgen- és laboratóriumi leleteken alapul. A PPHN-es újszülött hypoxaemiás maradhat 100% O2-nel történő pozitív nyomású lélegeztetés ellenére is. Primaer pulmonalis hypertensio esetén a mellkas-röntgenfelvételen a tüdők teljesen normálisak lehetnek, de társult parenchymás tüdőbetegség (pl. meconium aspiratiós syndroma, újszülöttkori pneumonia) vagy veleszületett rekeszsérv fennállhat.
A kardiológiai vizsgálat echocardiographiával kizárhatja a congenitalis vitiumot, és igazolhatja az arteria pulmonalisban uralkodó suprasystemás nyomást. A fokozott pulmonalis vascularis resistentiát, mely pulmonalis hypertensióhoz és jobb-bal shunthöz vezet, a hypoxaemia és az acidosis tovább rontja, míg az O2-tensio és pH emelése javítja. A PPHN gyanújának tehát fel kell merülnie minden olyan terminus-közeli újszülött esetében, akinek arteriás hypoxaemiája van és a progressio megelőzése érdekében a kezelést lehetőleg minél hamarabb el kell kezdeni.

Mivel ezen újszülöttek egy részében a nyitott ductus arteriosuson keresztül nagy a jobb-bal shunt, a PaO2 significansan magasabb lehet a jobb arteria brachialisban, mint a leszálló aortában; a ductus arteriosus szintjén jobb-bal shuntre utal, ha a jobb kézre és valamelyik alsó végtagra egyidőben felhelyezett pulse-oximéter a lábon alacsonyabbnak mutatja az O2 saturatiót. A kisvérköri nyomást a tricuspidalis insufficientia maximális áramlási sebességéből Doppler-echocardiographiával (DE) mérték, és a Bernoulli-elv alapján számították ki. Az artéria pulmonalis áramlási görbéjén mért szisztolés időintervallumok mérése (akcelerációs idő és ejekciós idő aránya <0,36) igen megbízható, betegágy mellett is könnyen elvégezhető módszernek bizonyult a kisvérköri nyomás szemikvantitatív meghatározására.
Kezelés és gondozás
A PPHN magától nem múlik el! Kezelése neonatológiai osztályokon, újszülött intenzív centrumokban (PIC) történik. A halálozási arány kb. 10%. Ha a pulmonalis vaszkuláris rezisztenciát (PVR) nem sikerül jelentősen csökkenteni, a PPH mortalitása magas.
A kezelés elsődlegesen 100% O2-nel történő gépi légzéstámogatásból áll, mivel az O2 igen hatásos pulmonalis vasodilatator. A pulmonális hipertenziós újszülötteket általában 100%-os oxigéntartalmú környezetbe helyezik, gyakran gépi lélegeztetést alkalmazva. Intravénásan nátrium-bikarbonát adható. Mindkét fenti kezeléssel tágíthatók a tüdő vérerei.

Az alkalizálás szintén elősegíti a pulmonalis arteriolák kitágulását. Alkalizálni lehet NaHCO3 lassú iv. infusiójával M 0,5-2 meq/kg/h dózisban. Az adagot úgy kell megválasztani, hogy a pH legalább 7,45-7,5 legyen. Mivel az alveolusok mechanikus tágítása is vasodilatatiót okoz, ballonos-maszkos lélegeztetés 100% O2-nel néhány percen át szintén hasznos lehet.
Sok betegben az oxygenisatio gyors javulásához vezet a nitrogén-oxid belélegeztetése, amely a pulmonalis arteriolák dilatatióját idézi elő. A nitrogén-oxid az "endothelialis relaxációs faktor", amelyet normálisan az endothel-sejtek termelnek és amely az arteriolák simaizomrétegének relaxációját idézi elő; úgy tartják, hogy a nitrogén-oxid synthesise kórosan alacsony a PPHN-ben szenvedő újszülöttekben. Belélegezve a respirator légzőköréből, a nitrogén-oxid bediffundál a pulmonalis arteriolák falába, ahol simaizomrelaxációt okoz és így a pulmonalis véráramlás fokozódik. A nitrogén-oxid szorosan kötődik a Hb-hoz (és így inaktiválódik), ezért a systemás keringést nem befolyásolja, nem okoz hypotensiót.
Az újszülött egyéb testrészein a megfelelő vérnyomás fenntartásához folyadékok vagy gyógyszerek adása válhat szükségessé, különben a test többi részén kialakuló alacsony vérnyomás ahhoz vezet, hogy még kevesebb vér áramlik a tüdőkhöz, mert megnöveli a jobb szívfélből a bal szívfélbe áramló vér mennyiségét. A tolazolin F (ß-receptor blockoló) 1-2 mg/kg telítő adagban 5-10 perc alatt i.v. beadva, majd 1-2 mg/kg/óra i.v. fenntartó adagban elősegítheti a vasodilatatio kialakulását és javíthatja az oxygenisatiót. Mivel a tolazolin systemás vasodilatatiót és hypotensiót is okozhat, olyan érbe kell beadni, hogy a lehető legnagyobb mennyiségben jusson be a kisvérkörbe; pitvari szintű jobb-bal shunttel járó PPHN esetén ez valamelyik felső végtagi vagy fej-venába, illetve közvetlenül az arteria pulmonalisba történő infusióval érhető el. A systemás hypotensio a hypoxiát rontja, ez azonban kezelhető; első lépésben volumenpótlással (pl. physiologiás sóoldat vagy 5%-os human albumin 10-15 ml/kg, 10 perc alatt). Ha a vérnyomás vagy a perfusio alacsony marad, az újszülöttet 5-20 μg/kg/min. iv. dopaminnal M és/vagy 5-20 μg/kg/min. iv. dobutaminnal M kezeljük (egyiket sem szabadarteriába adni). A tolazolin okozta hypotensio azonban gyakran nem reagál a kezelésre, ezáltal használhatósága korlátozott. A tolazolin histamin-felszabadulást, a gyomor-bélrendszer felső részéből induló vérzést is okoz; megelőzésként valamelyik H2-receptor blockoló adható.
Igen kritikus állapotú beteg újszülötteknél, testen kívüli, membrán-oxigenálásnak nevezett módszert lehet használni a pulmonális hipertenzió oldódásáig. Ezzel a módszerrel az újszülött vére szív-tüdő gépen keresztül kering (membrán oxigenátor), amely a vért oxigénnel dúsítja és kivonja belőle a széndioxidot, majd a vér visszajut az újszülöttbe. Az extracorporalis membran-oxygenisatio (ECMO) azoknak a 34. gestatiós hétnél idősebb újszülötteknek az esetében használható, akik a gyógyszeres kezelés ellenére nem oxygenisálhatóak megfelelően és másképp meghalnának.
A folyadék-, electrolyt-, glycose- és a Ca-homeostasis fenntartására is nagy figyelmet kell fordítani. Az újszülötteket neutralis hőmérsékletű környezetben kell tartani, és az esetleges sepsist antibiotikumokkal kezelni, addig is amíg a bacteriologiai tenyésztés eredménye nem ismert. Ha a Pa O2-t legalább 100 Hgmm-es értéken stabilizáltuk, elkezdjük a leszoktatást, először a Fi O2 2-3%-onként való csökkentésével. Később a Fi O2 és a respirator-nyomások felváltva csökkenthetők. A paraméterek nagymértékű változtatását el kell kerülni, a hirtelen Pa O2-esés ugyanis a pulmonalis vasoconstrictio és a PPHN ismételt kialakulásához vezethet.
A pulmonális hipertónia gyermekkorban igen ritka betegség. Előfordulási gyakorisága kisebb, mint felnőttkorban. Gyermekeknél nagyrészt szívbetegségekhez társultan, szívműtétek után is fennálló esetekkel találkozunk, az idiopátiás (ismeretlen eredetű) forma sokkal ritkább. A gyermekek életkori sajátosságaiból adódóan a tünetek kezdetben akár hiányozhatnak is, de nem-specifikus tünetek (pl. súly- ill. magasságfejlődés elmaradása) felhívhatják rá a figyelmet. Magyarországon a GOKI Gyermekszív Központban centralizáltan működik a pulmonális hipertóniás gyermekbetegek ellátása. Az ország csaknem minden gyermekkardiológiai szakambulanciájáról ide érkeznek a betegek kivizsgálás, ellátás, majd a rendszeres gondozás céljából.

Bár a tudomány mai állása szerint a pulmonális hipertónia nem gyógyítható betegség, mégis célunk, hogy a hozzáférhető gyógyszeres kezelési lehetőségeket maximálisan kihasználva minél hosszabb minőségi élethez segítsük gyermekbetegeinket. A diagnózis felállításakor részletes tájékoztatást kapnak a szülők a tervezett gyógyszeres kezelésről, a gondozás menetéről, a várható prognózisról. A testi tünetek “gyógyítása” mellett nagy szükség van a lelki tünetek enyhítésére is a gyermek és a szülők részére egyaránt.
tags: #pulmonalis #hipertonia #ujszulott