A terhesség egy rendkívül izgalmas és kihívásokkal teli időszak, amely számos változást hoz a női testben. Az egyik legfontosabb és leglenyűgözőbb változás a méhlepény, vagy más néven placenta kialakulása és működése. Ez a létfontosságú szerv nemcsak a magzat táplálásában és oxigénellátásában játszik kulcsszerepet, hanem a hormonális egyensúly fenntartásában és a fejlődő magzat védelmében is elengedhetetlen.
A méhlepény, vagy placenta a fejlődő kisbabát és a várandós édesanyát összekötő szerv. Kialakulása és működése számos folyamatot befolyásol, így érdemes részletesen megismerkedni a funkcióival, elhelyezkedésével és a vele kapcsolatos problémákkal.
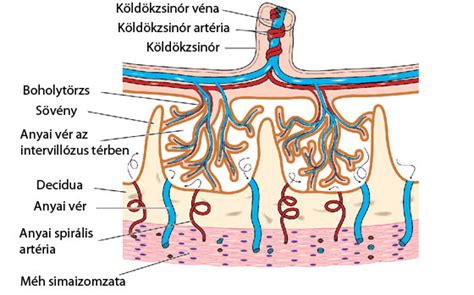
A méhlepény kialakulása és elhelyezkedése
A méhlepény a terhesség korai szakaszában alakul ki, amikor a megtermékenyített petesejt a méh nyálkahártyájába ágyazódik. Az embrió és a méh nyálkahártyájának sejtjei közösen alkotják a méhlepényt, amely egyaránt tartalmaz anyai és magzati sejteket. A méhlepény elhelyezkedése változó lehet, és a terhesség során ultrahangvizsgálatokkal ellenőrzik, hogy biztosítsák a megfelelő pozíciót.
A magzat életben maradásához, fejlődéséhez elengedhetetlenül fontos. A fejlődő lepény a méh belső rétegeibe „kesztyűujjszerű” képződményeket hoz létre, melyek az anyai vérrel telt öblökben „úsznak”. Az anyai és a magzati rész között általában egy sejtréteg van, amelyen keresztül bonyolódik az anyagcsere forgalom. A magzati vér a magzatból a lepénybe, majd a magzatba jut vissza. Az anyai vér a méh verőerein át az öblökbe, majd a méh visszerein át az anyai keringésbe jut vissza. Így az anyai és a magzati keringés egymástól független, a két vér nem keveredik egymással.
A terhesség korai szakaszában a sárgatest (corpus luteum) termeli a progeszteront, ami szükséges a terhesség fenntartásához. A méhlepény a 10-12. terhességi héttől veszi át ezt a szerepet.
Placenta praevia (elölfekvő méhlepény)
A placenta praevia egy olyan állapot, amely bár viszonylag ritka, mégis jelentős jelentőséggel bír a terhesség és a szülés során jelentkező lehetséges következményei miatt. Ez az állapot a kismamák 0,5%-át érinti, azaz 1000 terhességből 5 esetben fordul elő.
Mi az a placenta praevia?
Placenta praevia akkor fordul elő, amikor a méhlepény alacsonyan fekszik a méhben, és a méhnyak - a szülőcsatorna nyílása - egészét vagy egy részét elfedi. Általában a terhesség második felében, leggyakrabban a terhesség második vagy harmadik trimeszterében rutinszerű ultrahangvizsgálatok során állapítják meg.
Típusai
A placenta praevia különböző típusai léteznek, amelyeket aszerint osztályoznak, hogy a méhlepény milyen mértékben fedi a belső méhszájat, az alacsonyan fekvőtől a teljes fedésig. A mélyen tapadó lepény nem azonos a placenta previával, amiről csak a 24. hét után beszélhetünk. Addig ugyanis a lepény a méhfallal egyre feljebb húzódik ("a lepény relatív vándorlása").
Tünetei
A placenta praevia elsődleges tünete a fájdalommentes, élénkvörös hüvelyi vérzés a második vagy harmadik trimeszterben. A placenta praevia miatti vérzés többnyire hirtelen jön, intenzív, fájdalommentes és csak rövid ideig tart. Általában a terhesség 20. hete után jelentkezik. Egyes nőknél a vérzéssel együtt összehúzódások is jelentkezhetnek, a nők 10%-ánál a vérzéshez fájdalom is társul.
Nagyon fontos, hogy azonnal orvoshoz forduljon, ha ezek a tünetek jelentkeznek, mivel a vérzés sürgős ellátás szükségességét jelezheti.
Kockázati tényezők
A placenta praevia pontos oka nem ismert, de számos kockázati tényező növeli előfordulásának valószínűségét:
- Korábbi császármetszés vagy méhen végzett műtét (pl. mióma eltávolítás), ami méhen hegeket hagyhat.
- Előző terhesség során diagnosztizált placenta praevia.
- Többszörös terhesség (ikrek, hármasok).
- Anya előrehaladott életkora.
- Dohányzás.
Kezelése és szülés
A placenta praevia diagnózissal a kismama rendszeres ellenőrzés alatt áll. Placenta praevia esetében a magzat a méhben általában haránt- vagy ferde fekvésben helyezkedik el. Súlyosabb esetekben ez a diagnózis veszélyeztetheti az anya vagy a magzat életét.
A terhesség stádiuma, a placenta praevia formája, valamint a vérzés intenzitására tekintettel az orvos meghatározza a további kezelést. Jelentős vérzés esetén kórházi tartózkodás javasolt. Az orvosok ilyenkor igyekeznek maximális mértékben késleltetni a szülést, hogy a magzatnak elegendő ideje legyen a fejlődéshez. Amennyiben fennáll a koraszülés veszélye, a terhesség 34. hetéig gyógyszeres kezeléssel segíthetik a magzati tüdő érését.
A szülés módjáról az orvos dönt. Amennyiben a placenta praevia nem fedi a méhszájat, a baba nagy valószínűséggel természetes módon, azaz hüvelyen keresztül jön a világra. Ha a placenta praevia részben vagy teljesen fedi a méhszájat, császármetszésre lesz szükség. Ezekben az esetekben a hüvelyi szülés nagy kockázattal járna, beleértve az anya elvérzését vagy a baba halálát.
Javaslatok a kismamáknak
Placenta praevia esetében tehát nem kell mást tennie, csak pihennie és készülődnie az anyaságra. A stressz ilyenkor valóban nem segít. Kerülje a fizikai megterhelést és minél többet pihenjen. Teljesen kerülje az intim kapcsolatot és a tampon használatát.
Karolina, akinek tavaly nyáron közölték a placenta praevia diagnózist, megosztotta tapasztalatait: „Egyik pillanatról a másikra megváltozott a napirendem. A Horvátországi nyaralást az ágy váltotta fel. Feküdnöm kellett, csak a toalett és a zuhany volt megengedett. Tulajdonképpen 4 hónapon át feküdtem és bár időnként depi és önsajnálat kerülgetett, tudtam, hogy vannak kismamák, akik e diagnózissal bizony kórházban tartózkodnak. Az aggodalmak és önsajnálat ellenére a terhesség és a szülés is szerencsésen végződtek. Karolina természetes úton szült. Végül minden jól alakult és a baba a terhesség 40. hetében jött a világra.”
Placenta abruptio vs. Placenta previa ápolási NCLEX tünetek okok kezelése (placenta abruptio)
Placenta elégtelenség
A méhlepény olyan szerv, amely az anyaméhben fejlődik ki, amikor a nők terhesek. Néha nem nő úgy, ahogy kell, vagy megsérülhet. Az eredmény a placenta elégtelenségnek nevezett egészségügyi állapot lehet. Az állapotot placenta diszfunkciónak vagy uteroplacentális érelégtelenségnek is nevezik.
Mi az a placenta elégtelenség?
Ha a méhlepény nem működik megfelelően, nem tud elegendő oxigént és tápanyagot ellátni a baba számára az anya véráramából. E nélkülözhetetlen támogatás nélkül a baba nem tud növekedni és fejlődni. Ez okozhatja koraszülés, alacsony születési súly, valamint születési rendellenességek, és növelheti a szövődmények kockázatát az anya számára.
A placenta elégtelenség akkor fordul elő, ha a méhlepény nem fejlődik megfelelően vagy megsérül. Ha a méhlepény megsérül, az csökkentheti az anya keringési rendszere és a méhlepény között keringő vér mennyiségét. Így a baba a szükségesnél kevesebb tápanyaghoz jut. Fejletlen növekedéshez, magzati szorongásos tünetek megjelenéséhez és nehéz szüléshez vezethet. A placenta elégtelensége azt eredményezheti, hogy a baba kevesebb oxigénhez és tápanyaghoz jut.
Tünetek és diagnózis
A placenta elégtelenségét nehéz azonosítani, különösen első terhesség esetén. Általában kevés vagy egyáltalán nincs olyan tünet, amely a placenta elégtelenségével kapcsolatos. Néhány jel azonban ennek az állapotnak a korai diagnosztizálását eredményezheti. A nők megfigyelhetik, hogy méhük mérete kisebb, mint a korábbi terhességeknél, és a magzat is kevésbé aktív a vártnál. A rendszeres szülés előtti ellenőrzések rendszeres időközönként nagyon fontosak.
Az orvos vizsgálatokat végezhet a méhlepény-elégtelenség kimutatására. A terhesség alatt több alkalommal is ellenőrzik a méhlepényt ultrahanggal, hogy biztosítsák a megfelelő elhelyezkedést és működést.
Kockázati tényezők és kezelés
A placenta elégtelensége akkor is előfordulhat, ha speciális fejlődési problémák vannak a placentával. A placenta elégtelensége általában nem tekinthető életveszélyesnek a nők számára. Az egészségük kockázata azonban a placenta elégtelenségre hajlamosító okok miatt, mint például a magas vérnyomás vagy cukorbetegség. Ha a placenta elégtelensége korábban jelentkezik a terhesség alatt, a baba egészségügyi problémái súlyosabbak lehetnek.
Jelenleg az orvosok nem tudják hatékonyan kezelni a méhlepény-elégtelenséget. Más állapotok, például cukorbetegség vagy magas vérnyomás kezelése azonban elősegítheti a baba növekedését. Ilyen esetekben az orvos javasolhatja az ágynyugalmat, vagy szakorvoshoz utalhatja a beteget, aki felírhat bizonyos szteroidokat, amelyek elősegíthetik a baba tüdejének fejlődését. Növelheti a baba túlélési esélyeit, ha idő előtt szül. Az orvos alacsony dózisú aszpirint és vitamin-kiegészítőket is felírhat, hogy segítse a méhlepényt a méhhez tapadni. A korai felismerés elengedhetetlen a méhlepény-elégtelenség kezelésében. A nőknek kerülniük kell a kábítószerrel való visszaélést, a dohányzást és az alkoholfogyasztást. Biztosítaniuk kell, hogy minden szükséges terhesgondozást megkapjanak.
Placenta accreta spektrum betegség (PAS)
A méhlepény feladata a szülést követően, hogy természetes módon leváljon a méh faláról. Bizonyos esetekben azonban a méhlepény a kelleténél erősebben tapad a méh falához, sőt, egyes formáknál mélyebbre is benőhet a méh izomrétegébe. Ezeket az állapotokat nevezzük placenta accreta spektrum betegségnek, amely három típust foglal magába:
- Placenta accreta: A méhlepény a szokásosnál erősebben kapcsolódik a méh falához, és szülés után nem tud magától könnyen leválni. Ilyenkor a tapadás ugyan mélyebb a normálisnál, de a lepény még nem hatol be az izomszövetbe.
- Placenta increta: A méhlepény már nemcsak a méh belső rétegéhez, hanem az izomzatához is hozzánő, és részben be is hatol abba.
- Placenta percreta: A legritkább, de legveszélyesebb forma: ilyenkor a méhlepény teljesen áthatol a méh falán, és a közeli szervek - például a húgyhólyag vagy a belek - felé is terjedhet.
Tünetek és diagnózis
Ezek az állapotok gyakran tünetmentesek a várandósság nagy részében. Néha a harmadik trimeszterben jelentkezhet hüvelyi vérzés, de sokszor az első jelet csak a terhesgondozás során végzett ultrahang adja. Ha a képalkotó vizsgálat gyanús eltérést mutat, további ellenőrzésre lehet szükség. Az ultrahang mellett néha mágneses rezonanciás vizsgálatot (MRI) is végeznek, amely fájdalommentes és a babára nézve is biztonságos.
Kockázati tényezők és kezelés
Az ilyen erős vagy mély beágyazódás hátterében több tényező is állhat. Minden újabb császármetszés után egyre nő a valószínűsége annak, hogy a következő terhességnél a méhlepény rendellenesen tapadjon meg, főként, ha a méhlepény a műtéti heg közelében helyezkedik el. Emellett a méhen végzett más műtétek (például miómaeltávolítás), a méhnyálkahártya sérülése, valamint az anya előrehaladottabb életkora is hajlamosító tényező lehet.
Ha a méhlepény túl erősen tapad vagy beágyazódott a méh izomzatába, a természetes leválási folyamat nem tud megvalósulni. Ilyen esetekben a szülést szinte mindig császármetszéssel tervezik meg, és gyakran előre időzítik még a kiírt időpont előtt, hogy a baba és az anya biztonságban legyen.
Terhességi trofoblaszt betegség (GTD)
A terhességi trofoblaszt betegség (gestational trophoblastic disease, GTD) a daganatos betegségek ritka típusát képezik. A méhlepényben (placenta) alakulnak ki, körülbelül 1000 terhességből 1 esetben.
Kialakulás
A fogamzás után a nő teste úgy készül fel a várandósságra, hogy az újonnan megtermékenyített petesejtet vagy embriót egy trofoblasztnak nevezett sejtréteggel veszi körül. A trofoblaszt segít az embriónak beágyazódni a méh falába. Ezek a sejtek alkotják a fejlődő magzat tápanyagellátását biztosító méhlepényt felépítő szövetek nagy részét is. GTD esetén a trofoblaszt sejtekben kóros elváltozások jönnek létre, melyek daganatok kialakulásához vezetnek. Leggyakoribb formájuk a hydatiform mola (mola hydatidosa, üszögterhesség), mely jóindulatú elváltozás. A rosszindulatú méhlepénydaganatok közé az invazív molák és a choriocarcinomák (méhlepény-karcinóma) tartoznak.

Hydatiform mola (üszögterhesség)
A hydatiform mola üszögterhességként is ismert. A GTD tumorok 80%-át alkotó jóindulatú elváltozások jellemzően a 20 évnél fiatalabb és a 40 évnél idősebb nők méhlepényében alakulnak ki. A hydatiform mola a petesejt rendellenes megtermékenyítése során alakul ki, mely a méhbe ágyazódva növekedni kezd, de a hydatiform molából nem fejlődik embrió.
Formái
Az üszögterhességnek két formája ismert:
- Részleges molaterhesség: A megtermékenyített petesejt normál anyai DNS-készletet, de kétszer annyi apai DNS-t tartalmaz, emiatt az embrió csak részben fejlődik, és nem válik életképes magzattá.
- Teljes molaterhesség: A megtermékenyített petesejtben nincs anyai DNS, helyette kétféle apai DNS-készlet található; ebben az esetben magzat nem alakul ki.
Diagnózis és terápia
Általában ultrahangvizsgálattal diagnosztizálják, de ritka esetben a 10-16. terhességi hét között derül rá fény vészes terhességi hányás (hiperemezis gravidarum), rendellenes méhvérzés vagy toxémia kialakulása miatt. Terápiája a frakcionált kürettázs (méhkaparás). A mola trofoblaszt sejtjei béta-hCG (humán chorio-gonadotropin) hormont termelnek, melynek vérszintje a beavatkozás után nyomon követendő, míg normalizálódik. Amennyiben nem csökken vagy emelkedik a szintje, invazív mola esete állhat fenn.
Invazív molák
Az invazív mola szintén a méhlepényből kifejlődő, nevéből adódóan invazív, rosszindulatú daganat, mely beterjed a méhfalba, illetve a véráram révén egyéb szervekbe is átterjedhet. Kemoterápiára nagyon érzékeny és általában gyógyítható.
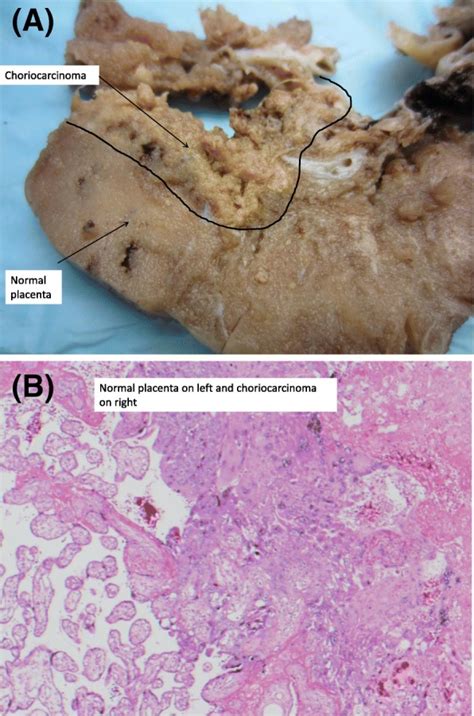
Choriocarcinomák
A choriocarcinomák a gesztációs trofoblaszt betegségek legagresszívabb és legrosszindulatúbb formáját képezik.
Kialakulása
- 50%-ban hydatiform molából alakul ki (40 hydatiform molából 1 esetben);
- 22%-ban normál, kihordott terhesség után jelentkezik (60 000 kihordott terhességből 1 esetben), gyakran évekkel később;
- 25%-ban vetélést vagy művi abortuszt követően, ritka komplikációként alakul ki;
- 3%-ban méhen kívüli terhesség után jelentkezik (5000 ektópiás terhességből 1 esetben).
A choriocarcinomák előfordulása az életkor előrehaladtával emelkedik, a 40 évet betöltött nők esetében ötször gyakrabban fordul elő, mint fiatalabb nőknél. A choriocarcinoma-sejtek már a betegség kezdeti szakaszában a vérárammal távoli szervekbe (tüdő, hüvely, agy, máj, vesék, belek) terjedhetnek áttéteket okozva.
Tünetek
A choriocarcinomát gyakran csak akkor diagnosztizálják, miután az áttétes betegség tüneteket okoz a betegnél.
- A tüdőáttétek köhögést, nehézlégzést és véres köpetet okozhatnak.
- Az agyi áttétek fejfájáshoz, szédüléshez, eszméletvesztéshez vezethetnek.
- A bélrendszert érintő áttétek végbélvérzés vagy fekete széklet formájában jelentkezhetnek.
- Rendellenes hüvelyi vérzés alakulhat ki a hüvelyt vagy a méhet érintő daganatok esetén.
Diagnózis és kezelés
A diagnózishoz emelkedett béta-hCG-szint szükséges, azonban a diagnózis gyakran késői, különösen, ha a choriocarcinoma normál, kihordott terhességet, vetélést vagy ektópiás terhességet követően jelentkezik. A choriocarcinoma kemoterápiára rendkívül érzékeny és jó gyógyhajlamú, ha speciális centrumokban történik a kezelése. A kemoterápiát bizonyos esetekben sugárkezeléssel is kombinálják.
Mikor forduljon orvoshoz?
Forduljon orvoshoz, ha az alábbi tünetek bármelyikét tapasztalja:
- hüvelyi vérzés vagy folyás, amely nem a menstruációhoz kapcsolódik;
- a szokásosnál nagyobb méh a terhesség alatt;
- kismedencei fájdalom;
- tapintható elváltozás a kismedence területén;
- extrém mértékű hányinger és hányás;
- abnormális váladékot kibocsátó emlőbimbó;
- köhögés, véres köpet.
A fenti tünetek számos más nőgyógyászati- és várandóssággal kapcsolatos betegségre is utalhatnak, ezért csak orvosi vizsgálattal állapítható meg, hogy tüneteit a GTD okozza-e.
Lehetséges kiváltó okok
Bár nagyon ritka betegség, vannak olyan tényezők, amelyek megnövelhetik a nőknél a GTD kialakulásának kockázatát.
Ezek közé tartoznak a következők:
- anyai életkor (ha egy nő 20 évesnél fiatalabb vagy 35 évesnél idősebb korában esik teherbe, nagyobb az esélye a GTD kialakulásának);
- korábbi molaterhesség;
- előzményes vetélés.
További méhlepény problémák
- A méhlepény leválása: Súlyos állapot, amely azonnali orvosi beavatkozást igényel.
- A méhlepény meszesedése: A terhesség késői szakaszában fordulhat elő, és a placenta öregedésére utal. A méhlepény érettsége a terhesség előrehaladtával változik, és ultrahangvizsgálatokkal követhető nyomon.
A dohányzás negatívan befolyásolja a méhlepény működését. Fontos, hogy a méhlepény működését és elhelyezkedését rendszeresen ellenőrizzék a terhesség alatt, hogy időben felismerjék és kezeljék az esetleges problémákat.
tags: #meszes #infarctusos #placenta