Az inzulin kezelés kulcsfontosságú lehet a terhességi cukorbetegség (GDM) kezelésében, amikor a diéta és a mozgás önmagában nem elegendő a megfelelő szénhidrát-anyagcsere fenntartásához. A várandósság erőteljes hormonális változással jár, amelynek során a kismama egyfajta inzulinrezisztens állapotba kerül. A szervezet általában megfelelően kezeli ezt a változást, ám ha a kismamánál korábban már inzulinrezisztenciát (IR) diagnosztizáltak, vagy túlsúllyal vág bele a várandósságba, akkor elképzelhető, hogy a vércukorszintje nem marad a normál tartományban, és kialakul a terhességi cukorbetegség (GDM).

Hazánkban a terhességek 5%-a szövődik a diabetes valamely formájával. Az esetek közel 10%-át adó pregesztációs diabetesben az 1-es vagy 2-es típusú cukorbetegség már a terhességet megelőzően is fennáll, míg a döntő hányadot képező gestatiós diabetes (GDM) esetén a cukorbetegség a terhesség idején kerül felismerésre. A terhességet megelőzően 1-es vagy 2-es típusú cukorbetegségben szenvedő kismamák kezelése is a normál vércukorszintek megtartását célozza, az ő gondozásukat már a terhesség létrejötte előtt igen szorosra kell fogni a megfelelő vércukrok eléréséhez.
Az inzulin és az orális antidiabetikumok szerepe terhesség alatt
A jelenleg érvényben lévő ajánlások szerint a gestatiós diabetes standard kezelési módja a diéta; amennyiben ennek hatása elégtelen az euglykaemia eléréséhez és fenntartásához, inzulin bevezetése szükséges. Kettes típusú diabetes esetén már a terhesség tervezésekor, a prekoncepcionális időszakban indokolt az inzulinra váltás, ugyanis az orális antidiabetikumok biztonságos adagolására (a teratogenitás hiányára) vonatkozóan nem áll rendelkezésre megfelelő számú adat, és alkalmazásuk mellett gyakoribb a nem megfelelő anyagcserekontroll, így nagyobb az anyai hyperglykaemia miatti magzati hyperinsulinaemia okozta szövődmények veszélye is.

Az inzulin nagy molekulasúlya (5808 D) miatt alig jut át a placentán; perfúziós vizsgálatokkal igazolták, hogy az anyai artéria inzulintartalmának mindössze 1-5%-a jut be a magzati keringésbe. Azt is kimutatták, hogy az átjutott mennyiség egyenesen arányos az inzulinellenes antitestek mennyiségével, így a humán inzulinok alkalmazása óta minimálisra csökkent a magzati hyperinsulinaemia és ezzel a macrosomia kialakulásának veszélye. Noha józan megfontolásnak tűnik, hogy kiküszöböljük azt a gyógyszerexpozíciót, mely egy, a magzathoz kevésbé eljutó készítménnyel kiváltható, ésszerűnek látszik, ha először glyburid, nem pedig metformin alkalmazását mérlegeljük.
Orális antidiabetikumok és terhesség
Bár továbbra is először az inzulin adását kell mérlegelni a terhességi cukorbetegség gyógyszeres kezelésében, a szakemberek némelyike válogatott betegcsoport számára megfelelőnek tekinti a glyburid terápiát is. Tekintettel arra, hogy a terhességi cukorbetegség tipikusan annak a jele, hogy az anya szervezete nem képes megfelelően reagálni a terhességhez kapcsolódó fokozott inzulinrezisztenciára, az orális antidiabetikumok az inzulin megfelelő alternatívái lehetnek, amennyiben diétával és testmozgással nem rendezhető a cukoranyagcsere.
Glyburid
A glyburid egy második generációs szulfonilurea-készítmény, mely úgy csökkenti a vércukorszintet, hogy közvetlenül serkenti az inzulinfelszabadulást a hasnyálmirigy béta-sejtjeiből. Langer és munkatársai véletlen besorolásos vizsgálatukban arra a következtetésre jutottak, hogy a glyburid az inzulin hatásos helyettesítője lehet, és alkalmazása kapcsán nem növekszik a szövődmények előfordulása a terhességi cukorbetegségben szenvedő nők újszülöttjei körében. Az anyák mindössze 4%-át kellett inzulinra átállítani azért, mert orális antidiabetikumokkal nem sikerült elérni a kitűzött terápiás célt.
A perfúziós vizsgálatok eredménye szerint, bár a glibenclamid átjut a placentán, az anyai vérben mért terápiás gyógyszer-koncentráció (50-150 ng/ml) mellett a köldökzsinórvérben nem mutatható ki. A limitált transplacentaris transzport oka a glibenclamid plazmaproteinekhez való nagymértékű (99,8%) kötődése, a rövid eliminációs féléletidő és a gyors clearance. A tanulmányok többségében - eltérően a Langer-vizsgálatban észlelt 96%-tól - csak a GDM-mel szövődött terhességek 70%-ában sikerült a szokásos dózisú glibenclamiddal normoglykaemiát elérni, míg az esetek közel 30%-ában terápiás elégtelenség miatt inzulinra kellett váltani. Ennek oka a farmakokinetikai vizsgálatok szerint, hogy terhességben a megnövekedett plazma-clearance miatt csökken a gyógyszer-koncentráció, így a megfelelő hatás eléréséhez a nem terhesekben alkalmazott gyógyszerdózisnál nagyobb adagokat kellene adni.
Metformin
Másik lehetőségként metformin alkalmazása mérlegelhető. A biguanidok közé tartozó metformin vércukorszint-csökkentő hatása az inzulinrezisztencia csökkentésén és a glukózfelszívódás elnyújtásán keresztül érvényesül. A gestatiós diabetesben való biztonságos alkalmazhatóságát elsőként a MiG vizsgálatban bizonyították, mely során metformin-, illetve inzulinkezelésben részesülő GDM-es várandósok összehasonlításakor nem találtak különbséget sem az anyai, sem a magzati szövődmények tekintetében. Ezek az eredmények annyira meggyőzőek voltak, hogy Angliában a NICE (National Institute for Health and Clinical Excellence) 2008. évi ajánlásában már az szerepel, hogy a metformin alkalmazható 2-es típusú diabeteses nők kezelésére az inzulinterápia alternatívájaként vagy kiegészítéseként a prekoncepcionális időszakban és terhesség alatt is. A többi orális antidiabetikumot a terhesség előtt abba kell hagyni, és inzulinnal kell helyettesíteni.
A metformin egy kis tömegű (129 D), fiziológiás pH mellett ionizált molekula, melynek orális hasznosulása 50-60%, adszorpcióját jelentősen befolyásolja a táplálkozás és a gastrointestinalis motilitás. Bizonyított, hogy a metformin átjut a placentán, és a magzati gyógyszer-koncentráció átlagosan az anyai szérumszint fele. A metformin változatlan formában, aktív tubularis szekrécióval ürül a vesén keresztül, ezért beszűkült veseműködés esetén adása ellenjavallt.
Thiazolidindionok, alfa-glukozidáz-gátlók, inkretinhatást fokozó szerek és meglitinidek
- Thiazolidindionok: Inzulinérzékenységet fokozó vegyületek, melyek az inzulinrezisztenciát mérséklik a zsír- és izomszövetek glukózfelvételének fokozása révén, de kismértékben csökkentik a hepaticus glukóztermelést is. Terhességben való alkalmazásukra vonatkozóan nincsenek kontrollos tanulmányok.
- Alfa-glukozidáz-gátlók: A szénhidrátok vékonybélből való felszívódását lassítják. Az akarbóz csak minimálisan szívódik fel a bélből, így transplacentaris transzportja is csekély.
- Inkretinhatást fokozó szerek (exenatid): Fő hatása az inzulinszekréció fokozása, a glukagonelválasztás csökkentése és a gyomorürülés lassítása révén a teltségérzet fokozása. Az exenatid egy nagy molekulatömegű (4186 D) polipeptid, humán placentaperfúziós vizsgálatok szerint minimális mennyiség jut át a magzati szövetekbe.
- Meglitinidek (repaglinid és nateglinid): Az inzulinelválasztást fokozzák, étkezési vércukorszabályozók. Transplacentaris transzportjukra vonatkozóan megbízható adatok nem érhetők el, terhességben való alkalmazásukról nincsenek kontrollos tanulmányok.
Inzulinpumpa kezelés és szöveti cukor-monitorozás
Az elmúlt években irodalmi adatok alapján bizonyításra került, hogy az inzulinpumpa kezelés során alkalmazott ultragyors analóg inzulinok alkalmazása terhesség alatt is biztonságos. A pumpa kezelés elve, hogy egy mobiltelefon méretű komputerizált eszközzel a bőrbe helyezett kanül segítségével folyamatosan, kis dózisban inzulint adagolunk a szervezetbe. A folyamatosan, akár óránként változó adagú inzulin biztosítja az egyéni inzulinérzékenységnek megfelelő alap inzulin szintet, ezt nevezzük bázis ütemnek.

A modern, okos inzulinpumpákkal összehangolt szöveti cukormonitor lehetővé teszi, hogy a beteg vércukra az általunk megadott két vércukorérték között maradjon a nap legnagyobb részében. Ez az „okospumpa” alkalmas a hipoglikémiák kivédésére, a pumpa a SMARTGUARD technológia segítségével az alacsony vércukorszint elérése előtt már leállítja az inzulin adagolását, míg a megfelelő vércukor tartomány elérését követően a készülék ismét újraindul. Emellett a szenzoros pumpa a magas vércukrok időbeli felismerésére és korrekciójára is alkalmas. Kellő odafigyeléssel az „okospumpa” és a szenzor használata mellett a terhesség alatt jó szénhidrát-anyagcsere helyzet biztosítható, mely a terhességi szövődmények kockázatának csökkenésével társul.
Az inzulinkezelés gyakorlati tudnivalói
Ha inzulinkezelésre van szüksége, a gyógyszer adagolása ma már elsősorban előre töltött tollal (ún. pennel) történik, ami nagyban megkönnyíti az inzulin beadását és pontos dozírozását. A patronos inzulinok használatakor minden esetben a gyártó cégek által javasolt pen készülékeket kell alkalmazni, és ügyelni kell arra, hogy ne cseréljük fel a készülékeket és a patronokat. Az inzulin beadásának első lépése tehát ennek ellenőrzése legyen.
LÉGZÉSTECHNIKA - 3 módszer amivel könnyebb a szülés
Beadási technika és helyszín
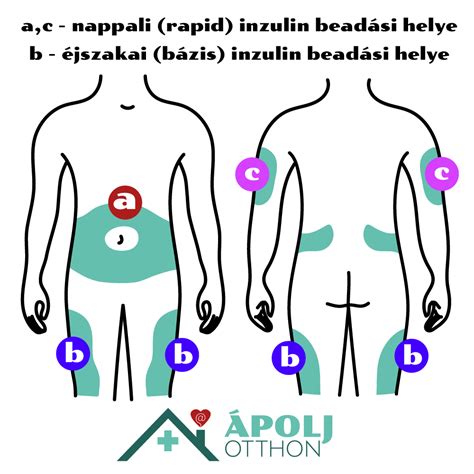
A gyógyszer szervezetbe juttatásának kulcsfontosságú eleme, hogy a kismamáknak a készítményt közvetlenül a bőr alatti zsírrétegbe kell befecskendezni. Ha ugyanis az inzulin a kötőszövet alatti izomba jut, az nem csak rendkívül fájdalmas lehet, de a gyors felszívódás miatt hipoglikémiát válthat ki. Ezért van jelentősége a helyes beadási technikának és a megfelelő tűméret kiválasztásának. Általánosságban elmondható, hogy a tű méretének kiválasztását a zsírszövet mennyisége és a beadandó dózis is befolyásolja, a beadás technikája (bőrredőképzés, a beadás dőlésszöge) pedig a tű méretének függvényében változik.
A gyors hatású inzulin beadásának legideálisabb helye a has két oldala, a hosszú hatású inzulin a combba adható be. A karba és a farpofákba azonban tilos beszúrni a gyógyszert. A szakértő javaslata alapján a hasba történő szúráskor tartsunk 5 cm távolságot a köldöktől minden irányba, és ne injektáljuk a készítményt a derékvonalba sem. Minden egyes injekció beadása előtt gondosan ellenőrizzük a beadás helyét: kerüljük az irritált, sebes vagy heges felületeket, az anyajegyeket és striákat. Mivel a 3. trimeszterben a bőr a has középső részén feszessé válik, a has két oldalán célszerű az injektálást elvégezni.
További fontos tudnivalók
- A beadáshoz minél nagyobb területet célszerű használni, az injekció beadási helyét, valamint a jobb-bal oldalt is következetesen váltogatni kell, hogy ne alakuljanak ki szöveti elváltozások, amelyek kiszámíthatatlanná teszik az inzulin hatását.
- A legegyszerűbb módszer, ha a beadás helyére egy órát képzelünk, és az óramutató járásának megfelelően váltogatjuk a beszúrási pontot, melyek között legalább egy ujjnyi távolságot tartunk.
- Minél gyorsabban végezzük el az inzulin beadását, annál kevésbé lesz fájdalmas, de a beadást követően hagyjuk a tűt a bőrben 10 másodpercig, mielőtt kihúznánk.
- A pen használata után a betegek távolítsák el a tűt az injekciós tollról, mert ha fennhagyják, az szivárgást okozhat, levegő kerülhet a patronba, ami az inzulint sterilitását és hatását is befolyásolhatja.
- Az inzulint hűtőben kell tárolni, a használatban lévő patronokat azonban tartsuk szobahőmérsékleten, mert a közvetlenül a hűtőszekrényből kivett hideg inzulin beadása csípő-égő érzést válthat ki, és a felszívódást is lassíthatja. Beadás előtt a tollat/patront a tenyerünkbe véve egy kissé meglangyosíthatjuk a gyógyszert, de soha ne tegyük mikrohullámú sütőbe, mert elveszíti hatását.
Azt, hogy mely készítményre, milyen dózisban és milyen időközönként lesz szükségünk, a diabetológus szakorvos állítja be. Fontos, hogy a kismama az elmondottaknak megfelelően alkalmazza az inzulint, ha mégis bizonytalanságai adódnának az alkalmazást illetően, konzultáljon kezelőorvosával!
A cukorbetegség szűrése és diagnózisa terhesség alatt
A várandósság megállapításakor, általában az első 12 terhességi hétben a nőgyógyász éhgyomri laborvizsgálatra küldi a kismamát. Ha ekkor normális a vércukorérték, a terhesség 24-28. hete között kell terheléses vércukorvizsgálatot végezni. Azoknál a kismamáknál, akiknél nagyobb a gesztációs cukorbetegség kialakulásának az esélye, már a 16-18. terhességi hét között is el kell végezni a vizsgálatot. Ha mindkét vizsgálat negatív, egyéni esetben még szóba jön a terhesség 32. és 34. hetében egy harmadik vizsgálat.
A terhesség alatt jelentkező szénhidrátanyagcsere-zavar kizárása vagy kimutatása céljából alkalmazandó cukorterheléses vizsgálatra (orális glükóztolerancia-teszt, OGTT) a kismamának felkészülten kell érkeznie. A terhelés után 120 perccel vérvétel történik („120 perces érték”). A Magyar Diabetes Társaság terhességgel foglalkozó munkacsoportjának állásfoglalása szerint a terheléses vizsgálat során csak a 0 és a 120 perces vércukorértékeket kell figyelembe venni.
A terhességi cukorbetegség szövődményei és hosszú távú hatásai
Ha a terhes kismamának magas a vércukorszintje, az mind az anyára, mind a magzatra káros hatással van. Tartósan magas vércukorértékek fennállása esetén jellemző, hogy a magzat méretei nagyobbak az átlagosnál. Ez a szülés során sérülést okozhat a kisbabának, például a kitolási szakban elakadhat a váll, ami akár felső végtagi idekárosodással is járhat. Ha a mamának magas volt a várandósság során a vércukra, a magzat hasnyálmirigye is több inzulint termel. Ennek lehet káros következménye, hogy a szülés után a baba vércukorértéke kórosan alacsony tartományba kerül.
Az anya szempontjából is vannak következményei a nem vagy rosszul kezelt szénhidrátanyagcsere-állapotnak. A kismamának nagyobb esélye van arra, hogy gyógyszeres kezelést igénylő, magas vérnyomásértékei lesznek. A magas vérnyomás fokozott ödémaképződéssel és fehérjevizeléssel az úgynevezett eklampszia betegséget is jelentheti. A klinikai vizsgálatok azt mutatták, hogy a szénhidrátanyagcsere-zavarral járó terhességekből születettek körében gyakoribb az elhízás akár gyermek-, akár felnőttkorban. A szülés után 10 évvel ezeknek a nőknek közel fele túlsúlyos, harmaduknak magasvérnyomás-betegsége van, illetve 15 százalékuknak fehérje is megjelenik a vizeletében.
Azoknak a nőknek, akiknek a terhessége során szénhidrátanyagcsere-zavar, gesztációs cukorbetegség igazolódott, nagyobb az esélyük a 2-es típusú diabétesz kialakulására. Emiatt tisztában kell lenniük a cukorbetegség tüneteivel, amelyek a magas vércukorszint következtében alakulnak ki.
Szülés utáni teendők
A gestatiós cukorbetegség az esetek 90 százalékában a szülés után elmúlik, de a későbbiekben nagyobb a valószínűsége annak, hogy kóros szénhidrátanyagcsere-zavar alakuljon ki. A szülés után minimum 6 hét elteltével ismételt cukorterhelésre van szükség annak felmérésére, hogy a szénhidrátanyagcsere-zavar teljesen megszűnt-e, vagy esetleg valamilyen formában megmaradt. Szülés után a diétát folytatni kell, már csak amiatt is, mert a diabéteszes diéta ugyanaz, mint az egészséges étkezés. Ha a terhesség során inzulint kellett használni, az általában elhagyható a szülést követően. Ha nagy dózisra volt szükség, annak a felezése javasolt, majd pár napon belül már látható, hogy el lehet-e hagyni véglegesen.
tags: #inzulinkezeles #terhessegi #diabeteszben