A tartós fogamzásgátlás biztonságos és költséghatékony módja az intrauterin eszköz (IntraUterine Device - IUD), hagyományos magyar nevén a „spirál”. Az intrauterin eszköz postcoitálisan is használható a fogamzás megelőzésének céljából. Nem végleges fogamzásgátlás.
A fogamzásgátlás a legtöbb esetben legalább annyira központi kérdés, mint a családtervezés. Nem csoda, hogy mindenki a lehető legjobb megoldást keresi, ráadásul olyat, ami kevésbé terheli a szervezetet. Az egyik ilyen lehetőség a spirál, melyről dr. A spirál egy méhen belüli fogamzásgátló eszköz, mely rendszerint valamilyen könnyű, rugalmas műanyagból vagy rézből készül. Formáját tekintve T-alakú vagy visszakunkorodó T betűt formáz, valamint létezik kígyóra emlékeztető alakzat is. A spirál elnevezést annak köszönheti, hogy az eszközön található spirális rézszál van, mely fokozza a fogamzásgátlást. A spirál érintkezve a méh belfelszínével un. steril gyulladást hoz létre a méhen belül. Ez az állapot pedig megakadályozza a megtermékenyült petesejt beágyazódását.
A Mirena egy néhány cm nagyságú műanyagból készült T-betűt formázó méhen belüli eszköz. Függőleges szára egy hengert hordoz, ez tartalmazza a levonorgestrel nevű hormont, a vízszintes karok a méhen belüli rögzítését szolgálják. A Mirena egyrészt azáltal akadályozza meg a terhességet, hogy a méh nyálkahártya megvastagodását gátolja, másrészt a méh nyakcsatornájában a normál nyákot vastagabbá teszi, így a spermiumok sem képesek a méh üregébe feljutni.
A fogamzásgátlásban a Mirena éppolyan hatásos, mint a napjainkban alkalmazott leghatékonyabb réztartalmú méhenbelüli eszközök, vagy a szájon át szedett fogamzásgátlók. A Mirena már 3 hónap után a menstruációs vérzés jelentős csökkenését okozza. A Mirenát a menstruáció kezdetétől számított 7 napon belül javasolt felhelyezni.
Ma a fogamzásgátló hatás jórészt a réztartalomnak köszönhető. Az eszközök nyilvánvaló hátránya közé sorolandó, hogy gyakran okoz bővebb, elhúzódó menszeszeket, nem megfelelő ellenőrzési gyakoriság esetén megemelkedhet a fertőzéses szövődmények előfordulása. „Spirált” csak nőgyógyász helyezhet fel.
A spirálnak létezik hormon leadására képes változata is-ebben az esetben egy olyan T-alakú eszközről van szó, melynek függőleges része kissé vaskosabb. Innen szabadul fel a hormontartalom, mely a fizikai akadály mellett hormonális védelmet is képez a nem kívánt terhesség ellen. Mint minden eszköznek, a spiráloknak is megvannak az előnyeik és a hátrányaik. Mindenképpen mellettük szól a hosszú használhatóság (3-5 év), valamint a praktikum, hiszen nem kell figyelni a tablettaszedésre vagy az óvszer használatára. Továbbá hormonmentes változata nem befolyásolja a szoptatást, ráadásul azok is használhatják, akiknek valamilyen okból tiltott a hormonális fogamzásgátlás (pl. További előnyük, hogy bár egy összegben kissé drágák, de hosszútávon olcsóbbak a többi eszköznél.
Dr. Mind a normál, mind pedig a hormonnal kombinált változatot inkább olyan nőknek ajánlják elsősorban, akik legalább egy szülésen már túl vannak - ez persze nem jelenti azt, hogy szülés előtt az eszköz nem használható, hiszen a hormon segítségével az erőteljes menzesz normalizálható, de ez csak külön orvosi javaslat mellett ajánlott. A spirál felhelyezése, illetve levétele minden esetben szakorvos segítségével történik. A felhelyezés egyik további feltétele a negatív citológia, de érdemes lehet szélesebb körű kivizsgálást is kérni, mielőtt az eszköz a helyére kerül - hívja fel a figyelmet dr.
A sikeres fogantatás és beágyazódás folyamata
Egy kisbaba fogantatásához számos tényező összehangolódására van szükség. A természet, az emberi test pedig szerencsére nagyon gyakran képes produkálni ezt a fajta szerencsés együttállást. Amennyiben azonban mégsem így történik, a sok apró összetevő ismerete segít abban, hogy a leendő szülők szakemberi segítséggel megoldják az adott problémát.
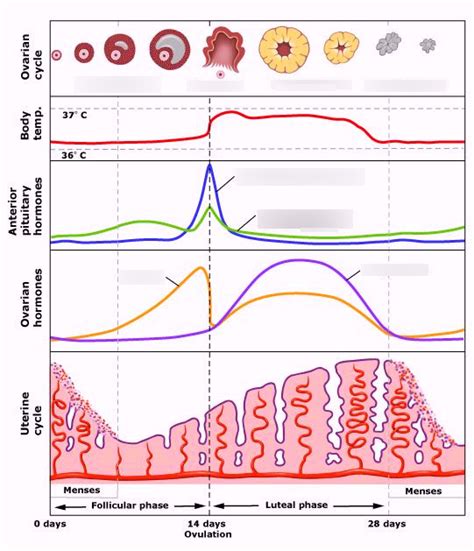
A teherbeesés folyamata nem magával a fogantatással kezdődik, hiszen sokféle folyamat zajlik a testben, amely lehetővé teszi annak sikerét. Kezdve a hormonális jellemzőkkel: a petesejtek és spermiumok termelését szabályozó hormonok megfelelő működése például nagyon fontos szempont.
Amennyiben megvan a szándék a teherbeesésre, az elsődleges feladat minél pontosabb képet kapni a női ciklusról. Az ovuláció időpontja azért rendkívül fontos a fogantatás szempontjából, mert ez az a folyamat, amikor az érett petesejt kijut a tüszőből, és készen áll rá, hogy megtermékenyüljön. Bár az említett petesejt általában egy napig él, mivel a hímivarsejtek több napig képesek megmaradni, ezért a megtermékenyülés esélye 4-5 nap is lehet. A fogantatásra való felkészülést tehát érdemes időben megkezdeni: ebben nagyban segíthet az ovulációs tesztek használata és a női ciklus minél részletesebb ismerete.
Emellett fontos tisztában lenni azzal, hogy az említett napokban történő gyakori szexuális együttlét nem növeli, sokkal inkább csökkenti a fogantatás esélyét, ugyanis a spermiumok minősége a minél többszöri ejakulációval romlik.
A női ciklus részét képezi, hogy mire a megtermékenyített petesejt a méhbe érkezik, abban kialakul a megvastagodott nyálkahártya, ezzel helyet biztosítva a leendő embriónak. A beágyazódás több napig tartó folyamat, és azt a történést írja le, amikor a zigóta hozzátapad a méh falához. Ez leggyakrabban az ovulációt követő 8-10. Amennyiben ez lezajlott, onnantól fogva megtermékenyített petesejt helyett már embrióról beszélhetünk.
Az endometriumpolip és a beágyazódás problémái
Az endometriumpolip (endometriumpolyp) vagy méhpolip olyan rendellenes növekedés, amely mirigyeket, stromákat és ereket tartalmaz, amelyek a méh nyálkahártyájából (endometrium) nőnek ki. Mind a reproduktív, mind a posztmenopauzális életszakaszban előfordulnak. Nagyságuk pár mm-től az egész méhűrt kitöltő méretig változhat.
Az endometrium polipjai a méhben leggyakrabban megfigyelt kóros leletek, általában jóindulatú elváltozások. Minden korcsoportban előfordulnak, azonban leggyakoribb a 40 és 49 évesek között. Pontos előfordulási gyakoriságuk nem ismert, egy tanulmány szerint a szövettanilag igazolt polipokkal rendelkező nők 82%-a tünetmentes volt. Emellett a méhnyálkahártya-polipok a kóros méhvérzésben és a meddőség 35%-ában jelen vannak.
A méhpolip(ok) kialakulásának okai: Pontos oka nem ismert, azonban számos elmélet létezik erre vonatkozóan: Összefügghet a fokozott ösztrogénstimulációval, ennek oka lehet az ösztrogénreceptorok (ER) megnövekedett koncentrációja a polipmirigysejtekben a normális méhnyálkahártyához képest, és a progeszteronreceptorok (PR) csökkent expressziója. Az endometriumpolip kialakulásának kockázati tényezői közé tartozik az endogén ösztrogén és az exogén ösztrogén fokozott adagolása. Ilyen gyakori gyógyszer pl. a tamoxifén. Hasonlóképpen azt találták, hogy a hormonpótló kezelést (HRT) kapó posztmenopauzás nőknél is magasabb az endometriumpolipok előfordulása. Ennek oka lehet az endometrium ösztrogén általi folyamatos stimulálása. Az elhízás fokozott endogén ösztrogéntermeléssel jár együtt az aromatáz (ösztrogénátalakító) enzim megnövekedett szintjén keresztül, amely a zsírban lévő androgéneket ösztrogénné alakítja. Az endometrium polipképződése az endometrium helyi, krónikus gyulladásának eredménye is lehet.
A méhpolip tünetei
A polip elváltozások általában jóindulatúak, de a populáció egy kicsiny részében megtalálhatóak atipikus vagy rosszindulatú formációi is. Vérzés: Az endometrium polipjai többnyire tünetmentes elváltozások, bár kóros méhvérzéssel járhatnak. A kóros méhvérzés az endometrium polipjainak leggyakoribb tünete, mind a pre-, mind a posztmenopauzában járó nők körülbelül 68%-ában fordul elő. A vérzés oka a polipban kialakuló vénás pangás és az ezt követően kialakuló nekrózis.
A kóros méhvérzés az életkor előrehaladtával növekszik: a premenopauzás nőknél a vérzés 6%-kal kevesebb, mint a posztmenopauzában lévő társaiknál. A kóros méhvérzésre panaszkodó nőknél premenopauzában az esetek 13-50%-ában, posztmenopauzában 30%-ban találunk polipot.
Meddőség és a méhpolip
A méhnyálkahártya-polipok meddőséggel társulhatnak. Előfordulásuk elsődleges subfertilitásban 3,8-38,5%, másodlagos meddőségben 1,8-17%. Ezek kombinált eredménye 1,9-24%. Az endometrium polipjai emellett visszatérő beágyazódási zavart (RIF) is okozhatnak.
A tényleges ok-okozati összefüggés továbbra is bizonytalan, bár néhány hipotézist felvetettek: mechanikus elzáródás spermiumok transzportjának akadályozása nyakcsatornánál vagy a petevezetőknél embrióbeágyazódás akadályozása a polip fizikai jelenléte miatt endometriumban helyi gyulladás kialakulása, amely szintén megzavarja az embrió beágyazódását biokémiai hatások gyulladásos faktorok szintjének megemelkedése (pl. citokinek), amely kiegyensúlyozatlan méhnyálkahártya-működést okoz, így gátolva a beágyazódást.
Polipektómia (a polip(ok) eltávolítása) után a terhességi arány kétszeresre növekedett az intrauterin inszeminált betegeknél. Egy retrospektív vizsgálat arról számolt be, hogy a hiszteroszkópos polipektómiák növelik a terhességi rátát, és javítják a termékenységet azoknál a nőknél, akik korábban terméketlenek voltak, ismert ok nélkül. A polipok inszemináció előtti hiszteroszkópos eltávolítása növelheti a klinikai terhesség esélyét.
A méhpolip tünetei és kialakulásának okai 😮 - hillvital.hu
A polip elfajulásával kialakult rosszindulatú daganat tünetei
A polipok nagyon kis része, körülbelül 1%-a mutat hiperpláziát vagy rosszindulatú átalakulást. A leggyakoribb rákaltípusok az endometrioid és a szerózus adenokarcinóma. A rosszindulatú daganat kialakulásának kockázata a következő tényezőkhöz kapcsolódik: tünetek, életkor, elhízás, magas vérnyomás, a polip mérete, a tamoxifén és a HRT alkalmazása.
A méhnyálkahártya-polip diagnózis mellett fokozott daganatkockázattal jár, ha az érintett hölgynek hüvelyi vérzése van és/vagy posztmenopauzában van. Az endometriumpolipban a malignus transzformáció előfordulása az életkor előrehaladtával növekszik. Az elhízás a rosszindulatú daganatok másik kockázati tényezője, és amint arra korábban a polipok etiológiáját ismertetve utaltunk, a túlzott ösztrogénhatáson keresztül vezethet polip kialakulásához és annak rosszindulatú elfajulásához. A magas vérnyomás azért kockázati tényező, mert a magas vérnyomásban szenvedő betegek többségének megnövekedett a testtömegindexe (magasabb a testzsírszázalékuk). A polipok mérete releváns lehet, úgy gondolják, hogy a 15 mm-nél nagyobbak vezetnek inkább rosszindulatú átalakuláshoz (más tanulmány nem talált ilyen kapcsolatot). A tamoxifén és a hormonpótló kezelés szintén szerepet játszhat az endometrium polipjainak rosszindulatú átalakulásában.
Diagnosztizálás és kezelés
Diagnosztizálás
Hüvelyi ultrahangvizsgálat: Az endometriumpolipok kezdeti diagnózisának elsődleges eszköze a transzvaginális ultrahangvizsgálat (TVUS). Az endometrium polipjai „világosabb” elváltozásként jelennek meg, szabályos kontúrokkal. A képalkotás a menstruációs ciklus 10. napja előtt - a menzesz után - a legjobb, amikor a méhnyálkahártya a legvékonyabb, a hamis pozitív és hamis negatív eredmények minimalizálása érdekében.
Color-flow vagy power-Doppler: Javíthatja a TVUS diagnosztikai képességét. Megmutathatja az endometriumpolipokra jellemző szinguláris ellátó eret.
Sóoldatos infúziós szonográfia (sonohysterography): A sóoldatos infúziós szonográfia (SIS) növeli a kontrasztot a méhnyálkahártya-üreg és a polip között, amely lehetővé teszi a méret, elhelyezkedés és egyéb jellemzők pontosítását. A SIS-nek megvan az az előnye is, hogy a méh üregét is értékeli, illetve csökkenti a negatív hiszteroszkópiák számát. A fő hátránya, hogy nem teszi lehetővé a szövettani diagnózist.
Szövettani diagnózis: Az endometriumpolip diagnózist a patológusnak kell szövettanilag megerősíteni.
A méhpolip kezelése
Az endometrium polipjainak kezelése a tünetektől, a rosszindulatú daganat kockázatától és a termékenységi problémáktól függ. A kis tünetmentes polipok spontán megszűnhetnek, ezekben az esetekben a várakozás javasolt. A meddőségben szenvedő nők zöménél műtéti beavatkozásra van szükség. A hiszteroszkópos műtét utáni progeszteronhormon-terápiáról biztató klinikai hatásokról tudunk az endometriumpolipok kezelésében, mivel bebizonyosodott, hogy hatékonyan megakadályozza az endometriumpolipok ismételt kialakulását.
Műtéti kezelések
Hysteroscopia (méhtükrözés): A legpontosabb műtéti kezelés. Létezik „office” változata is ambuláns beavatkozásként. Az endometrium bazális rétegének eltávolítása az endometriumpolip eredeténél akadályozza meg a további endometriumpolipok kiújulását. A hiszteroszkópia nagyobb pontossággal rendelkezik, mint más képalkotás, és irányított mintavételt és méhnyálkahártya-polipok eltávolítását is lehetővé teszi. A hiszteroszkópos polipektómiák szövődményei ritkák, a kiújulási arány alacsony. Szövődmény lehet: fertőzés, vérzés, kismedencei gyulladás, méh kilyukadása (perforáció), méhnyak sérülése, illetve a méhűr tágítására alkalmazott folyadék vagy gáz is okozhat olykor szövődményeket. Az eljárás után egy-két napig enyhe hüvelyi vérzés és görcsök is előfordulhatnak.
Méhnyaktágítás és curettage (kurettázs (méhkaparás)): A méhnyaktágítás és a kurettázs (D&C) még most is szokásos módszer a terápiás listában. Fő probléma lehet ezzel, hogy a polipok nem kerülnek így eltávolításra (hiszen nem célzott a beavatkozás, hanem „vak eljárás”).
Konzervatív (nem műtéti) kezelés
A tünetektől mentes, kis polipokkal (<10 mm) rendelkező nőknél egy éven belül magas a gyógyulási arány és alacsony a rosszindulatú daganat esélye. Ilyenkor a szoros utánkövetés (félévente UH-kontroll) ajánlott.
Progeszterontartalmú méhen belüli eszköz: A levonorgestrel (progeszteron) tartalmú méhen belüli eszköz az endometriumpolipok és a hyperplasia megelőzésére használatos az ösztrogénpótló és tamoxifén terápiában részesülő nőknél. A megfigyelt gyógyulás számos tényező következménye lehet: 1) az endometrium apoptózisának és a sejtproliferációnak a csökkenése észlelhető, 2) a progeszteron gyulladáscsökkentő hatása és 3) az endometrium „nyugalma”, amelyet az ösztrogén és a progeszteron állandó szintje okoz.

tags: #beagyazodast #akadalyozza #meh