A terhesség alatti aneszteziológiai konzultáció kiemelt fontosságú a kismama és a magzat biztonsága érdekében. Ez a folyamat lehetővé teszi az altatóorvos számára, hogy felmérje a páciens általános állapotát, az esetleges kockázatokat, és kiválassza a legoptimálisabb és legbiztonságosabb érzéstelenítési módszert a tervezett beavatkozás vagy a szülés során.
Miért van szükség aneszteziológiai vizsgálatra terhesség alatt?
Az aneszteziológiai konzultáció célja a perioperatív időszakban fellépő komplikációk és az altatással összefüggő halálozás megelőzése és kivédése. Az altatóorvos három fontos dolgot vesz számításba: a beteg általános állapotát, a műtét kiterjedését és a műtéti érzéstelenítés fajtáját. A beteg általános állapotára jó leíró eszköz az ASA beosztás, amely széles körben elterjedt.
Bár a műtéti indikáció felállítása és a műtét típusának megállapítása nem az altatóorvos feladata, a beteg állapotát figyelembe véve egyeztethet a sebésszel a szükséges módosításokról. A műtét típusát és a beteg állapotát egybevetve lehet dönteni az érzéstelenítés típusáról.
ASA beosztás:
| Osztály | Preoperatív állapot | Magyarázat |
|---|---|---|
| ASA 1 | Egészséges egyén | Nincs szervi vagy pszichológiai betegség, jó terhelhetőség (kivéve gyermekek és nagyon idősek). |
| ASA 2 | Enyhe rendszerbetegség | Egy szervrendszer enyhe, jól kezelt betegsége (hipertónia, cukorbetegség, enyhe elhívás, dohányzás COPD nélkül, terhesség), amelynek nincsenek általános következményei. |
| ASA 3 | Súlyos rendszerbetegség | Súlyos krónikus betegség, amelyet egynél több szervrendszer vagy egy vitális szerv okoz közvetlen életveszély nélkül (pl. krónikus szívelégtelenség, stabil angina pectoris, kontrollálatlan magas vérnyomás, súlyos elhízás, krónikus veseelégtelenség). |
| ASA 4 | Súlyos rendszerbetegség állandó életveszéllyel | Legalább egy, elégtelenül kezelt, súlyos, végállapotú betegség életveszéllyel (pl. instabil angina pectoris, súlyos COPD, nem megfelelően kezelt krónikus veseelégtelenség, hepatonerális szindróma). |
| ASA 5 | Moribund, műtét nélkül menthetetlen | Közvetlen életveszély 24 órán belül (pl. többszervi elégtelenség, kihűlés, szepszis). |
| ASA 6 | Izolált agyhalál, szervnyerés előtt | - |
Mi történik a konzultáció során?
A betegvizsgálatot több részre oszthatjuk. Első körben az orvos elkéri a beteg összes eddigi orvosi dokumentációját, friss EKG-t, általában egy hónapnál nem régebbi röntgenfelvétel leletét és laboreredményt. Műtétípustól függően más, kiegészítő vizsgálatok is szükségesek lehetnek: baktérium tenyésztés, légzésfunkciós vizsgálat, vércsoport vizsgálat, vérgáz vizsgálat. Ezek alapján az orvos már lát egy általános képet a beteg eddigi műtéti beavatkozásairól, jelenlegi kezeléséről és jelenlegi állapotáról.
Ezután következik egy részletes elbeszélgetés, az anamnézisfelvétel, amely magába foglalja a beteg közeli családjában előforduló krónikus betegségeket, a beteg belgyógyászati betegségeit, allergiáit, érzékenységeit. Apróságnak tűnhet, de különös figyelmet érdemelnek az allergiák: legyen szó fertőtlenítőszerekről, altatószerekről, vagy fájdalomcsillapítókról, fontos az altatóorvos tudomására hozni. Ilyenkor kérdez rá az orvos az életmódbeli kérdésekre is: fizikai aktivitás, dohányzás, alkoholfogyasztás, tudatmódosító szerek, anabolikus szteroidok alkalmazása. A vizsgálat külön kitér az eddigi műtétekre, az alkalmazott érzételenítés módjára és arra, hogy ezt a beteg, hogyan viselte.
A beteg által rendszeresen szedett gyógyszerekre is rákérdeznek, valamint elmondják, hogy mi az amit változatlanul tovább kell szedni és mi az amit a műtét előtt abba kell hagyni. Általában a krónikus betegségekre szedett gyógyszerek szedését tovább javasolják (magas vérnyomás, autoimmun betegségek), valamint a véralvadást és a vércukorszintet befolyásoló gyógyszerek abbahagyását kérik. Orvosa tudta nélkül étrendkiegészítőket, gyógynövényeket se alkalmazzon, ezek is befolyásolhatják pl. a vérzékenységet. Nők esetében fontos kérdés a fogamzásgátló szedése, a terhesség és a jövőbeli gyerekvállalás kérdése.
Fennállhat az a helyzet is, hogy a páciensnek nem kezelt magas vérnyomása, cukorbetegsége, vagy olyan betegsége (autoimmun megbetegedések, friss stent, friss bypass) van, amik az altatást nem teszik lehetővé. Ebben az esetben konzíliumot kér az altatóorvos más szakembertől, aki beállítja a vérnyomást, a vércukorszintet, vagy véleményt ír arról, hogy a műtét milyen körülmények között történhet meg. Erre az időre azért van szükség, hogy ha a beteg terápiáján módosítani kell (plusz gyógyszer, bizonyos gyógyszerek elhagyása), akkor legyen ideje beállni az új egyensúlynak, valamint, ha konzíliumot kért az altatóorvos, akkor legyen idő ennek az elvégzésére is. Amennyiben az altatóorvos konzíliumot kért, szükséges lehet egy kontrollvizsgálat is, erre is a köztes időben kerül sor.
Amikor a beteg egészségi állapotát felmérték, az altatóorvos felvázolja az érzéstelenítés javasolt módját. Részletesen elmondja, hogy mi fog történni az adott beavatkozás során és válaszol a betegek esetlegesen felmerülő kérdéseire. Amennyiben a páciens tudomásul vette és beleegyezik a javasolt módszerbe, egy beleegyező nyilatkozatot ír alá. Ez tartalmazza az érzéstelenítés módját, szükség esetén a lélegeztetés típusát és ezek esetleges kockázatait, szövődményeit.

Mi történik akkor, ha valaki nem alkalmas az altatásra?
Az altatásnak alapvetően kisebb kockázata van, mint a műtéteknek, így ha a beteg operábilis, nem jelent akadályt az érzéstelenítés sem. Mégis előfordulhat, hogy az altatóorvos nem javasolja az altatást. Ebben az esetben az alábbi lehetőségek vannak.
Amennyiben a beteg általános állapota nagyon rossz és a műtét halasztható, elő lehet írni fizioterápiát, légzésterápiát, a beteg általános állapotának javítása érdekében. Abban az esetben, ha a műtét nem halasztható, javasolhat alternatív érzéstelenítési módszereket, mint például a regionális anesztézia. Ebben az esetben csak az operált területet fogják elérzésteleníteni, így a beteg végig éber marad.
Ha a beteg általános állapotán nem lehet javítani és a helyi érzéstelenítés nem megoldható, akkor általában az altatást el lehet végezni, azonban a betegnek tisztában kell lennie a fokozott kockázattal.
A peridurális érzéstelenítés terhesség alatt
A legegyszerűbb eszköz a fájdalom elkerülésére nyilvánvalóan az érzéstelenítés (anesztézia). A szülés során leginkább a peridurális érzéstelenítést alkalmazzák. Célja az, hogy megszüntesse a méhösszehúzódások okozta fájdalmat azáltal, hogy érzéketlenné teszi a test alsó felét, miközben a szülőnő tökéletesen tudatánál, ébren marad. A „peridurális” elnevezés onnan származik, hogy az érzéstelenítő oldatot az ágyéki csigolyák táján, a kemény burok térségébe injekciózzák, vagyis a gerincvelőt beborító hártya (dura mater) köré.
A vizsgálat során az aneszteziológus ellenőrzi a gerincoszlopot is, hogy a csigolyáknak nincs-e valamilyen rendellenessége, illetve érte-e a kismamát korábban egy komoly deréktáji trauma, amely akadályozhatná az érzéstelenítésnek ezt a típusát. A peridurális érzéstelenítés alkalmazásakor a klasszikus szabály szerint általában megvárják, míg a méhnyak 4-5 centiméternyire kitágul, de ez nem feltétlenül szükséges.
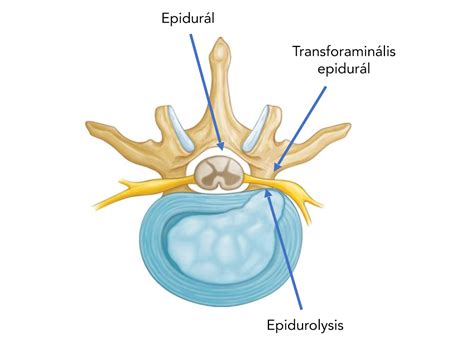
Az érzéstelenítő beadása úgy történik, hogy a kismamát az aneszteziológus megkéri, hogy üljön a szülőágy szélére, és „domborítsa ki a hátát”, egy párnát szorítva karjaiba, hogy kidomborodjanak a gerinccsigolyái. Az is lehet, hogy az oldalára fekteti és megkéri, hogy húzza fel a térdeit és karolja át őket. A bőr fertőtlenítése után következik a szúrás, amelyet gyakorlott aneszteziológus végez, és semmivel sem fájdalmasabb, mint egy közönséges, izomba adott injekció. A szúrás helye az ágyékcsigolyák szintjén van, melynek mélysége a kemény burokig terjed.
Az infúzió alkalmazása, melyet fél órával korábban állítanak be, lehetővé teszi, hogy a vérnyomás esetleges változásaira (amit ez a fajta érzéstelenítés kiválthat) azonnal reagáljanak. Mintegy 10-20 percet kell várni az érzéstelenítő folyadék befecskendezése után, míg a szülő nő érzékeli a fájdalom enyhülésének első jeleit. Zsibbadás jelentkezhet a lábában, melegérzet az alsó végtagokban, elnehezült lábszárakkal. Mindezek a tünetek normálisak, és majd lassan eloszlanak. A legfontosabb, hogy köldöktől a combtőig nem érez semmit.
A peridurális érzéstelenítés beállításával egyidejűleg a méhösszehúzódások jelentkezése lelassulhat. Ezzel szemben a tágulási szakasz megrövidül.

Véralvadásgátlók és terhesség
A véralvadásgátlók használata várandósság alatt is szükségessé válhat a vérrögök kialakulásának és a trombózis veszélyének csökkentésének érdekében. A véralvadásgátlók olyan gyógyszerek, amelyek gátolják a véralvadás folyamatát, így csökkentik a vérrög kialakulásának esélyét. A véralvadásgátlók különféle módokon befolyásolják a véralvadást a szervezetben.
A véralvadásgátlók széles körben használatosak, de fontos megérteni, hogy ezeknek a gyógyszereknek mellékhatásai és kockázatai is lehetnek. Például az antikoagulánsok használatakor fennáll a fokozott vérzés kockázata, így jelentkezhetnek testszerte bevérzések, illetve gyakori orrvérzés is felléphet. Ezért a véralvadásgátlókat csak orvosi felügyelet mellett és az orvos utasításai szerint szabad használni.
A heparin általában biztonságos a terhesség alatt, mivel nem jut át a placentán, így nem okoz káros hatást a magzatnak. A heparinok csoportjába közé tartozik a frakcionált heparin (pl. Enoxaparin).
A véralvadásgátlók használata terhesség alatt különösen fontossá válhat bizonyos kockázati tényezők vagy egészségügyi állapotok jelenléte esetén. Ilyen például a vénás trombózis vagy embólia előzménye: ha a várandós nőnek korábban már volt vénás trombózisa (pl. mélyvénás trombózis vagy tüdőembólia), akkor a terhesség alatt fokozott kockázata van a vérrögképződésnek.
A véralvadásgátlók használata várandósság alatt minden esetben egyedi döntés, és az orvos a várandós nő egyéni egészségi állapota, az alapbetegségek és a kockázatok alapján dönt a megfelelő kezelésről.
A véralvadásgátlók használata várandósság alatt számos lehetséges mellékhatással járhat, és ezek a mellékhatások attól függnek, hogy milyen típusú véralvadásgátlót alkalmaznak, valamint az egyéni klinikai helyzettől és egészségi állapottól. Vérzéses komplikációk: A leggyakoribb mellékhatás a véralvadásgátlók használata során a vérzéses komplikációk, beleértve a bőr alatti vérzést, az ínyvérzést, a hosszan tartó menstruációt vagy a gyakori orrvérzést. Magzati fejlődési rendellenességek: Bizonyos véralvadásgátlók, például a warfarin, terhesség alatt való alkalmazása növeli a magzati fejlődési rendellenességek kockázatát, különösen az első trimeszterben.
A véralvadásgátlók szedése és a gyermekvállalás kapcsán számos fontos szempontot kell figyelembe venni, mivel ezek a gyógyszerek befolyásolhatják a terhességet és a magzat fejlődését. Ha valaki véralvadásgátlókat szed, és gyermekvállalást tervez, fontos előzetesen konzultálni az orvossal. Az orvos értékeli a véralvadásgátlók használatának előnyeit és kockázatait a várandósság alatt, és figyelembe veszi az egyéni klinikai helyzetet. A várandósság alatt véralvadásgátlókat szedő nőknek rendszeres orvosi ellenőrzésekre van szükségük annak érdekében, hogy monitorozzák a véralvadási paramétereket és értékeljék a terhesség alatti kockázatokat.
1. trimeszter antikoagulánsai és a terhesség kimenetele
Aneszteziológiai konzultáció a műtét előtt
Az aneszteziológiai vizsgálatra és konzultációra a műtét időpontjának, a nőgyógyász által meghatározott és a pácienssel megbeszélt műtéti tervnek ismeretében kerül sor. Az optimális időpont a műtétet megelőző 10-14 nap, mivel így van lehetőség a kisebb hiányosságok pótlására, az esetleges gyógyszeres korrekciók megtételére.
Az első megközelítésben megfelel egy szokványos belgyógyászati vizsgálatnak, azzal a fontos különbséggel, hogy az aneszteziológus ismeri a műtét menetét, az altatás szervezetre gyakorolt hatását, az esetleges komplikációkat. Kiemelt szempont a páciens pszichés felkészítése a műtétre és az altatásra. A konzultáció során elsőként szükséges információ: milyen okból, mikor, milyen műtétre fog sor kerülni? - nagy kategóriába a vérzéssel járó vagy az ún. kiterjesztett műtétek (pl. has felől végzett műtétek esetén fontos szempont, hogy laparoszkópos vagy feltárásos (nyílt) műtét történik-e?
Fontos azonban megjegyezni: maga az altatás nem kategorizálható, tehát nincs kis, közepes vagy „mély” altatás. A különbség az ún. légútbiztosítás formájában van: kisebb, rövidebb műtétek esetén a páciens saját maga lélegzik, az aneszteziológus a szabad légvételt arcmaszk vagy gége-/garatmaszk alkalmazásával segíti. Többször elhangzó kérdés: miért van szükség ezekre az eszközökre, ha úgyis saját magam veszem a levegőt? A válasz kézenfekvő: az altatás (narkózis) nem azonos az alvással. A has megnyitásával járó műtétek során a pácienst a légcsőbe vezetett tubuson (lélegeztetőcsövön) át szükséges lélegeztetni. Abban az esetben is szükség lehet lélegeztetőcső levezetésére, ha a páciens valamely egyedi sajátossága folytán a maszk alkalmazása nem biztonságos.
Részletesen megbeszéljük a korábbi nagyobb betegségeket, kórházi kezeléseket (pl. lezajlott szívinfarktus, tüdőembólia, trombózis, agyvérzés/agyembólia), valamint az esetleges krónikus betegségeket. Leggyakoribb a magas vérnyomás és a cukorbetegség mint ún. A korábbi orvosi vizsgálatok, kórházi zárójelentések nagy segítséget jelentenek. Bár az EESZT valóban használható információs forrás, de csak abban az esetben, ha a leletek bekerültek a rendszerbe.
A rendszeresen szedett gyógyszerek áttekintése a vizsgálat fontos szakasza. Sokat segít, ha a páciens pontosan ismeri a gyógyszereit, esetleg gyógyszerlistát hoz magával. Laboratóriumi vizsgálatokra, EKG-vizsgálatra, vércsoport- és ellenanyag-vizsgálatra az előjegyző nőgyógyász orvos adott beutalót. Külön kell szólni a vércsoport- és ellenanyag-vizsgálatról: optimális a műtét időpontjához képest 3 héten belüli lelet. Gyakori kérdés: miért 3 héten belüli legyen a vizsgálat, holott a vércsoport életünk során nem változik? Ez így igaz, viszont a vérben lévő ellenanyagok a szervezetet ért külső behatásokra termelődnek, és mivel fehérjetermészetűek, 3 héten belül változhatnak, cserélődhetnek. Amennyiben ellenanyag-pozitivitás áll fenn, a páciens számára ún. speciális vérkészítmények biztosítása szükséges.
Gyakorlati kérdés a műtétet megelőző napon az étel- és folyadékfogyasztás. A páciens konkrét leírást talál a vizsgálati lapon, itt most csak a lényeget kiemelve: a táplálékmegvonás nem több, mint 6 óra (amennyiben bélműtét is fog történni, külön megbeszélés szükséges). Az aneszteziológiai vizsgálat és konzultáció a műtét előtti utolsó állomás.

tags: #aneszteziologiai #konzilium #terhesseg #alatt