A mesterséges megtermékenyítés (asszisztált reprodukciós technikák, ART) az orvostudomány egyik legjelentősebb vívmánya, amely a meddő párok számára nyújt lehetőséget a gyermekvállalásra. Az első "lombikbébi", Louise Brown 1978-as születése óta ezek az eljárások rutinná váltak, és utat nyitottak újabb technikáknak, mint például a genetikai betegségek megelőzése, embrionális őssejtekkel való kísérletek vagy a klónozás.
Azonban a technológiai fejlődés számos jogi és etikai kérdést is felvet, amelyek a mai napig heves vitákat generálnak. A jogtudomány a 80-as évek közepén kezdett el foglalkozni a biotechnológiai forradalom eredményeivel, és azóta különböző etikai bizottságok alakultak, ahol orvosok, kutatók, jogászok, szociológusok és teológusok próbálnak megoldásokat találni az ismeretlen problémákra. A vita a téma lényegéből adódóan - amely olyan alapvető kategóriákat érint, mint az emberi létezés, az életjog, az emberi méltóság, a család és a szülőség - végletesen kiélezett nézetekkel is találkozhat.
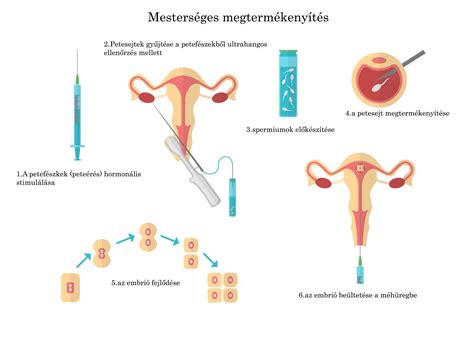
Miért van szükség asszisztált reprodukciós eljárásokra?
Az emberi szaporodás folyamata látszólag nagyon egyszerűnek tűnik, de valójában egy bonyolult, igen összetett és sérülékeny egyensúlyról van szó, s csak nagyon kevés kell ahhoz, hogy ez az egyensúly felboruljon. Különös dolog, hogy két kicsiny sejt egyesülésétől függ, hogy betölthetjük-e az életben a szülők szerepét, s csak akkor kezdünk el töprengeni ezen, ha valamilyen probléma adódik.
Meddőségről akkor beszélünk, ha rendszeres, egy vagy két évig tartó nemi élet mellett - fogamzásgátló módszer nélkül - megtermékenyülés nem jön létre. Különböző országokban változhat ennek az időtartamnak a hosszúsága, s bizonyos esetben elfogadható lehet az egyéves időtartam is, ha például a nő kései életkorban megy férjhez. A meddőség fennállhat a nemi élet kezdete óta (primér meddőség), de bekövetkezhet későbbi esemény (pl. betegség vagy sérülés) következtében (szekunder meddőség).
Az orvostudomány kialakulása óta gyakran mindig a nőt tették felelőssé a gyermektelenségért. Kezdetben a művi megtermékenyítést is - az egyoldalú szemléletből fakadóan - csak a petevezeték okozta zavarok kivédésére használták, azonban az egyre növekvő tapasztalatok nem sokkal később lehetővé tették más meddőséget előidéző okok, így például a férfi részéről jelentkező andrológiai rendellenességek elleni alkalmazására is. A meddőség az utóbbi 20-25 évben megháromszorozódott, ebben a lelki sorscsapásban jelenleg a (házas)párok kb. 15-20%-a érintett.
A meddőségnek több fajtája létezik: egyfelől beszélhetünk szomatikus meddőségről, mely a szervek vizsgálata során feltárható; másrészt idiopatikus meddőségről, amely ismeretlen eredetű, s amelyet nem lehet diagnosztikai úton kimutatni. A házaspárok kivizsgálása meghatározott sorrend betartásával történik: mindig a férfi andrológiai vizsgálatával kell kezdeni (szervi és laborvizsgálat, ivarsejtszám, mobilitás stb.), s csak ezután nyílik mód a nőnél a szervek fizikai, hormonális, immunológiai és genetikai stb. vizsgálatára.
A meddőség kezelésének módszerei közül - amennyiben az nem kezelhető terápiás vagy sebészeti úton - némely esetben csak az új reprodukciós technikák vezetnek eredményre. Minden ilyen új eljárás egyazon célt szolgál: a gyermektelenség kiküszöbölését, tehát egy kezelésről van szó, amely gyermektelen párokon segít. Korábban ilyen esetben a gyermekhez jutás egyetlen útja az örökbefogadás volt, mára azonban kétségtelenül a művi megtermékenyítés élvez prioritást; az örökbefogadási igényhez képest a legtöbb országban a ténylegesen adoptálható gyermek kevés, s a várakozási idő is évekig tart.
Megmagyarázhatatlan meddőség: Egy meddőségi orvos elmagyarázza a kezelési lehetőségeket
A meddőség mint betegség
Az Egészségügyi Világszervezet (WHO) 1988-ban betegségnek nyilvánította a meddőséget. Voltak persze viták a betegség fogalmával kapcsolatban korábban is. A WHO meghatározása szerint az egészség a teljes testi, szellemi és szociális jólét. A betegség tehát a testi és szellemi állapot rendellenessége, az élő szervezet olyan állapota, amelyben az életfolyamatok a normálistól eltérnek, s ami kezelés szükségességét alapozza meg. Egyes szerzők szerint a kezelés alatt olyan eljárások értendők, amelyek az egészséget, a munkaképességet és a személyes létszükségleteket javítják, visszaállítják vagy megerősítik. Érdekes és ambivalens adalékként szolgálhat a férj meddősége, amikor is a férfi „beteg”, mégis a nőt „kezelik”.
A szakirodalomban megjelent - egyfajta analóg képzettársítással - olyan nézet is, miszerint művi megtermékenyítés során egy hiányzó testi funkciót helyettesítenek technikai eszközökkel. Ennek nyomán felvetődhet a kérdés, hogy milyen betegséget kell itt gyógyítani? A testi eredetű meddőséget vagy az ebből eredő gyermektelenséget? Kétségtelen, hogy fogalmilag lehetetlen a gyermektelenséget egy testi vagy szellemi állapotként felfogni, az egy szociális tény, ugyanakkor megalapozott egy olyanirányú felfogás, miszerint magának a gyermektelenségnek, mint következménynek az oka „kezelhető”, ha nem is „gyógyítható”. A betegség fogalmának elemzése mára már eljutott ahhoz a cáfolhatatlan tényhez, hogy a gyermektelenség súlyos pszichikai vagy pszihoszomatikus tünetekhez vezethet. (Gyakran maga a házasság sínyli meg, ebben egyetértés mutatkozik.) S ahol ilyen kedvezőtlen pszichikai hatások bekövetkeznek, azokat betegségként kell értékelni, hiszen a lelki, mentális egészség éppen olyan egészség, mint a testi.
Az asszisztált reprodukciós technikák típusai
Az új, művi reprodukciós eljárások összefoglaló elnevezése az asszisztált reprodukciós technikák (ART). Ezek nemcsak a házaspár, hanem egy harmadik szemény közreműködését is szükségessé tehetik a megtermékenyülés létrehozásában.
Mesterséges ondóbevitel (AI)
A leghosszabb múltra kétségtelenül az ún. artificialis inseminatio (AI, mesterséges ondóbevitel) tekint vissza, kezdetben kizárólag ezt nevezték mesterséges megtermékenyítésnek. Lényege, hogy a megtermékenyítés a férfi ivarsejtjével az anya testén belül történik. A gondolat, hogy szexuális aktus nélkül így ejtsenek teherbe egy nőt már a II. század zsidó történelmében felbukkan. A XIV. századtól kezdődően folyamatosan végeztek kísérleteket az állattenyésztésben, amelyek alkalmazását a XVI. századtól embereken is kipróbálták, bár az első biztos információ 1770-ből származik.
In Vitro Fertilizáció (IVF)
A fejlődés azonban nem torpant meg az artificiális inszemináció határán, hanem új horizontokat keresett, így egy hosszú kísérleti szakasz után az 1970-es évek végére került a tudomány homlokterébe az ún. in vitro fertilisatio (IVF). Lényege, hogy a megtermékenyítés a férfi ivarsejtjével az anya testén kívül, laboratóriumi körülmények között - in vitro, üvegben - történik, s az így létrehozott embriót ültetik vissza az anya uterusába (embrio transfer).
Szintén lehet homológ, ha a férj és a feleség (élettárs) ivarsejtjeit használják, s heterológ, ha a gaméták (a női petesejt vagy a férfi hímivarsejt) donortól származnak. Az IVF-eljárás folyamata a következő: Mivel a nő szervezetében természetes körülmények között „csak” egy ivarsejt érik meg, ezért hormonstimulációval egyszerre több petesejtet érlelnek. Az így előkészített petesejteket korábban laparoszkópiás eljárással, a fejlődésnek köszönhetően ma már ultrahangos módszerrel, altatás nélkül kiemelik, majd ún. in vitro megtermékenyítésnek vetik alá.
A megtermékenyített petesejtek 10-15 órán belül elkezdenek osztódni, és kb. 48 óra múlva beültetik az anya méhébe. Itt említendő meg az a - a legtöbb országban nem engedélyezett - módszer, miszerint a homológ vagy heterológ megtermékenyített petesejtet nem a gyermeket kívánó anya - mivel ő képtelen a gyermek kihordására -, hanem más nő méhébe ültetik. Az in vitro fertilisatióval egyidőben jelent meg az ún. gamete intra fallopian transfer (GIFT) és a zygote intra fallopian transfer (ZIFT) módszer.
A módszereknek több alfaja lehetséges, amelyek azonban zártkörűek, s az egyes országok vonatkozó jogszabályai taxatíve felsorolják ezeket. Megjegyzendő, hogy a kezdeti sikereken felbuzdulva, valamint az egyértelmű jogi szabályozás hiánya miatt egyes szerzők 14 féle konstellációt tartottak kivitelezhetőnek. Ezek azonban számos olyan szociobiológiai kombinációt is tartalmaztak - mint például az ún. „kevert” sperma használata idegen uterus igénybevételével - amelyek ma már nem engedélyezettek, így jelentőségük is elenyészett.
Emberen először 1940-ben Rock és Menkin végezte az első (eredményét tekintve sikertelen) in vitro megtermékenyítést Bostonban. A tudományos áttörés 1978-ban érkezett el, ekkor született meg Angliában az első in vitro fertilizációval fogant gyermek, Louise Brown. Steptoe és Edwards már 1969-ben beszámoltak kezdeti sikerekről, de további kutatásaikat az angol Kutatási Bizottság nem engedélyezte, a tilalmat csak 1971-ben oldották fel. 1970-ben ők vezették be a laparoscopiát, mint a petesejtnyerés módszerét. 1976-ban sikerült terhességet elérniük, ez azonban méhen kívüli terhesség volt, így meg kellett szakítani. Louise Brown sikerét azonban már számos új eredményes születés követte.
A második „lombikbébi” az angliaihoz hasonlóan 1978-ban született az indiai Kalkuttában. 1980-ban Lopata vezetésével Ausztráliában, 1981-ben az Egyesült Államokban, és még sok más országban is megtörtént az áttörés, s innentől kezdve rohamosan fejlődött a „baby-engineering” gyakorlata. A nyolcvanas években az embriók fagyasztva tárolásának lehetőségeit kezdték el vizsgálni, s 1984-ben Ausztráliában - Trounson és Mohr munkásságának köszönhetően - segítettek világra egy olyan újszülöttet, aki embrionális állapotában két hónapot fagyasztva töltött.
Az első megbízható adatok a pótanyaságra vonatkozóan az Egyesült Államokból származnak, 1980-ban Louiseville-ben és 1985-ben Clevelandban jöttek létre az elsőnek tekinthető pótanyasági viszonyok. Magyarországon először 1988-ban született gyermek, aki a GIFT (gamete intra fallopian transfer)-módszer segítségével fogant. Petesejtadományozással 1992-ben jött világra hazánkban az első újszülött.

Petesejt adományozás: jogi és etikai dilemmák
Petesejt adományozás alatt a mai tudomány azt a folyamatot érti, amikor egy nő egy vagy több megtermékenyíthető ivarsejtet (petesejtet) önkéntesen adományoz („adományozó”) egy másik nő („adományozott”) számára nemzési céllal. Orvosilag a petesejt adományozás célja, hogy elhárítsa a női meddőséget, melynek a működőképes petesejtek hiánya az oka (korai menopauza, nemzőképtelenség vagy a petefészek sebészeti eltávolítása). Emellett célja lehet súlyos genetikai hiba kiküszöbölése is. A petesejt adományozás fogalma, párhuzamosan az adományozási eljárás fejlődésével, változásokon ment át. Az adományozásnak három verziója lehetséges.
A petesejt adományozás, akárcsak a donor általi mesterséges megtermékenyítés, vagy az embrióadományozás, felveti a „harmadik nemző” problémáját. Ez a kérdéskör a hímivarsejt adományozás esetében is szakmai és világnézeti összetűzésekre ad alapot, és a petesejt adományozására irányuló eljárásokat illetően a vita és nézetütköztetés fokozódik. Ennek oka elsősorban az, hogy a spermium-adományozással ellentétben a petesejt adományozás bizonyos korlátokat és kockázatokat hordoz magában az adományozóra nézve, így a női ivarsejtekhez való hozzájutás korlátozottabb.
Az adományozónak alá kell vetnie magát a petesejtek hormonális stimulációjának és napi felülvizsgálatnak, kórházba kell vonulnia, és altatás is szükséges a levétel érdekében. Azok, akik nem tisztán adományozási céllal, hanem egyéb okból vetik magukat beavatkozás alá (pl. önkéntes sterilizáció) megfelelő tájékoztatás után beleegyezhetnek petesejtjük adományozásába. Ez azonban nem mentesíti őket az eljárás bizonyos kellemetlenségeitől (stimuláció és felügyelet).
Kérdésként merül fel, hogy lehet-e olyan nőkhöz fordulni petesejtjeik adományozása érdekében, akik már in vitro megtermékenyítés kezelés alatt állnak, hogy egy kísérlet alkalmával egyezzenek bele néhány petesejtjük levételébe. Ez a megközelítés annak a kockázatát hordozza magában, hogy az orvos a pácienseknek ezt a kiszolgáltatott helyzetét a petesejt adományozás melletti morális presszióra használja ki, mely esetben a beleegyezés szabadsága és intimitása sérül.
A petesejt adományozók toborzása jelentős anyagi juttatás ígéretével érthető, de erős ellenállásba ütközik. Sokan úgy vélik, hogy a vér, a spermium és a szervek adományozásához hasonlóan a petesejt adományozásnak ingyenesnek kell maradnia, mint az emberi szolidaritás egyik megnyilvánulásának, és meg kell fosztani minden kereskedelmi vonatkozásától. Figyelembe véve azonban az anonim petesejt-adományozók toborzásának nehézségeit, joggal tehető fel a kérdés, hogy lehet-e a meddő párhoz közel álló személyhez fordulni (pl. nőtestvér, szülő vagy barátnő), aki ennek következtében megfelelő motivációval rendelkezik segítsége felajánlására. Ez megkérdőjelezi az adományozás anonimitását, melyet némelyek elkerülhetetlennek tartanak azon pszichológiai, morális és jogi problémák elkerülése érdekében, amelyek egy ilyen körülmények között világra jött gyermek megszületését kísérik. Magától értetődő, hogy ha az adományozás nem anonim, akkor egy esetleges privát pénzbeli megállapodás az adományozó és az adományozott között nem ellenőrizhető.

Petesejt adományozás és az anonimitás kérdése
A petesejt adományozást sokkal nehezebb technikailag kivitelezni, mint a férfi donor általi mesterséges megtermékenyítést, ezért nem tekinthető pusztán annak tükörképének. Másrészt, egyik lényeges jellemzője, hogy a terhesség az adományozott méhében fejlődik ki, aki vállalja, hogy a társadalom szemében is ő a gyermek világra hozója. Márpedig, a terhesség és a szülés átélésének pszichológiai hatása meghatározó. Az átélt terhesség - különböző mértékben - a petesejt adományozás genetikai implikációit elhomályosítja. Ez gyakran csak mellékes körülményként érezhető, többé-kevésbé annyira, mint pl. véradás esetében. A meddő pár számára a szituáció közel olyannak tűnik, mintha természetes szituáció lenne. A terhesség kilenc hónapja alatt az idegen ivarsejt valamilyen módon „naturalizálódik”. Végeredményben egy olyan nőről van szó, aki egy férjétől fogant gyermeket szül meg. A petesejt adományozás eme aspektusa egyike azoknak az érveknek, amelyek amellett szólnak, hogy az anonimitás ne legyen kötelező az eljárásban.
A fenti fogalom-meghatározásból, illetve az abból fakadó problémák súlyából egyértelműen előtűnik, hogy a kérdéskörhöz kapcsolódó etikai, társadalmi és jogi viták, a megítélés sokszínűsége és az egyes szemléletmódok és nézőpontok ütközése, a dilemmák nem új keletűek, hanem a kutatások és a módszerek fejlődésével és alkalmazásával egyidősek.
Nemzetközi és hazai szabályozás
Az első olyan kötelező érvényű nemzetközi egyezmény - melynek célja az emberi lénynek az új orvosbiológiai eljárások nem megfelelő alkalmazásával szembeni védelme volt - előkészületi munkálatai 1991-ben kezdődtek el, és eredményeképp az 1996. november 19-én tartott 578. ülésén az Európa Tanács Miniszteri Bizottsága elfogadta az „Egyezmény az emberi lény jogainak és méltóságának védelméről, tekintettel a biológia és az orvostudomány alkalmazására: Egyezmény az emberi jogokról és a biomedicináról” című dokumentumot.
Ezt követően született meg az Európa Tanácsnak az emberi lény emberi jogainak és méltóságának a biológia és az orvostudomány alkalmazására tekintettel történő védelméről szóló, Oviedóban, 1997. április 4-én kelt Egyezménye: Az emberi jogokról és a biomedicináról szóló Egyezmény, melyet a Magyar Országgyűlés a 70/2002. (XI.7.) OGY. határozattal erősített meg, és az Egyezményt, valamint az Egyezménynek az emberi lény klónozásának tilalmáról szóló, Párizsban, 1998. január 12-én kelt Kiegészítő Jegyzőkönyvét a 2002. május 1-én hatályba lépett 2002. évi VI. törvénnyel hirdette ki.
A nemzetközi szervezetek közül kiemelkedő az ENSZ Egészségügyi Világszervezetének, a WHO-nak e témakörben szupranacionális szinten kifejtett tevékenysége, valamint az UNESCO által 1991-ben felállított Nemzetközi Bioetikai Bizottság munkálkodása is, amely több fontos ajánlást fogadott el:
- A magzati szövetek átültetéséről és a krónikus vegetatív állapotról (1989).
- A „Human Genome Project”-ről (1992).
- Az emberi szervek átültetésével kapcsolatos orvosi magatartásról (1994).
- Az emberi jogokról (1990).
Az Európai Unió szervezetei közül az Európa Parlament rendszeresen foglalkozik bioetikai kérdésekkel, és felállította a bioetikai kérdésekkel foglalkozó STOA-munkacsoportot, 1988-ban pedig az orvosetikai kérdések európai harmonizációjáról, majd 1989-ben a genetikai manipuláció és az „in vivo” és „in vitro” művi megtermékenyítés etikai és jogi problémáiról hozott határozatot.
Megmagyarázhatatlan meddőség: Egy meddőségi orvos elmagyarázza a kezelési lehetőségeket
Az Európa Tanács munkájának gyümölcsként 1985-ben létrejött a CAHBI, a bioetikai szakértők ad hoc bizottsága - amely 1992-ben igazgató bizottsággá alakult, és azóta a neve CDBI -, amely célja „…kezdettől fogva annak a politikai és jogi űrnek a betöltése volt, amelyet az élettudományok gyors fejlődése teremtett. […] Az ET-ben folyó bioetikai munka végső soron kiemelkedő szerepet tulajdonított az emberi szervezet genetikai aspektusainak, az alapkutatásoknak, az emberi genóm-projekteknek, a biomedicina fejlődési eredményei legitim alkalmazásának és azoknak a körülményeknek és korlátoknak, amelyeket a kutatások eredményeinek alkalmazása vet fel.” Az ET Miniszteri bizottsága 1991-ben bízta meg a CAHBI-t egy keretegyezmény kimunkálásának feladatával, melynek tervezetét 1994-ben bocsátották nyilvános vitára.
„Európa sokszínűsége a biomedicinális etikai vagy bioetikai kérdésekhez kapcsolódó nemzeti törvényalkotásban is megmutatkozik. Ilyen tárgyú átfogóbb törvénye csupán Spanyolországnak (1988), Németországnak (1990), az Egyesült Királyságnak (1990) és Franciaországnak (1994) van. A legtöbb állam a bioetika területén nem törvényi erejű szabályozást alkalmaz.
A szabályok lehetnek szakmai-érdekvédelmi szervezetek (orvoskamarák, orvosszakszervezetek, a kórházak vagy bizonyos ellátási terület egységeinek szövetségei, stb) vagy tudós társaságok (tudományos vagy orvosakadémiák), magán szövetségek vagy alapítványok (Nuffield Alapítvány az Egyesült Királyságban) által kidolgozott irányelvek. Állandó vagy ad hoc bizottságok feladata is lehet etikai állásfoglalások, vélemények, ajánlások tétele.
Eltérések vannak más kérdésekben is. Németországban például a spermaadományozás (hasonlóan a véradáshoz) ingyenessége nem abszolút norma, míg Spanyolországban, az Egyesült Királyságban és Franciaországban az adományozás ingyenes. Különbözik a szabályozás az ivarsejt adományozók anonimitása kapcsán is. Németországban a törvény nem tisztázza ezt a kérdést, ugyanakkor a Karlsruhe-i Alkotmánybíróság határozata szerint (1989. január 31.) mindenkinek joga van ismerni genetikai származását. A francia, spanyol és a brit törvény biztosítja a donor névtelenségét, azonban lehetővé teszi a megtermékenyített nő és nagykorúvá válása után a gyermek számára, hogy a donor személyazonosságának megállapítása nélkül szükség esetén megismerhessék annak személyes genetikai adatait. A gyermek megismerheti a donort azonosító adatokat Ausztriában, Svájcban és Svédországban.
Egyetértés mutatkozik Európában a dajkaterhességet illetően. Így valamennyi létező jogszabály elítéli ezt a gyakorlatot, és semmisnek nyilvánítja az ilyen szerződéseket (függetlenül attól, hogy az együtt jár-e embrió transzferrel vagy sem).
A humán reprodukciós eljárások szabályozása az Egyesült Királyságban és Franciaországban
A humán reprodukciós eljárásokkal összefüggésben a leginkább átfogónak mondható szabályozás 1990-ben az Egyesült Királyságban született meg, és adta meg „az emberi ivarsejtek és embriók meddőségi kezelésre történő tudományos és terápiás felhasználásának jogi kereteit. A részletes szabályozással a törvény által felállított Humán Fertilizációs és Embriológiai Hatóságot (Human Fertilisation and Embriology Authority (HFEA)) hatalmazta fel. A testület feladata, hogy szabályozza a mesterséges megtermékenyítés formáit, valamint kutatási és működési engedélyeket adjon ki az emberi ivarsejt és embrió kutatásra, továbbá az In Vitro Fertilizáció centrumok számára.
A másik, nemzetközileg is kedvező fogadtatású szabályozás a francia törvény, amelyet ugyancsak éveken keresztül tartó, igen alapos előkészítő munka előzött meg. Ez a 94-654. számú törvény, amelyet 1994. július 29-én fogadott el a francia parlament az emberi test részeinek és termékeinek adományozásáról és felhasználásáról az asszisztált reprodukciós eljárásokban és a prenatális diagnosztikai vizsgálatokban. A törvény szerint a humán reprodukcióhoz nyújtott orvosi segítség a szülőpár kérése alapján történik. Az asszisztált reprodukciós eljárások azt a célt szolgálják, hogy az orvos által diagnosztizált patológiás meddőséghez nyújtsanak orvosi segítséget, valamint, hogy megakadályozzák a különösen súlyos betegségek gyermekre történő átvitelét. A párt alkotó férfi és nő: életben lévő, házasságban élő, vagy legalább két éve bizonyítottan életközösségben élő személyek, akik nemzőképes illetve fogamzóképes korban vannak. Az asszisztált reprodukciós eljárás csak olyan ivarsejtekkel végezhető, amelynek legalább az egyike a szülőpártól származik.”
A francia donor-rendszer az ingyenesség és az anonimitás elvén működik, ahol az anonimitás mind a donort, mind pedig a jogi értelemben vett szülőket hivatott védeni. A létrejött utód szempontjából az anonimitás védő funkciója már nehezebben értelmezhető, hiszen a világra jöttének körülményeivel felnőtté válásakor való szembesülés komoly pszichés megterhelésnek teheti őt ki.