Az újszülöttkori diabétesz (ÚD), más néven neonatális diabétesz mellitus, egy rendkívül ritka, de annál nagyobb jelentőséggel bíró betegség, amely a születés utáni hetekben-hónapokban manifesztálódó cukorbetegséget jelenti. Hozzávetőlegesen 100.000 - fél millió élve születésre esik egy ilyen csecsemő. Hazánkban mintegy egy-hatévenként várható egy ÚD-s gyermek megszületése.
Extrém ritkasága ellenére a betegség jelentőségét az adja, hogy kezelése különbözik a gyermekek túlnyomó többségére jellemző 1-es típusú (autoimmun eredetű) diabétesztől.
Az újszülöttkori diabétesz típusai
Az ÚD-nek két formája van: az esetek felében a diabétesz átmeneti (tranziens), másik felében tartós (permanens).
Tranziens újszülöttkori cukorbetegség
Az átmeneti ÚD-ben a diabétesz néhány hét, illetve hónap után spontán megszűnik, és vércukorkezelés nélkül is normális marad. Sajnos azonban később, a kamaszkorban vagy a felnőtt korban a diabétesz ismét visszatérhet. Az esetek mintegy 50-60%-a tranziens (átmeneti).
Permanens újszülöttkori cukorbetegség
A másik forma a tartós (permanens) ÚD, amely jelen tudásunk szerint az 1-es típusú diabéteszhez hasonlóan, életre szóló állapot. Az esetek körülbelül 40-50%-a permanens.

Tünetek és diagnózis
Az érintett újszülöttek általában időre született, de a méhen belüli növekedés elmaradása miatt alacsony súlyú csecsemők, akik a születés után sem gyarapodnak megfelelően. A magas vércukor okozta fokozott vizelet elválasztás miatt a kiszáradás fenyegeti őket.
Az újszülöttkori cukorbetegség tartósan magas vércukorszinttel jár, mivel az elégtelen inzulintermelés nem képes azt szabályozni. Tünetei az élet nagyon korai szakaszában (0-6 hónapos kor között) jelennek meg. Fontos megjegyezni, hogy az újszülöttek vércukorszintje nagy varianciát (változatosságot) mutat. A szülést követő első napokban a magasabb vércukorszint nem feltétlenül jelez betegséget.
Az újszülöttkori cukorbetegség főbb tünetei:
- Gyakori vizeletürítés (a figyelmet az hívhatja fel rá, ha a csecsemőt a szokásosnál többször kell tisztába tenni, a megszokottnál nagyobb mennyiségű pelenka fogy).
- Extrém szomjúság.
- Dehidratáció (kiszáradás).
- Fokozott étvágy.
- Súlyvesztés vagy elmaradó gyarapodás.
- Túl sok alvás, fáradtság.
- Gyors légzés.
- Ingerlékenység.
Amennyiben a tünetek alapján felmerül az újszülöttkori cukorbetegség gyanúja, azt vércukorszint-méréssel lehet megerősíteni vagy kizárni. A normális vércukortartomány újszülöttek esetén 3,9-8,3 mmol/L (70-150 mg/dL) között van; ha a mért vércukorérték ennél magasabb, azonnal forduljon orvoshoz!

Genetikai háttér
Az ÚD-t - szemben az 1-es típusú diabétesszel - nem a hasnyálmirigy inzulintermelő sejtjeit megtámadó, önpusztító (autoimmun) megbetegedés okozza, hanem az inzulin elválasztást szabályozó speciális gének veleszületett hibái, illetve bizonyos kromoszóma rendellenességek vezetnek csökkent inzulintermeléshez. Az újszülöttkori cukorbetegség oka egy hasnyálmirigyműködést érintő genetikai eltérés, amely megakadályozza a megfelelő inzulintermelést és ezáltal a vércukorszint szabályozását. Mivel genetikai betegségről van szó, nagyon hamar jelentkeznek a tünetei.
A legfrissebb kutatások szerint nemcsak a fehérjéket kódoló gének, hanem korábban kevésbé vizsgált RNS-gének is kulcsszerepet játszhatnak a folyamatban. Az American Journal of Human Genetics folyóiratban megjelent új tanulmányban olvasható, hogy egy új felmérés szerint két RNS-t előállító gén mutációi is hozzájárulhatnak a cukorbetegség kialakulásához. A laboratóriumi és számítógépes módszerekkel végzett vizsgálat kimutatta, hogy az RNS-t előállító RNU4ATAC és RNU6ATAC gének hibája további nyolcszáz gén működését zavarta meg. Ez az eredmény arra utal, hogy egy vagy több gén is szerepet játszhat a csecsemőkori autoimmun cukorbetegség kialakulásában.
Brit és belga kutatók áttörést értek el, miután először azonosítottak egy rendkívül ritka genetikai betegséget, amely újszülötteket érint. A felfedezés szerint ez a rendellenesség már a születéskor súlyos cukorbetegség kialakulásához vezethet. A kutatók kimutatták, hogy egy eddig alig ismert gén hibája áll a háttérben, amely az inzulintermelő sejtek működését bénítja meg. A vizsgálatok egyértelművé tették, hogy az újszülöttkori cukorbetegség hátterében a TMEM167A gén károsodása áll.
A tanulmány során hat olyan gyermeket vizsgáltak, akiknél nemcsak anyagcsere-zavarok, hanem súlyos neurológiai tünetek is jelentkeztek. A gyerekeknél epilepszia vagy kórosan kicsi fejkörfogat is megfigyelhető volt, ami közös genetikai eredetre utalt. A DNS-szekvenálás feltárta, hogy mindannyiuknál ugyanabban a TMEM167A génben volt mutáció. A brüsszeli kutatók őssejtekből inzulintermelő hasnyálmirigy-béta-sejteket hoztak létre a betegség modellezésére. Amikor génszerkesztéssel károsították a TMEM167A működését, a sejtekben súlyos stressz alakult ki. Ez a folyamat az inzulintermelés leállásához, majd a sejtek pusztulásához vezetett. A kutatás azt is bizonyította, hogy a gén az idegsejtek megfelelő működéséhez is kulcsfontosságú.
A cukorbetegség, vagyis a diabétesz kialakulásának valós okai
MODY diabétesz és genetikai vonatkozásai
A cukorbetegség leggyakrabban autoimmun betegség az 1-es típusban, míg a 2-es típus öröklődési hajlam, csökkent inzulin-szekréció, inzulinrezisztencia következménye. Ritkán, de előfordulhat az, hogy egy bizonyos gén károsodása, mutációja okozza (monogénes betegség) az inzulintermelésben bekövetkező zavarokat. Az ilyen cukorbetegséget MODY diabétesznek nevezzük, mely egy mozaikszó (Maturity Onset Diabetes of the Young), ami felnőttkori diabéteszt, fiatalkorban manifesztálódó cukorbetegséget jelent.
MODY jellemzői:
- Korai kezdet, általában 25 éves életkor előtt.
- Családi halmozódás, több generáció lehet érintett.
- Autoszomális domináns öröklődés.
- Nem inzulinfüggő diabétesz.
- A túlsúly hiánya.
- A béta-sejt-működés primer zavara.
- Az összes diabétesz akár 1-2%-a is lehet Európában, gyakran nem kerül felismerésre.
- Klinikailag heterogén csoport.
A MODY fenotípust okozó gének alapján 11 típusa ismert attól függően, melyik gén károsodott. Ezek közül a leginkább ismertek:
- HNF1-alfa: a hasnyálmirigy által termelt inzulin mennyiségét csökkenti. Ez a leggyakoribb.
- HNF1-béta: jellegzetessége, hogy vese ciszták, húgyúti gondok és köszvényes panaszok is megjelenhetnek a szénhidrátanyagcsere-zavar mellett. Igen ritka fajta.
- Glucokinase: enyhe forma, a vércukor szintje csak kissé emelkedett.
- MODY X: ekkor nem tudni, melyik gén tehető felelőssé az állapotért.
A MODY diabétesz nagy veszélye, hogy nincsenek klasszikus, cukorbetegségre jellemző tünetei (pl. túlsúly, fokozott szomjúság, gyakori vizelési inger stb.), éppen ezért sokszor nem is kerül - vagy csak túl későn - diagnosztizálásra. Emiatt nagy az esélye a szövődmények kialakulásának (magas vérnyomás, érszűkület, diabéteszes láb).
MODY diagnosztizálása és kezelése
A MODY diabétesz diagnózisának felállításához genetikai vizsgálatra van szükség, mely vérvétellel történik, melynek során kiderülhet, melyik gén felelős a problémáért. Emellett még javasolt lehet a hasnyálmirigy antitestek, valamint a C-peptid szint meghatározására is.
| Jelentőség | Leírás |
|---|---|
| Klinikai diagnózis alátámasztása | A monogénes diabétesz elkülönítése a többi diabétesztől. |
| Prognózis meghatározása | Az eltérő MODY típusok nagymértékben eltérő prognózissal bírnak (pl. HNF vs. GCK). |
| Korai beavatkozás | Az esetleges komplikációk elkerülhetők vagy késleltethetők. |
| Megfelelő terápia | A megfelelő terápia meghatározása, illetve a szükségtelen terápia elkerülése (pl. GCK - terápiát nem igényel). |
A terápia attól függ, hogy melyik MODY típusba tartozik a beteg (pl. MODY 2 esetén metformin adása szükséges, a MODY GCK gyógyszeres kezelést nem igényel, és van olyan típus, ahol sulfanilurea készítmény kell). Inzulin adására általában nincs szükség, ám terhesség során indokolt lehet.
A cukorbetegség, vagyis a diabétesz kialakulásának valós okai
Kezelési stratégiák
Az átmeneti ÚD-ben inzulinkezelés megszünteti a tüneteket, és a később esetleg visszatérő hiperglikémia tablettás kezeléssel (szulfanilurea és GLP1 analógok) is befolyásolható. A tartós (permanens) ÚD egyes formáiban pedig tablettás kezelés (szulfanilurea) már kezdettől fogva eredményes lehet.
Éppen ezért a gyermek diabetológusok szakmai ajánlása szerint minden olyan gyermekben, akinél a diabétesz fél éves kor előtt manifesztálódott, genetikai vizsgálat javasolt az ÚD kizárása vagy megerősítése céljából. Szakorvosi javaslatra erre már hazánkban is van lehetőség (Debreceni Egyetem).
Az újszülöttkori cukorbetegség kezelését befolyásolja többek között, hogy az állapot tartós-e vagy csak átmeneti; illetve hogy pontosan milyen genetikai mutáció áll a betegség hátterében. A genetikai vizsgálat elvégzéséig minden esetben inzulin adagolására van szükség.
Egyéb diabétesz típusok és genetikai kockázatuk
1-es típusú diabétesz
Az 1-es típusú diabétesz Magyarországon évente 250-300 frissen diagnosztizált gyermeket érint, ami háromszoros gyakoriságnövekedést jelent az elmúlt 30 évben. Ez egy olyan autoimmun betegség, amely leggyakrabban a 10-14 éveseket érinti, de egyre több óvodás- és kisiskolás korú gyermeknél is megjelenik, ezért a korai felismerés rendkívül fontos.
A T1DM gyakorisága 0,4%, ami ugyan elmarad a leggyakoribb krónikus gyermekkori betegségtől az asztmától, de így is gyakorinak tekinthető, ráadásul (szemben az asztmával) potenciálisan halálos betegség, inzulin-adagolás nélkül a betegek rövid időn belül meghalnának. Hasonlóan a többi ún. civilizációs betegséghez gyakorisága folyamatosan nő, évenként kb. 3%-kal.
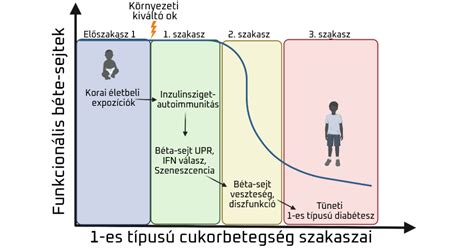
Genetikai szempontból a T1DM a komplex, multifaktoriális betegségek közé tartozik, azaz kialakulásában öröklődő hajlam (azaz gének) és környezeti tényezők játszanak szerepet. Egypetéjű ikrekben, ha az ikerpár egyik tagja 1-es típusú cukorbeteg, a másik tagban a cukorbaj kialakulási gyakorisága 34% 30 éves korra, de a hosszútávon eléri az 50%-ot. A betegség genetikai hátterét az is alátámasztja, hogy nem egypetéjű testvérekben a konkordancia, szemben az egypetéjű ikrekkel csak 6%. A különbség abból adódik, hogy míg az egypetéjű ikrek genetikai állománya 100%-ban megegyezik, a kétpetéjű ikreké és a közönséges testvéreké csak 50%-ban. Mint a legtöbb komplex betegség esetében, a T1DM-ben is rendkívül sok gén (jelenleg több mint 50 ismert), genetikai variáció (ebből több mint 100 ismert) befolyásolja a betegségre való hajlamunkat. Azonban az autoimmun betegségek, így a T1DM esetében is van egy genomrégió a 6-os kromoszómán, a HLA régió, amelyben található genetikai variációk nagyon erősen befolyásolják a betegségre való hajlamot. Vannak olyan HLA variánsok, amelyek hordozása akár 10-szeres kockázatot is jelenthet a betegség kialakulására.
2-es típusú diabétesz
A 2-es típusú diabétesz néhány évtizede kizárólag felnőttekre volt jellemző, mára azonban egyre több kamasznál is kimutatható. Ez egyértelműen arra vezethető vissza, hogy egyre több a kórosan elhízott gyermek, a kettes típusú diabéteszre ugyanis az elhízás a legerősebb hajlamosító tényező. Magyarországon 2003 és 2015 között nem csupán a felnőtt lakosság, de a gyermekek körében is megduplázódott a cukorbetegek száma, ami szoros összefüggésben áll azzal, hogy a kisgyermekek és a felnőttek étrendje nem különül el eléggé.