Az újszülött érkezése hatalmas izgalmat jelent a családban, még akkor is, ha céltudatosan készültek fel a fogadására. Az újdonsült anyuka számára a külvilág megszűnik, nem tud betelni gyermekével. Azonban a földöntúli boldogságban talán fel sem tűnik neki a sürgés-forgás, ami az újszülött körül történik. Fontos, hogy a szülők tisztában legyenek az újszülött körüli teendőkkel, különösen, ha patológiás állapot merül fel.
Az újszülött első vizsgálatai és az ellátás
Az első vizsgálatot közvetlenül a szülés után a szülést levezető orvos, szülésznő végzi az általános állapot rögzítése, az esetleges fejlődési rendellenességek, sérülések felismerése, a gyermek nemének megállapítása céljából. Ezt követően a neonatológus (újszülöttgyógyász) végzi a részletesebb vizsgálatokat. Magyarországon minden újszülött szakorvosi vizsgálata az első 12-24 órában megtörténik.
A pontrendszer Virginia Apgar amerikai aneszteziológusról kapta a nevét. 5 könnyen észlelhető jelet figyelnek: szívfrekvencia, légzés, izomtónus, bőrszín és reflexingerlékenység. Ezekre 0, 1, vagy 2-es számot adnak, így jön össze a legkedvezőbb 10-es pontszám. Az újszülöttek többsége 8-10-es pontszámmal jellemezhető. Még a szülőszobán sor kerül az újszülött méreteinek meghatározására. Az időre született újszülöttek átlagos súlya 3000-3800 g közötti, hossza 48-54 cm, fejkörfogata 33-37 cm.
Az élesztést és azonnali kezelést nem igénylő újszülöttek első tisztító fürösztése még a szülőszobán megtörténik 37 Celsius fokos hőmérsékletű folyóvíz alatt. Következik a köldök ellenőrzése. Megfigyelik a váladékozását, esetleges szagát és környékét. A csatot 24-36 óra múlva távolítják el.
Az első vizsgálatot és a tisztító fürdetést, és az anya ellátását követően, tehát 20-30 percen belül az újszülöttet az anya mellé, illetve emlőre helyezik. A korai szoptatás elősegíti a tej termelődését, az anyai gondoskodó érzés kibontakozását és a jó szopási készség kialakulását. Napjainkban a rooming-in elhelyezés lehetővé teszi az újszülött igényeihez való alkalmazkodást nappal és éjjel is.
Az első szopások mennyisége nem mérhető, csupán néhány csepp előtejre (kolosztrum) tehető, de a tej mennyisége folyamatosan nő. Az első szopások indítják meg a valódi tejképződést. Az anyának nem kell aggódnia a „kevés” tej miatt. A kezdeti (a testsúly 8-10%-át meg nem haladó) súlyesés nem kóros és csak 10-14 napos korra kell visszanyernie a csecsemőnek a születési súlyt. Tejpótlásra, folyadékpótlásra nincs szükség, sőt inkább hátrányos, mert a cumisüvegből könnyen ömlő tejért nem kell megdolgozni, s a csecsemő hamar elfelejti a szopási technikát.
Patológiás újszülött ellátása
Megszületést követően a babák a szülészeti osztályon található, úgynevezett „egészséges újszülött” részlegre kerülnek. Egészséges újszülöttek a szakmai protokollnak megfelelően a harmadik ill. negyedik életnapon kerülhetnek hazaadásra. Amennyiben a szokásostól eltérő állapotot tapasztalunk, speciális vizsgálatok állnak rendelkezésre betegségek felderítésére.
A Békéscsabai Réthy Pál Kórház Gyermekosztálya jelenleg 67 ágyon, az alábbi részlegeken történik a betegek ellátása:
- Perinatalis intenzív részleg (PIC), ágyszám: 12
- Újszülött részleg (helye: Szülészeti tömb III.)
- Újszülött intenzív (NIC) részleg (helye: Gyermekosztály I.)
- Patológiás újszülött részleg (helye: Gyermekosztály I.)
Beosztását tekintve az egység II-es típusú Neonatalis Intenzív Centrum, ami tartós gépi lélegeztetést nem igénylő, betöltött 32. terhességi hét felett született koraszülöttek és beteg újszülöttek ellátására jogosult. A részleg a Gyermekosztály épületén belül külön szárnyban található. Egy időben 14 beteg elhelyezésére van lehetőség, amihez mind a tárgyi, mind a személyi feltételek adottak. Az ellátáshoz szükség esetén szakmai segítséget adhatnak az osztályhoz tartozó társszakmák (szemészet, fejlődésneurológiai, kardiológia, pulmonológia, endokrinológia, orthopédia, fül-orr-gégészet, gyermeksebészet, gastroenterológia, radiológia) is.
Az osztályos ügyeletet 2 orvos látja el - ezek közül 1 fő mindig szakorvos. Az ügyeletesnek jelen kell lennie a szülészeti osztályon császármetszésnél, koraszülésnél és egyéb váratlan szülészeti eseménynél. Az újszülöttmentés nélkülözhetetlen alapját képezi, szoros együttműködésben, szervezésben a gyermekgyógyász neonatológusokkal, intenzív szakasszisztensekkel, Országos Mentőszolgálattal.
A két osztály között az Országos Mentőszolgálattal együttműködve napközben, ill. ügyeleti időben súlyos esetben a neonatológusok, egyéb esetekben a gyermekosztályon dolgozó ügyeletes orvosok biztosítják intenzív osztályos nővéri kísérővel a magas szintű újszülött-szállítást. Speciális szállító inkubátorral mozgó intenzív osztályt biztosítunk beteg újszülöttjeiknek.
A modern szülőség kihívásai. Beszélgetés Steigervald Krisztián generációkutatóval.
Babamentő inkubátor és anyaszállás
Osztályunkon közel két évtizede babamentő inkubátor működik a nem kívánt terhességekből született újszülöttek megmentésére. Az inkubátor a Semmelweis utcai főbejárat mellett, egyéb épületrészektől elkülönülten, de védett helyen található.
A Gyermekosztályra került újszülött édesanyja az épületben található anyaszálláson pihenhet, erősödhet. Három óránként az etetések idején gondozhatja, táplálhatja kisbabáját. A többi családtag látogatását a behurcolt fertőzések elkerülése érdekében tett intézkedések betartása mellett igyekszünk rugalmasan biztosítani. A szülőknek korlátlan látogatási lehetőséget engedünk.
Részlegünkön a szülők gyermeküket napi rendszerességgel, a délelőtti szoros osztályos munkarend miatt leginkább a délutáni etetési időpontokban látogathatják. A koraszülöttek védelme érdekében a rokonok, barátok kórtermi látogatására nem tudunk lehetőséget biztosítani. A várható hazaadás előtt 1-2 héttel az édesanyák beköltözését javasoljuk (baba-mama szoba), részben az összeszokás, részben az újszülöttel kapcsolatos ellátási feladatok betanítása végett.
Szűrővizsgálatok és utógondozás
Az újszülöttek kórházi ápolása alatt különböző szűrővizsgálatok történnek egyrészt a veleszületett anyagcsere-betegségek, másrészt a nem észlelhető, de azonnali kezelést igénylő eltérések felderítésére. Az anyagcsere-betegségek vizsgálatához pár csepp vért cseppentenek a szűrőpapírra, majd ezt elküldik a vizsgálatot végző központba. A központ csak akkor küld értesítést, ha valamilyen eltérést találtak.
Az első napokban megtörténik a csípőficam felismerésére irányuló vizsgálat, továbbá az ideggyógyászati és hallásvizsgálat. A kórházban töltött idő alatt az újszülött BCG-oltást kap, mely a TBC ellen nyújt védettséget. A BCG oltást a bal felkarba kapják, melynek hegét a csecsemő 3, majd 6 hónapos korában olvassuk le. Ha 6 hónapos életkorban sem látjuk a BCG heget, a csecsemő valószínűleg nem védett a TBC-vel szemben, ezért a gyermekorvos újra beoltja.
Ha nem lépett fel komplikáció sem az anyánál, sem a babánál, akkor spontán szülést követően a 3-4. napon, császármetszés után a 4-5. napon kerül sor a hazabocsátásra. Hazaérést követően értesíteni kell a védőnőt, akinek 48 órán belül - hétvégén vagy ünnepnap esetén 72 órán belül - meg kell látogatni a családot. Ha minden rendben zajlik, legközelebb 6 hetesen kell visszavinni a babát az újszülött utógondozóba. Ekkor kerül sor a felülvizsgálatra, melynek során súlyt és hosszt mérnek, kikérdezik az édesanyát az újszülött viselkedéséről, táplálásáról.
Csípőszűrés a 6-10. hét között történik. Erre beutalót kell vinni a gyermek háziorvosától. A csípőszűrés során tapintásos és ultrahangos vizsgálat is történik.
Gyógyult betegeink utógondozása a Gyermekosztály alagsorában történik. A társszakmák (fejlődésneurológia: dr. Halics Éva főorvos, gyermekszemészet: dr. Virágos Kis Katalin adjunktus, gyermekradiológia: dr. Köteles Rózsa főorvos) mind fekvő, mind járóbeteg ellátásunkban, utógondozásunkban aktívan vesznek részt. Hosszútávú továbbkövetésben gyermekpszichológus (Takács Tímea) illetve konduktorok, gyógytornászok segítenek bennünket.
Betegségek, melyek befolyásolhatják a terhességet és az újszülött egészségét
Antifoszfolipid szindróma (APS)
Az APS, azaz antifoszfolipid szindróma egy véralvadási zavar, ami gyakran áll a meddőség és a vetélések hátterében. Főként 40 éves korú nők érintettek. A betegséggel megnövekedett véralvadási hajlam jár, aminek következménye a fokozott trombusképződés. A trombózis előfordulhat végtagokban, tüdőben (tüdőembólia), szívben (infarktus) de akár agyi érelzáródást is okozhat. Sokszor nőknél már csak akkor derül ki a probléma, mikor megtörténik a magzati elhalás. Az antifoszfolipid antitest jelenléte meddőséget is okozhat, és előfordulhat, hogy még asszisztált reprodukciós eljárásokkal sem jön létre sikeres terhesség.
A kezeletlen véralvadási gond közel 90%-os magzati veszteséggel járhat, de ha időben felismerjük a bajt, a kockázat csökkenthető. Megfelelő, orvosi ellenőrzés mellett alkalmazott véralvadásgátló kezeléssel, amelyet már a terhesség tervezésekor el kell kezdeni, majd a várandósság és a gyermekágy időszaka alatt is folytatni szükséges, az APS-ben szenvedő nők is nagy eséllyel kihordhatják a terhességet.
Policisztás ovárium szindróma (PCOS)
A PCOS policisztás ovárium szindróma nőknél igen gyakori hormonális rendellenesség, amely gyakori okozója lehet a meddőségnek. Első sorban felborult hormonháztartás jellemzi, ami a rendszertelen, vagy elmaradó ovulációhoz és menstruációhoz vezet, így nehezítve a teherbeesést. Nehezítő tényezője a babavállalásnak, de nem kizáró tényező, hiszen nem lehetetlen a teherbeesés PCOS esetén.
A jó hír, hogy gyógyszer nélkül is, megfelelő életmódkezeléssel, ugyanakkor szükség esetén gyógyszeres terápiával és rendszeres orvosi ellenőrzéssel azonban a kockázatok jelentősen csökkenthetők, és a PCOS-sel élő nők többsége is sikeresen kihordhatja terhességét. Az egyik legfontosabb kulcs az életmódváltás. A kiegyensúlyozott, alacsony glikémiás indexű étrend, a rendszeres közepes intenzitású testmozgás, heti két alkalom könnyedebb izomerősítés javítja az inzulinérzékenységet és segíthet a hormonális egyensúly visszaállításában. A testsúlycsökkentés is jelentős befolyással van a betegség alakulására, hiszen már 5-10%-os testsúlycsökkentés is javíthatja az ovulációt és így a teherbeesés esélyét. Emellett gyakran szükséges orvosi kezelés is, hiszen IR esetén az inzulinérzékenyítő gyógyszerek javasoltak, ciklus felborulás esetén hormonális terápia jöhet szóba, valamint ovulációindukció jöhet szóba. Emellett kiemelten fontos a rendszeres nőgyógyászati és endokrinológiai ellenőrzés, hogy az esetleges eltéréseket időben felismerjék és kezeljék.
Cukorbetegség terhesség alatt
Igen, cukorbetegen is lehet gyermeket vállalni, de kizárólag megfelelő gondozás mellett. Ha megfelelően kezelt a betegség, és fokozottan figyelünk mind az anya és mind a magzat egészségére, akkor a terhesség biztonságosan kivitelezhető. A cukorbetegségnek két típusa ismert, amikor veleszületett, 1-es típusról beszélünk, és amikor szerzett, 2-es típust említjük. Illetve, amikor terhesség alatt alakul ki, az úgynevezett terhességi cukorbetegség.
A terhesség alatt diéta, rendszeres vércukor-ellenőrzés, szükség esetén inzulinkezelés, valamint gyakori orvosi kontroll segít a megfelelő egyensúly fenntartásában. Terhességi cukorbetegség esetén sokszor elegendő az étrendi és életmódbeli változtatás, de bizonyos esetekben itt is szükség lehet gyógyszeres kezelésre, ezért fontos a rendszeres orvosi konzultáció. Megfelelő gondozással a legtöbb cukorbeteg kismama egészséges gyermeket hozhat világra, ugyanakkor a szülést követően is fontos az utánkövetés, mivel a későbbi 2-es típusú cukorbetegség kialakulásának kockázata emelkedett maradhat.
Magas vérnyomás terhesség alatt
A magas vérnyomással együtt fennálló terhesség fokozott kockázatú állapotnak számít, amely különös odafigyelést igényel a már meglévő (krónikus) hipertónia esetén, illetve a várandósság alatt kialakuló terhességi magas vérnyomás esetén is. A nem megfelelően kezelt vérnyomás növeli a szövődmények esélyét, ilyen például a preeclampsia, azaz terhességi toxémia, a méhlepény keringési zavara, a magzati növekedési elmaradás, a koraszülés, valamint súlyos esetben a méhlepény idő előtti leválása. Az anya szempontjából is kockázatot jelenthet, mivel nő a szív- és érrendszeri terhelés, illetve a szervi szövődmények kialakulásának esélye.
A felismerés a rendszeres vérnyomásméréssel történik. Emellett laborvizsgálat is fontos, amiben fontos a fehérjeürítés ellenőrzése, ami a preeclampsia egyik figyelmeztető jele lehet. A kezelés célja az anya vérnyomásának biztonságos szinten tartása és a magzat megfelelő fejlődésének biztosítása. Enyhébb esetekben életmódbeli változtatások is sokat segíthetnek, de gyakran szükség van kifejezetten terhesség alatt is adható vérnyomáscsökkentő gyógyszerre. A kismamát ilyenkor szorosabb ellenőrzés alatt tartják, gyakoribb vizsgálatokkal (ultrahang, CTG), hogy időben felismerjék az esetleges szövődményeket.
Autoimmun betegségek terhesség alatt
Autoimmun betegség mellett is teljesen lehetséges a sikeres teherbeesés, bár ezek az autoimmun kórképpel járó állapotok fokozott odafigyelést és előzetes tervezést igényelnek. Autoimmun kórképekben, ilyenek például a pajzsmirigybetegségek, lupus vagy más szisztémás betegségek, az immunrendszer működése eltér a normálistól, ami hatással lehet a teherbeesésre és a várandósság lefolyására is.
Normál esetben a terhesség egy különleges immunológiai állapot, amelyben az anya szervezete, immunrendszere „elfogadja” a babát, annak ellenére, hogy az genetikailag részben teljesen idegen az immunrendszernek. Ez egy finoman szabályozott folyamat, amelyben az immunrendszer nem kikapcsol, hanem áthangolódik, és alkalmazkodik a várandósság sajátos igényeihez. Autoimmun betegségek esetén nem arról van szó, hogy a szervezet egyszerűen „kilöki” a magzatot, hanem inkább arról, hogy az immunrendszer működése felborulhat, és nem megfelelően szabályozott válaszokat adhat, a rendszer megzavarodik. Ennek következtében fokozott gyulladásos állapot alakulhat ki, bizonyos autoantitestek érinthetik a méhlepényt vagy annak keringését, illetve romolhat a lepény vérellátása, ami a magzat fejlődésére is negatív hatással lehet. Ez nem klasszikus kilökődési reakció, mint például szervátültetésnél, hanem egy „félrehangolt” immunválasz, amely közvetve növelheti a vetélés, a beágyazódási zavar vagy más terhességi szövődmények kockázatát.
Kiemelten fontos, hogy a terhesség lehetőség szerint nyugalmi (remissziós) állapotban következzen be, amikor a betegség jól kontrollált. A várandósság alatt rendszeres nőgyógyászati és szakorvosi (pl. immunológiai, endokrinológiai) ellenőrzés szükséges, mivel a betegség aktivitása változhat, és a kezelés beállítását is módosítani szükséges. Nem minden korábban alkalmazott gyógyszert szabad szedni terhesség alatt, ezért a terápiát előzetesen felül kell vizsgálni kezelőorvossal. A kezelés célja az anyai betegség egyensúlyban tartása úgy, hogy közben a magzat fejlődése is zavartalan legyen.
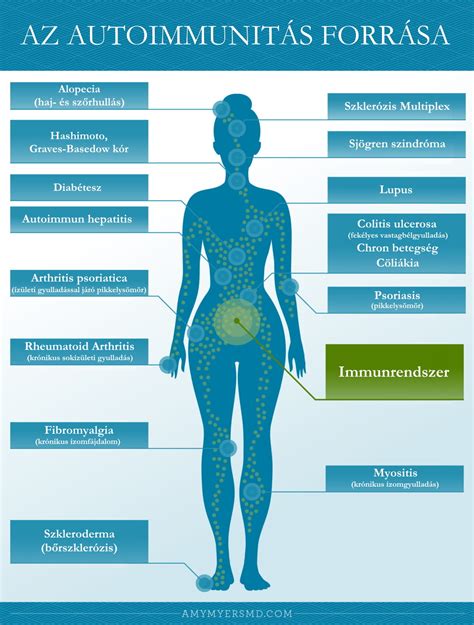
Szívbetegségek és magas pulzus
Már a fogantatás előtt, illetve a teljes várandósság alatt szoros kardiológiai és nőgyógyászati gondozás szükséges. A babavárás során az anya keringési rendszere nagy átalakulásokon megy keresztül. Nő a vértérfogat, a szívfrekvencia és a szív terhelése, ami egészséges nőkben is természetes, szívbetegség esetén azonban tüneteket provokálhat vagy ronthatja az állapotot, bizonyos esetekben, de nem mindnél. Népbetegségnek számító gyakori probléma lehet a magas pulzus, vagyis tachycardia, amelyet sok esetben már meglévő szívbetegség, ritmuszavar vagy a terhesség fiziológiás változásai is fokozhatnak.
Ennek kezelésében bizonyos esetekben béta-blokkolók alkalmazása szükséges, amelyek lassítják a szívfrekvenciát és csökkentik a szív terhelését. Ezek közül több készítmény orvosi konzultációt követően biztonságosan alkalmazható babavárás alatt, azonban a dózis beállítása és a magzati növekedés ellenőrzése kiemelten fontos, mivel egyes béta-blokkolók befolyásolhatják a magzati szívfrekvenciát és ritkán a növekedést is. A szívbeteg kismamák esetében a gyógyszeres kezelés mindig egyénre szabott. Bizonyos szerek folytathatók, másokat viszont a terhesség előtt le kell cserélni, mivel nem mindegyik biztonságos a magzatra. A kezelés célja a stabil keringési állapot fenntartása, a szövődmények megelőzése és a szív túlterhelésének elkerülése.
Asztma terhesség alatt
Az asztma önmagában nem jelenti azt, hogy ne lehetne biztonságos terhességed, de fontos, hogy a betegség jól kontrollált legyen a várandósság alatt, mert a kezeletlen vagy rosszul kezelt asztma már kockázatot jelenthet a babára nézve is. Ha az asztma nincs megfelelően beállítva, és gyakran alakul ki légszomj vagy oxigénhiány, az a babánál oxigénhiányként jelentkezik, ami növelheti a magzati növekedési elmaradását, a koraszülés kockázatát, az alacsony születési súlyt, illetve súlyos esetben a terhességi szövődmények kockázatát.
A szteroid tartalmú inhalátorok (inhalációs kortikoszteroidok) a terhesség alatt is általában biztonságosnak számítanak, és alapvető szerepük van az asztma fenntartó kezelésében. Ezek a gyógyszerek helyileg, a tüdőben hatnak, és nagyon kis mennyiség jut belőlük a véráramba, ezért a magzatra gyakorolt hatásuk nagyon minimális. A legtöbb esetben az orvosok kifejezetten azt javasolják, hogy a terhesség alatt ne hagyják abba a rendszeres inhalációs kezelést, mert a kezeletlen asztma sokkal nagyobb kockázatot jelent, mint maga a gyógyszer. Az asztma kezelése terhesség alatt általában ugyanazokon az alapelveken nyugszik, mint azon kívül, nem szükséges egyéb plusz beavatkozás. Rendszeres inhalációs terápia, szükség esetén hörgőtágítók használata, és szoros orvosi kontroll javasolt, de ez általában is javasolt, nem csak a terhességnél.

A szülői szerep és a megfigyelés fontossága
Sok dologra nem lehet előre felkészülni, és a szülők többször érzik magukat tehetetlennek. Próbálják ilyenkor nyugodtan végiggondolni a történteket, és alaposan megfigyelni a gyermeküket. Ez biztosan segítséget nyújt a megoldásban. Nagyon fontos, hogy el tudjuk mondani, mi is változott meg a gyereknél, aminek alapján betegség gyanúja merül fel. Ez nyilván több esetben könnyen leírható, például láz, étvágytalanság, köhögés, hányás, bőrelváltozások stb. esetén. Máskor azonban csak körvonalazható néhány jellemző felsorolásával, például nyugtalanná, nehezen kezelhetővé vagy bágyadttá vált a gyerek. A szülő gyakran nagyon nehéz helyzetben van… Aggódik a gyerekéért, akkor is, ha egészséges, de ha beteg, sokkal inkább.
Tanulmányozzák át alaposan az újszülött zárójelentését, és ha kérdésük merül fel, beszéljék meg a gyermekorvossal még a kórházból való távozás előtt. A születés körüli időszak jellemzőinek pontos ismerete kifejezetten javasolt a szülők számára, így például az újszülött Apgar-értéke is. A hazaérkezést követően lehetőleg a figyelmüket fordítsák az újszülöttjükre és magukra. Minden bizonnyal a környezet várja az információkat a kisbabáról, de az üzenetek, posztolások és telefonok - higgyék el! - ráérnek később is. Csodálatos perceket és órákat lehet tölteni az újszülöttel úgy, hogy csak nézzük őt, és lessük minden mozdulatát.
Az újszülöttek a nap nagy részét átalusszák, és csak az etetések idejére ébrednek fel. Az etetések számát és időtartamát figyeljék meg, és azt is, hogy közben hogyan viselkedik az újszülöttjük. Milyen a légzése, a bőrszíne, megizzad-e közben? Megnyugszik-e a kisbabájuk a szoptatások után, vagy síróssá válik? Tud-e büfizni, vagy bukik, esetleg hány? Ha igen, naponta hányszor? Milyenek az alvási időszakok? Mennyi ideig tartanak? Nyugtalan-e a baba alvás közben? Az ébrenléti időszakban hogyan viselkedik? Nyugodtan nézelődik, vagy inkább sírós, ha igen, megnyugtatható-e? Milyen gyakran pisis a pelenkája, hányszor van széklete, és az milyen színű és állagú? Könnyen ürít-e székletet, vagy inkább nehezen. Milyen ütemű a súlygyarapodása? Az újszülöttek hőmérsékletét láz gyanúja esetén mindig mérjék meg, és jegyezzék fel.
Az első hónapokat követően a kisbaba és a szülők „egymásra találnak”. A csecsemő szociálisan aktívvá, figyelmessé válik, mosolyogni kezd. Kialakul a kölcsönösség a csecsemő és a gondozó személy között. A kisbabák kinyilvánítják, ha problémájuk van, csak mindezeket a saját közlési formájukkal. Az ébrenléti-alvási ciklus, a táplálással és játéktevékenységgel kapcsolatos viselkedési formák a csecsemőkori magatartás fontos mutatói. Mikor elfogadó és mikor elutasító inkább a csecsemő, és erre a szülők miként reagálnak? A csecsemők megváltozott viselkedése betegség előjele is lehet. Mindenképpen figyelni kell rá. A kóros tünetek sokszor fokozatosan alakulnak ki.
Magyarországon kiemelkedő színvonalon működik a gyermekszakorvosi alapellátás és a védőnői hálózat. A csecsemők rendszeres gondozásban részesülnek. Javaslom, hogy a mindennapokban felmerülő kérdéseiket írják össze - amennyiben ezek nem igényelnek sürgős választ -, és nyugodt körülmények között beszéljék meg a szakemberekkel. Mondják el kétségeiket, nehézségeiket. Egészen biztos, hogy több esetben néhány tanács már megoldja a felmerülő problémát. Kifejezetten szerencsés dolog az, hogyha ugyanaz az orvos és védőnő foglalkozik rendszeresen gyermekükkel több éven keresztül.

tags: #patologias #ujszulott #mit #jelent