A lombikprogram egy hatékony meddőségi kezelés. Manapság egyre több pár szorul IVF -azaz lombik- kezelésre, hogy végre ők is szülővé válhassanak. Azonban az eljáráshoz használt nagy hormonmennyiség alkalmazása megannyi veszélyt rejt- ilyen például a terápia hatására megnövekedett trombózis-rizikó. Ennek okáról, valamint a vérrögök megelőzéséről prof. Blaskó Györgyöt, a Trombózis-és Hematológiai Központ véralvadási specialistáját kérdeztük. A hormonális változásokra testünk reagál, így nem meglepő, ha a bevitt hormonok veszélyeket is rejtenek. És hogy mikor is van nagyobb hormonális változás az ember életében? Pubertás korban, terhesség során, változókorban, valamint akkor, amikor kívülről jutattunk be hormonokat (pl. hormonpótló kezelés, fogamzásgátló tabletta, vagy éppen a lombik program során). A hormonális változásokra testünk reagál, így nem meglepő, ha a bevitt hormonok veszélyeket is rejtenek.
Nem mondunk újat azzal, hogy a lombik program során a nő nagy mennyiségű hormonlöketet kap. Első körben, a ciklus beállítása, időzítése miatt sokan fogamzásgátlót szednek, majd utána nagydózisú ösztrogén pótlásban részesül a nő, hogy több, megtermékenyítésre alkalmas petesejt termelődjön. A petesejtek leszívása előtt HCG injekcióra van szükség, majd végül a beágyazódás elősegítése érdekében progeszteronpótlást kap a leendő anyuka.
Mivel minden hormonterápia komoly hatást gyakorol a véralvadás folyamatára, így nem csoda, igencsak ki vannak téve a trombózis rizikójának az IVF során a nők- mondja prof. Blaskó György, a Trombózis-és Hematológiai Központ véralvadási specialistája. A rizikó fokozódásának pontos háttere mostanában kezd ismert lenni, de igen bonyolult folyamatok állnak a háttérben.
A trombózis kockázata és a megelőzés
Minden 5. pár meddőségi problémákkal küzd. A meddőségben rengeteg tabutéma van, nem beszélünk róla nyíltan, és az iskolákban sem esik róla szó a biológiaórákon. Nem tudhatjuk, hogy egy pár hol tart, még csak tervezik a babát, vagy már sok kudarcos hónap, akár vetélés is mögöttük van. Vannak nők, akiknél vagy nem jön létre terhesség, vagy bár sikerül a fogantatás, ám az rendszerint vetélésekkel végződik. Ekkor a pár vagy feladja a próbálkozást, mert nem szeretne elszenvedni még egy csalódást, vagy reprodukciós központba megy.
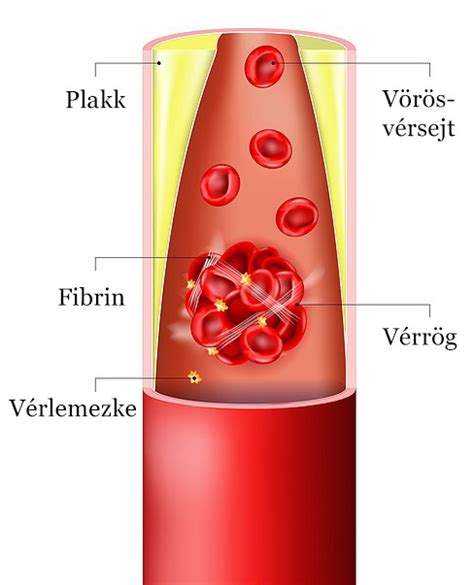
Egészséges szervezetnél a véralvadás és a vérzékenység kényes egyensúlyban van, és amennyiben a mérleg nyelve átbillen valamelyik oldal irányába, úgy fokozott vérrögképződés, illetve vérzékeny állapot alakul ki. Ez utóbbinak gyakori szövődménye a mélyvénás trombózis és az ebből adódó tüdőembólia.
A várandósság során a szervezet olyan változásokon megy keresztül, melynek során - az alvadási faktorok aktivitásának növekedése, és az alvadást megakadályozó fehérjék csökkenése miatt- a véralvadás fokozódása jön létre fiziológiásan. Ennek célja, hogy szüléskor a kismama el ne vérezzen. Ám ez magában hordozza azt a veszélyt, hogy a terhesség alatt és a gyermekágy idején, veszélyes vérrögök alakulhatnak ki az arra hajlamosaknál- magyarázza Dr. Szilágyi Imre nőgyógyász. A szakértő hozzátette, hogy a fokozott vérrögképződési hajlam a mélyvénás trombózison kívül szerepet játszik a sorozatos vetélésben, koraszülésben is.
Sajnos hazánkban sem a meddőségi kivizsgálás alkalmával, sem a lombik program megkezdése előtt nem általános protokoll a véralvadási zavar, vagyis a fokozott trombóziskészség (trombofília) vizsgálata. Éppen ezért sokaknál nem is oldódik meg a vetélések, sikertelen próbálkozások problémája, még mesterséges megtermékenyítés útján sem, hiszen vérrögök ilyen esetben is keletkezhetnek.
Már az IVF kezelés előtt érdemes trombofília szűrésen és rizikóbecslésen részt venni, egyrészt azért, mert gyakran fokozott trombózishajlam okozza a meddőséget, másrészt azért, mert ekkor az orvos véralvadásgátlót (pontosabban LMWH-t) ír fel az érintettnek. Amennyiben már korábban petesejt-leszívás és lefagyasztás történt, akkor horminstimulációra nincs szükség és csak a beágyazódás elősegítésére való gyógyszereket kapja a beteg. Antikoaguláns terápiát akkor javasol a szakember, ha hiányában nagy lenne a trombózis kialakulásának esélye (pl. trombofília esetén).
Bőséges folyadékfogyasztás (ez ráadásul csökkenti az ún. "vérbesűrűsödést" is) javasolt.
A hormonok hatása a bőrre
A nemi hormonok és a termelődésüket szabályozó egyéb molekulák normál körülmények között is hatással vannak bőrünkre. Feladatuk a belső egyensúly fenntartása, a sejtek közötti kommunikáció biztosítása. Ez a hormon befolyásolja a hámsejtek életciklusát, a pigmentációt, a faggyúmirigy működést és a kollagén termelődést, azaz igen nagy hatással bír a bőr állapotára.
Bizonyára ismerős a jelenség: ha közeledik a menzesz, bőrünk kevésbé egyenletes, több a pattanás - ez a progeszteron hormon magasabb szintének „köszönhető”. A pattanások, a rosaceas tünetek, a bőr pigmentációjában megfigyelt eltérések mind összefüggést mutatnak hormonális változásokkal.
“Ha valakinél a babaprojekt elakad és emiatt hormonkezelésben részesül, a lehetséges mellékhatások között a bőrön megfigyelhető elváltozásokat is meg kell említeni - véli Dr. Szilágyi Imre. - “Amikor gyógyszerrel befolyásolják a hormonrendszert, testünk hormonális egyensúlya felborul. Erre mindenki reagál - ki érzékenyebben, ki kevésbé. Ilyen esetben ugyanis megváltozik a bőr minősége, mely az eltérő kollagéntermeléssel magyarázható.
A mesterséges megtermékenyítés procedúrája során több hormonális változás is bekövetkezik a szervezetben, mivel ezekben az esetekben gyógyszeresen stimulálják a peteérést. Általánosságban elmondható, hogy hormonkezelés alatt a napozás nem javasolt, magas faktorú fényvédőkrémmel kell védeni a bőrt, még a mindennapos UV ártalmaktól is.
Legjobb bőrgyógyászhoz fordulni, különösen akkor, ha új gyógyszert kaptunk a tünet kialakulása előtt. Ha arra gondolunk, hogy a panaszok összefüggésben lehetnek gyógyszerekkel, mielőtt felkeressük az orvost gondoljuk végig: napra pontosan mikor kezdtük el a szedést, és mikor jelentkeztek a tünetek. Ha több gyógyszer is beállításra került, mindegyikről tudni kell, pontosan mióta szedjük. A napégés tünetei sokszor csak a napozás után órákkal mutatkoznak. Tulajdonképpen ilyen esetben enyhébb-súlyosabb bőrgyulladás alakul ki. Ha a kipirosodás és a fájdalom nem súlyos, elegendő a bőr hidratálása, hűsítése krémekkel. Számos speciálisan erre a célra kifejlesztett készítmény kapható. Ha a fájdalom nagyon erős ún. nem-szteroid gyulladáscsökkentő-fájdalomcsillapító gyógyszerrel lehet csillapítani.

A lombikprogram protokolljai és a hormonok szerepe
A „hosszú protokoll” körülbelül 4 hetet vesz igénybe. A menstruációs ciklus 20. napjától legalább 10 napon keresztül alkalmazott injekció kúrával célunk a petefészkek nyugalomba helyezése. Ennek kialakulását vérvétel utáni hormon meghatározással ellenőrizzük. A petefészkek kontrollált, személyre szabott stimulációja csak ezt követően kezdődik. A betegek naponta 2 alkalommal hormoninjekciót adnak maguknak bőrük alá. A kétnaponta végzett vérvétel és ultrahang vizsgálat segít a kezelőorvosnak a legmegfelelőbb, egyénre szabott injekció adagok beálltásában. Amint a tüszők elérik a megfelelő méretet, és az ösztrogén szint is ezt igazolja, tüszőrepesztő injekciót kap a beteg, mely után 36 órával történik majd a petesejtek nyerése.
IVF kezelés „hosszú” protokoll szerinti petefészek stimulációval [Prof. J. 2020. május 29.]
IVF kezelés „rövid (antagonista)” protokoll szerinti petefészek stimulációval [Prof. J. 2020. május 29.]
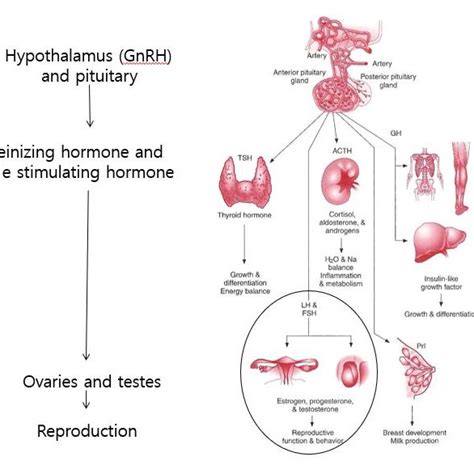
A GnRH (gonadotrop releasing hormon) a hipotalamusz által termelt hormon, amely az agyalapi mirigy hormontermelését szabályozza. A menstruációs ciklust nagymértékben befolyásolja: legfőbb szerepe a tüszőserkentő hormon (FSH) és a luteinizáló hormon (LH) felszabadítása. Az LH az ovulációért felelős, míg az FSH az ösztrogéntermelődést, a tüszőérést serkenti. Az FSH egy az úgynevezett trophormonok közül, amelyek serkentik az ivarszervek (petefészek és herék) működését. Amennyiben a perifériás hormonok elérnek az ivarszervekben egy bizonyos szintet, az már a GnRH termelődését is befolyásolja majd. Ezeknek a hormonoknak a kölcsönös egymásra hatása biztosítja szervezetünk hormonális egyensúlyát. Így tudják a tüszőhormonok (FSH) a méhnyálkahártyát megvastagító ösztrogéneket megfelelő mennyiségben termelni, stimulálni a sárgatesthormon (LH) termelését. Ám ha ebben a törékeny harmóniájú rendszerben bármilyen kicsi zavar is keletkezik, számos problémához vezethet. Ha az agyalapi mirigy például túl sok prolaktin hormont termel, akkor az gyakran a fogamzóképesség problémáját is okozhatja. Ez járhat emellett tartósan tejcsorgással és vérzéskimaradással is. Ám számos más panaszunk is lehet, ha hormonzavarban szenvedünk: többek között PCOS-t, endometriózist, vagy meddőséget is tapasztalhatunk.
Igen gyakran, az endometriózis (a szervezetben a méhen kívül is, több helyen előforduló méhszövet) megműtése után, az esetlegesen megmaradt endometriózis-szigetek kikúrálása céljából alkalmazzák ezt a terápiát. Ezeket a szigeteket ugyanis az ösztrogén táplálja, ezért a GnRH segíthet benne, hogy elhaljanak. Egy átlagos kúra 3-6 hónapon át tart, 28 naponta kell egy kis injekció tartalmát a bőr alá juttatni. Nem szükségszerűen orvosnak kell beadni a fecskendőt: akár magunknak is beadhatjuk szükség esetén.
A mióma egy ösztrogéntől függő, jóindulatú daganat: az ösztrogénhormon termelődése táplálja. Azonban a GnRH kezelés során átmenetileg előidézett, mesterséges menopauza révén elpusztulnak a rendellenes szövetdarabkák. A tesztoszteron hormon a prosztata fejlődésében, így a prosztatarák kialakulásában is kulcsszerepet játszik. A GnRH kezelés a tesztoszteronszintet szabályozza, így hatásos lehet a rosszindulatú prosztatadaganat terápiájában. Az idő előtti serdülőkor általában a hipotalamikus központok aktiválódása miatt következik be. A ritkábban tapasztalható okok között említhető a mellékvese fokozott androgénhormon-termelése, illetve valamilyen agyi gyulladás, tumor. Gyakran azonban a valódi ok rejtve marad. A probléma leghatékonyabb kezelési módja közel 20 éve a gonadotropin releasing analóg terápia. A segítségével a korai pubertás miatti, alacsony testmagasság növelhető.
A GnRH kezelést gyakran használják a lombikprogram (IVF) részeként is. Célja az ovuláció szabályozása és a petefészkek stimulációja. A GnRH-antagonistákkal végzett, stimulációs protokollt pedig éppen ellenkezőleg, a PCOS-ben érintett hölgyeknek érdemes igénybe venni. Ez a módszer rövidebb időt vesz igénybe, mint a hosszú protokoll. Az IVF- eljárásban használt módszernek három alaptípusa ismert: a hosszú és a kétféle rövid protokoll. Az alkalmazási módszerek közül az agonista rövid protokollnál a ciklus első felében kapjuk meg a gyógyszereket, azért, hogy az LH hormon és az FSH termelésünk lecsökkenjen. A 2-3. naptól kezdve adják be nekünk a petefészek stimuláló hormonokat, injekciók formájában, miközben a tüszőérési folyamatokat labor-és ultrahangvizsgálatokkal ellenőrzik. A petesejtek leszívása a tüszőrepesztő injekció beadása után történik, 36 órával. A másik, a rövid antagonista protokoll úgy serkenti a tüszőérést, hogy a ciklus 2. napjától kezdve minden nap follikulus stimuláló hormonokat kapunk. Ez is injekciók formájában történik, csakúgy, mint az agonista protokoll. Azért pedig, hogy megelőzhetővé váljon a nem kívánt LH-csúcs, a ciklus 6. napjától már GnRH-készítményt is kapunk naponta. Mindeközben a folyamat szoros orvosi ellenőrzés alatt áll: a hormonszinteket vérvétellel, a tüszők méretét pedig ultrahang-vizsgálatokkal figyelik. Végül pedig, nem feledkezhetünk meg a GnRH hosszú agonista protokolljáról sem. Ilyenkor a ciklus 21. napjától kell alkalmazni naponta a GnRH agonista injekciókat. Ezek akadályozzák meg a saját petefészekre ható hormonok kiáramlását, amellyel eredményesebbé válik a petesejt stimuláció.
Mint minden hormonkezelésnek, a GnRH-nak is lehetnek kellemetlen kísérőjelenségei. A gyakori mellékhatások között szerepel az éjszakai izzadás, az erős hőhullámok, a hangulati ingadozások, az álmatlanság és a hüvelyszárazság. A GnRH kezelés tehát kétségtelenül az egyik leghasznosabb dolog, amit a sikeres fogantatásért megtehet. A korábban már említett sikerrátából is látszik, milyen mértékben növeli a lombikbébi program eredményességét, a mellékhatások ellenére is.
A sikertelen lombikprogram okai és a kezelés utáni teendők
Senki sem szeret belegondolni, de sajnos a lombikbébi-kezelések egy része nem végződik sikerrel. Egy sikertelen kezelés lesújtó tud lenni, hiszen sok fizikai és lelki energiát, időt és akár pénzt is belefektettél az egész procedúrába. Ilyen esetben az a legfontosabb, hogy te és párod megfelelően feldolgozzátok a történteket, majd - amikor úgy érzitek, itt az ideje - elkezdjetek készülni a következő kezelésre. Ezelőtt azonban érdemes, sőt muszáj konzultálnod az orvosoddal, kérdéseket feltenned és tájékozódnod. Mi okozhatta a sikertelen kezelést? Milyen vizsgálatokra lehet még szükség? Te tudsz-e valamit tenni annak érdekében, hogy a következő kezelés sikerüljön?
Ebben a cikkben alapvető információkkal szolgálunk arról, hogy milyen lehetséges okai lehetnek a sikertelen lombikkezelésnek, milyen vizsgálatok segíthetnek felderíteni az okokat, és szót ejtünk a sikertelen próbálkozás utáni teendőkről is.
Mekkora az esélye annak, hogy a lombikbébi-kezelés sikerül?
Egy 2020-ban megjelent tanulmány szerint Magyarországon lombikbébi kezelések esetében a terhességek aránya petesejt-leszívásonként 31,4%. ICSI (intracitoplazmatikus spermium injekció) kezelések esetében 32,3%. Sajnos az élveszülések arányáról nincs hivatalos adat.
Fontos azonban tisztában lenni azzal, hogy a lombikbébi kezelési eljárás sikerességét sokféle tényező befolyásolja, így egyénenként igen eltérőek tudnak lenni az esélyek. A nő életkora az egyik döntő tényező: 35 éves kor alatt van a legnagyobb esély arra, hogy sikerrel jár a beavatkozás (akár 40-50%). A petesejtek száma és minősége azonban a kor előrehaladtával csökken, így 40 év felett kb. 10%, 42 év felett pedig már 5% alatti a sikerességi mutató. Emellett sajnos a terhesség alatti komplikációk előfordulása is emelkedik az évek számával.
Természetesen az életkor nem az egyetlen tényező, ami számít. A vizsgálatok során diagnosztizált eltérések, betegségek kezelése is elengedhetetlenül fontos a sikerhez. Emellett az életmód, a fizikai és lelki állapot is hatással van az eredményre.
A lombikkezelés első három alkalma során nagyjából egyforma esély van a terhesség létrejöttére, a sikerességi ráta csak ezután kezd csökkenni. A párok 75-80%-a az első három kezelés valamelyike után lesz terhes - de ne feledd, összesen 5 alkalom költségeit állja az állam.
Milyen okai lehetnek a sikertelen lombikbébi-kezelésnek?
Látszólag minden lépés probléma nélkül végbemegy, a spermiumok és a petesejtek találkozásából létrejönnek az embriók, majd az egészségesen osztódó embriók a méhbe beültetésre kerülnek, ám végül mégsem jön létre a terhesség.
Hasonlóan más biológiai folyamatokhoz, a terhesség létrejötte is egy rendkívül komplex folyamat. Ezért gyakran nem is lehet egyszerűen és egyértelműen beazonosítani a kezelés sikertelenségének az okát. Ismert azonban néhány konkrét tényező, amelynek szerepe lehet benne:
- Rendellenes petesejtek: Az emberi petesejt szerkezete nagyon összetett, emiatt igen sérülékeny és a különböző sérülések működésképtelenné tudják tenni. A petesejtekben található egy úgynevezett osztódási orsó, amely részt vesz a kromoszómapárok rendezésében, hogy a párok a petesejt fejlődése során megfelelően osztódjanak. Ha az osztódási orsó károsodik, az a kromoszómák rendellenes eloszlásához és így rendellenes, életképtelen embriókhoz vezethet. Emellett a petesejteket a petefészekben keletkező szabad gyökök és egyéb anyagcsere termékek is károsítják. Az életkor előrehaladtával egyre növekszik a rendellenes, nem megfelelő minőségű petesejtek aránya: 35 év alatt 25-30%, 37-38 évesen kb. 50%, 40 év felett pedig már 70% feletti.
- Rendellenes spermiumok: A rendellenes spermiumok ritkábban játszanak szerepet a lombikkezelés sikertelenségében, de ennek ellenére fontos „mellékszereplői” a folyamatnak. A megtermékenyítésnek feltétele, hogy kellő számú, alakú, mozgású, kötődési képességű, illetve kromoszomálisan és genetikailag egészséges spermium legyen. Egy rendellenes spermiumnak sokkal kisebb az esélye arra, hogy a petesejtet megtermékenyítse, ugyanakkor ez nem is teljesen lehetetlen. A lombikbébi-kezelés egyik válfaja az ICSI (intracitoplazmatikus spermium injektálás), amit kifejezetten akkor alkalmaznak, amikor rosszak a spermiumok paraméterei. A módszer lényege egyetlen spermium kiválasztása, amit közvetlenül az érett petesejtbe juttatnak. Az ICSI sikerességi mutatója hasonló a hagyományos lombikbébi-kezeléséhez.
- Gyenge minőségű embrió: A lombikbébi-kezelés során laboratóriumi körülmények között a méhből leszívott petesejteket összekeverik a férfi spermiumaival, és a kettő találkozásából létrejönnek az embriók. A méhbe visszaültetendő embriókat egy embriológus választja ki, aki többféle kritériumot is figyelembe vesz. Sajnos még a legnagyobb igyekezet ellenére is előfordul, hogy egy embriót egészségesnek ítélnek a laborban, ám olyan észrevehetetlen hibája van, ami miatt végül nem tud beágyazódni.
- Gyenge petefészek-válasz: A lombikbébi-kezelés során folliculus (magyarul tüsző) stimuláló hormont tartalmazó injekciókat kell beadnod magadnak minden nap. Ennek az a célja, hogy növelje a petesejtek termelését. Egyes nőknél azonban a petefészek válasza nem megfelelő és nem termelődik több leszívható petesejt. Ez különösen idősebb, kimerülőben lévő petefészek-tartalékkal rendelkező nőknél fordul elő. A gyenge petefészek-válasz sem jelenti a kezelés végét. A petefészek-tartalék kiértékelését követően megállapítható az optimális hormondózis, amivel stimulálható a petefészek és elegendő petesejt termelődhet.
- Beágyazódási problémák: Előfordul, hogy az embriók nem ágyazódnak be a méhbe. Ennek a hátterében állhat méhpolip, a progeszteronszint korai megemelkedése, a nem elég vastag méhnyálkahártya, vagy éppen a méh fertőzése is. Fontos tudnod, hogy nem a te hibád, ha nem ágyazódik be egy embrió - az esetek többségében ez ellen senki, az orvosok se tehetnek semmit. Átfogó kivizsgálással felderíthetőek a beágyazódás elmaradásának lehetséges okai.
- Egészségtelen életmód: Akárcsak a természetes úton történő próbálkozás, úgy a lombikbébi-kezelés esetén is segítheti a helyes életmód a sikeres teherbeesést. A dohányzás és az alkoholfogyasztás elhagyása bizonyítottan pozitív hatással van a termékenységre és a lombik eljárás kimenetelére is. Az egészséges testsúly, rendszeres testmozgás és a tápanyagokban gazdag, kiegyensúlyozott táplálkozás szintén sokat segít.
A morbid elhízás, vagy a jelentős alultápláltságról könnyű megmondani, hogy egészségtelen testalkattal állunk szemben. Mindannyian tudjuk, hogy a túlsúly érelmeszesedést, magas vérnyomást és cukorbetegséget okoz. A kevés alvást sokszor majdnem pozitív szokásnak tekintjük. "Hogyan ne hízzunk el karácsonykor?"- olvasható egyre több helyen. Nem cél a fehér cukor teljes kizárása, azonban a mindennapos édesség fogyasztás sem ajánlott. A rendszeres mozgás és a fizikai aktivitás rendkívül fontos a policisztás ovárium szindróma kezelésében. Nőknél a dohányzás 60%-kal csökkenti a természetes úton való teherbeesés esélyeit, a lombikprogram sikerességét pedig 50%-kal rontja.
Milyen vizsgálatok segíthetnek megállapítani a sikertelen kezelés okát?
- Méhüreg vizsgálata: A méhüreg vizsgálata még a legelső lombikbébi-kezelés előtt elvégzendő, hiszen kimutatja a teherbeesési esélyt befolyásoló polipokat, miómákat és hegszövetet. Egyszerű és fájdalommentes módszere a sóoldat-infúziós szonográfia (SIS), amikor is fiziológiás sóoldatot fecskendeznek a méhüregbe és ezt követően végeznek hüvelyi ultrahang-vizsgálatot. Ha találnak valamilyen rendellenességet, akkor méhtükrözést is végeznek.
- Spermium DNS fragmentációs vizsgálat: A spermiumok örökítő anyagának (DNS) integritásáról ad információt. Ha a DNS fragmentáció (töredezettség) magas, az alacsonyabb megtermékenyülési és beágyazódási rátával és magasabb vetélési rátával járhat. A normális spermium paraméterekkel rendelkező férfiaknál is lehet magas a DNS fragmentáció értéke.
- Méhnyálkahártya vizsgálatok: A méhnyálkahártyának kritikus szerepe van a beágyazódásban. Háromféle teszt is létezik, ami információt ad a méhnyálkahártya állapotáról és arról, hogy szükség van-e személyre szabott kezelésre. Az ERA nevű teszt a méhnyálkahártya befogadóképességét, az EMMA a méhnyálkahártya mikrobiális összetételét, az ALICE pedig a meddőséget okozó, fertőző krónikus méhnyálkahártya-gyulladást vizsgálja.
- Kariotipizálás: A kariotipizálás során a férfi és a nő kromoszómáit is megvizsgálják. Vért vesznek, hogy megtalálják azokat a kromoszóma problémákat, amelyek a lombikkezelés sikertelenségét okozhatják. A hiányzó/többlet kromoszómák vagy például a petesejteket, spermiumokat érintő DNS problémák beágyazódási zavarhoz, vetéléshez vezethetnek. Ha a kariotipizálás problémát mutat ki, akkor preimplantációs genetikai vizsgálattal kiválaszthatók az egészséges embriók és csak ezeket ültetik vissza, így jelentősen növelve a lombikkezelés sikerét és csökkentve a komplikációk esélyét.
- Immunológiai vizsgálat: Bizonyos esetekben előfordul, hogy az immunrendszer a saját szervezetet támadja meg és ez okoz meddőséget, ismétlődő vetéléseket és sikertelen lombikbébi-kezeléseket. Alloimmunitásnak nevezzük azt, amikor az anya immunrendszere elutasítja az apa sejtjeit és emiatt elpusztítja az embriót. Az esetleges immunológiai okok felderítésére vérvizsgálatot végeznek.
Hogyan birkózz meg a sikertelen kezeléssel?
Mindenekelőtt nagyon fontos, hogy akár első, akár harmadik-negyedik kezelésedről van szó, mindig légy pozitív, de ne legyenek irreális elvárásaid magaddal és a kezeléssel szemben sem. Igyekezz a lehető legalaposabban körbejárni a témát (ebben segít ez a cikksorozatunk is), bátran tedd fel kérdéseidet a kezelőorvosodnak, érdeklődj a hozzád hasonló korú és állapotú nők sikerrátájáról, menj el minden szükséges vizsgálatra és persze figyelj az életmódodra is.
Tudatosítsd magadban az érzéseidet, reményeidet és félelmeidet - és oszd meg ezeket másokkal is, ha szükséges, akár egy tanácsadóval, terapeutával. Ne csak testileg, lelkileg is készítsd fel magad a kezelésre. Minél felkészültebb és tájékozottabb vagy, annál könnyebben fogsz tudni megbirkózni majd a kezelés kimenetelével. Beszélj meg minden fontos döntést a pároddal és a kezelés előtt, alatt és után is oszd meg vele minden érzésedet.
Egy sikertelen lombikkezelés után rengeteg érzés kavaroghat benned: csalódottság, düh, fájdalom, félelem és reménytelenség érzése. Csak az tud erről igazán, őszintén beszélni, aki már átélte. A gyász folyamata mindenkinél egyéni színezetet ölt: időtartama, intenzitása, feldolgozása is eltérő. Ez egy teljesen normális folyamat és minden, amit érzel, része ennek a folyamatnak.
Ha nem sikerül a kezelés, semmiképpen ne keress bűnbakot, ne hibáztasd magad, párodat vagy akár a klinikát, hiszen a szakemberek mindent a legjobb tudásuk szerint tesznek. Adj időt magadnak, mielőtt döntenél a következő lépésről, de ne zárkózz be, kommunikálj pároddal, szeretteiddel, orvosoddal, vagy akár terapeutával, pszichológussal. Ne tartsd benn az érzéseidet, engedd ki őket és sírj vagy ordíts, ha akarsz. Számíts erős, elsöprő érzelmekre: sokkra, haragra, szomorúságra és elkeseredettségre.
Próbálj meg pihenni és ne kezdj el a következő lépésekre gondolni, amíg nem érzed úgy, hogy kellően feldolgoztad a történteket. Lehet, hogy jobb, ha először nem osztod meg a hírt mindenkivel. Ne félj azonban segítséget kérni, szakemberhez fordulni. Sokat segíthet, ha beszélsz olyanokkal, akik már átestek ezen.
Lazíts a „gyeplőn” és ha ez segít, csinálj olyasmit, ami a kezelés miatt tiltólistás volt, például igyál egy pohár bort, találkozz a barátaiddal, menj el egy gyorsétterembe, egyél édességet vagy éppen a kedvenc egészségtelen nasidat, ételedet.
Segíthet a feldolgozásban az, ha a sikertelen kezelés okát megismered, de tudd, hogy gyakran ez nem kideríthető és számos tényező szerepet játszhat benne. Próbálj a jövőre pozitívan tekinteni, légy büszke arra, hogy kezedbe vetted a termékenységedet és megoldást keresel a problémára. Emlékeztesd magad arra, hogy az esetek többségében egynél több kezelésre van szükség a sikerhez.
Mi következik a sikertelen lombikbébi-kezelés után?
Nagyon sok, sőt a legtöbb párnak második, harmadik próbálkozásra sikerül a lombikbébi-kezelés. A siker azonban számos tényezőtől függ, például életkor, petesejt minőség és mennyiség, sperma minőség, lombik protokoll, meddőség oka, és így tovább.
Sikertelen kezelés után a kezelőorvosod feladata, hogy próbáljon választ találni a sikertelenség okára, ismét kiértékelje a te és párod vizsgálati eredményeit, esetleg további vizsgálatokat rendeljen el, majd szükség szerint döntsön a további teendőkről. Ez lehet egy adott betegség műtéti vagy gyógyszeres kezelése, életmódbeli változtatások előírása, akár étrend-kiegészítők használata.
Az esetek túlnyomó többségében a sikertelen kezelést nem a méh rossz állapota okozza, hanem a petesejtek, illetve embriók nem megfelelő minősége, a beágyazódás elmaradása.
A lombikbébi eljárás esetén két stimulációs ciklus között minimum 3 hónapnak (90 napnak) kell eltelnie. Ha újabb próbálkozás mellett döntesz, mindenképpen érdeklődj az orvosodnál a következő lombikbébi-kezelés esélyeiről, esetleges kockázatairól és arról is, hogy te mit tehetsz még a siker érdekében.
A lombikprogram lépései | A Vágyott Gyermekekért | 8. rész
