A fogantatás természetes úton történő elmaradása számos okra vezethető vissza. Sok esetben a termékenység helyreállítása nem igényel összetett eljárásokat. Tájékoztatással, helyes életmóddal, diétával, a megfelelő testsúly elérésével, rendszeres mozgással, szükség esetén hormonkezeléssel és kisebb műtétekkel is eredményt lehet elérni. Számos modern technika és műtéti eljárás áll rendelkezésre nők és férfiak számára egyaránt, amelyek gyakran mindössze egynapos klinikai jelenlétet igényelnek, többek között például a has- és méhtükrözés esetén.
Amennyiben a teherbeesés nem sikerül, előfordulhat, hogy szabályozni, stimulálni kell az ovulációt, ami kiszámíthatóbbá, tervezhetőbbé teszi a peteérést.
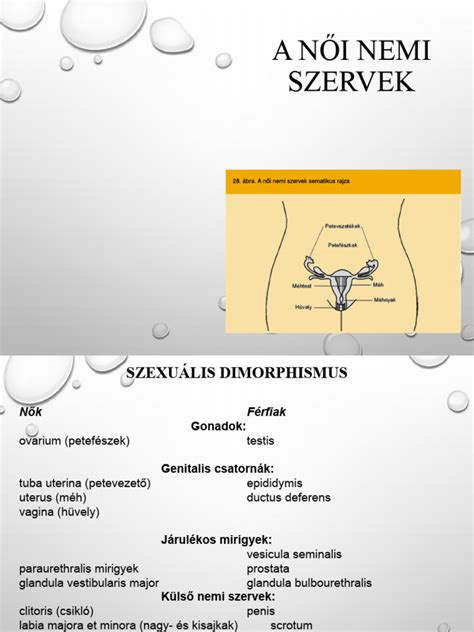
A tüsző fejlődése és szerepe
A tüsző - vagy follikulus - a petefészek önálló szerkezeti egysége, amely egy éretlen petesejtet és a körülötte lévő támogató sejteket tartalmaz. Feladata, hogy a petesejt érését hormonális és sejtszintű folyamatokon keresztül előkészítse, majd ovulációkor lehetővé tegye annak felszabadulását. Egy nő még magzati korban, körülbelül a 20. hét körül, 6-7 millió tüszővel rendelkezik. Születéskor ez a szám már csak körülbelül 1 millió, pubertáskorra pedig 300-400 ezer marad. A női élet során mindössze 400-500 tüsző érik meg ténylegesen annyira, hogy petesejtet bocsásson ki. Fontos megérteni: nem minden tüsző tartalmaz petesejtet, és nem minden petesejt tud megtermékenyülni. Előfordulhat, hogy egy tüsző teljesen üresnek bizonyul (empty follicle syndrome), vagy éretlen, még fejlődési stádiumban lévő petesejtet rejt.
A tüsző fejlődését befolyásoló tényezők
A petesejt egészségét és a termékenységet nagyban befolyásolja, hogy a tüszőn belüli sejtek hogyan kommunikálnak egymással, különösen a petesejt és a körülötte lévő sejtek közötti anyagcsere- és jelátviteli kapcsolatok. Ez az egész folyamat önszabályozó, érzékeny az életmódra, stresszre, táplálkozásra, sőt az alvásra is. Az érett, megtermékenyíthető petesejtek aránya számos tényezőtől függ: a választott stimulációs protokolltól, a gyógyszerdózisoktól, a trigger időzítésétől, valamint a páciens életkorától és petefészek-tartalékától. Az éretlen petesejtek arányát növelheti, ha a tüszők nem kapnak elegendő időt a végső érésre, vagy ha a stimulációs paraméterek nem optimálisak. A készlet folyamatosan fogy, és nincs olyan módszer vagy étrend-kiegészítő, amely képes lenne ezt megállítani. Téves az a gondolat, hogy fogamzásgátló tabletta szedése alatt - mivel gátolt az ovuláció - megáll a tüszőállomány csökkenése. A tüszők természetes módon akkor is elsorvadnak. A tabletta tehát nem tartja meg a tartalékot, a tüszők száma tovább csökken a szedés ideje alatt is.
Női reproduktív ciklus | Ovuláció
Az ovuláció folyamata
A női természetes ciklus folyamán a menstruáció alatt az endogén FSH szint megemelkedik, és ha eléri vagy meghaladja a küszöbértéket, akkor a follikulusok egy-egy kis csoportja fejlődésnek indul. A ciklus 5-6. napjától az endogén FSH szint csökkeni kezd, és így a tüszők atretizálnak (a domináns tüsző kivételével - amely tovább fejlődik és a ciklus közepén megreped - ovuláció történik). Az ovuláció a menstruációs ciklus közepén, a 14-16. nap körül esedékes. Ilyenkor történik meg a peteérés, és egy nagyjából három napos időablak áll rendelkezésre a teherbeesésre. A peteérés során a petefészek domináns tüszőjéből felszabadul egy petesejt.
Ultrahang vizsgálat a tüszők nyomon követésére (follikulometria)
A petesejt túl kicsi ahhoz, hogy ultrahanggal látható legyen, átmérője mindössze 0,1-0,2 mm. A tüszők viszont jól nyomon követhetők, különösen az antrális és a domináns tüszők. A tüszőméret változását követő sorozatos ultrahang vizsgálatot hívjuk follikulometriának.
A tüsző méretei különböző fejlődési szakaszokban:
- Primordiális tüszők: <0,03 mm
- Primer tüszők: 0,05-0,1 mm
- Szekunder tüszők: 0,2-0,4 mm
- Antrális tüszők: 2-10 mm (már ultrahanggal láthatók)
- Domináns tüsző: 16-25 mm (az ovuláció előtt)
A lombikprogram (IVF) során a 2 mm feletti tüszők láthatók és befolyásolják a stimuláció eredményét. Az antrális tüszők száma (AFC) és az AMH-szint jelzi, hány petesejtre számíthatunk.
Asszisztált reprodukciós eljárások
Az intrauterin inszemináció és a lombik bébi kezelés során különböző stimulációs kezelések alkalmazhatóak. A kezelési séma kiválasztásánál figyelembe kell venni az aktuális hormonszinteket, a ciklus hosszát, a kezelt életkorát, illetve a korábbi kezelések eredményeit.
Intrauterin inszemináció (IUI)
Az inszemináció hatásfoka stimuláció nélkül lényegesen kisebb, mint a gyógyszeres kezelés után végzett beavatkozásé. Általában a ciklus elején (3-7. nap között) adott clomifen-citrát (Clostilbegyt 2x50 mg) és a 3. naptól adott FSH (hMG) készítmény (5-10 x 75 NE) segítségével történik a tüszők érlelése. Az eljárás során a szakemberek a petefészkeket stimulálják a kezelésben használatos gyógyszerekkel, injekciókkal. Ezek a gyógyszerek szabályozzák a tüszőérést, a tüszőrepedést, a teljes női ciklus pontosan követhető, így az otthoni szexuális együttlét pontosan a peteérés időpontjához időzíthető. Ez a módszer tehát úgy segíti a teherbe esést, hogy az ahhoz szükséges folyamatokat összehangolja, a petesejt és a spermium találkozását megkönnyíti. Inszemináció során a tüszőrepedést az előző módszerhez hasonlóan gyógyszerekkel időzítik, de a spermiumok nem szexuális együttlét útján jutnak el a petesejthez. Az inszemináció napján a pár férfi tagja spermamintát ad, amit feldolgozás után, pontosan időzített módon a kezelőorvos juttat be a méhbe egy puha katéter segítségével.
In vitro fertilizáció (IVF - lombikbébi kezelés)
Az IVF a leggyakrabban alkalmazott asszisztált reprodukciós eljárás, melynek legfőbb jellemzője, hogy a termékenyülés és az embriófejlődés nem a természetes környezetben, hanem „in vitro” módon, mesterséges környezetben, az embriológiai laboratóriumban történik. Mivel menstruációs ciklusonként általában csak egy petesejt érik meg, ezért a lombikkezelés során hormonális kezeléssel stimulálják a petefészkeket, hogy ily módon akár 10-15 petesejtet is nyerjenek. Alapvetően ugyanazon természetes hormonokat használják injekció formájában, amelyek a szervezetben egyébként is irányítják a petefészek működését. Az injekciókat minden beteg más és más dózisban, személyre szabottan kapja.
IVF protokollok és stimuláció
Amennyiben a ciklus 2-3. napjától kívülről viszünk be FSH tartalmú készítményt és így átlépjük az FSH küszöböt, akkor több tüsző indul fejlődésnek. Az IVF céljából végzett petefészek stimuláció lényege, hogy naponta relatív nagyobb dózisú gonadotropin adásával, multifollikuláris fejlődésre törekszünk, hogy több tüsző, több petesejt, több embrió álljon rendelkezésre a fertilizációnál. Úgynevezett kontrollált ovárium hiperstimulációt végzünk, kockáztatva az ovárialis hiperstimulációs szindrómát. Ezért szigorúan ellenőrzött transvaginális ultrahang vizsgálat mellett végezhető kizárólag.
A petefészek-stimuláció kezdete előtt kezelőorvosunk meghatározza kezelésünk módját és ütemtervét. A stimuláció tabletta, injekció vagy kombinált formátumban egyaránt kivitelezhető. Attól is függ, melyiket alkalmazzák, hogy hány évesek vagyunk, milyenek a hormonvizsgálati eredményeink, és mekkora testsúllyal rendelkezünk. Az ultrahangos ellenőrzés - mivel erős hormonokkal történik a kezelés - elengedhetetlen. Minden stimulációs protokollnál az első ellenőrzés a stimulációs injekciók kezdetét követő 7.-8. napon esedékes, majd az eredménytől függ, hogy mikor kell a következőt elvégezni.
Hosszú protokoll
A „hosszú protokoll” körülbelül 4 hetet vesz igénybe. A menstruációs ciklus 20. napjától legalább 10 napon keresztül alkalmazott injekció kúrával célunk a petefészkek nyugalomba helyezése. Ennek kialakulását vérvétel utáni hormon meghatározással ellenőrizzük. A petefészkek kontrollált, személyre szabott stimulációja csak ezt követően kezdődik. A betegek naponta 2 alkalommal hormoninjekciót adnak maguknak bőrük alá. A kétnaponta végzett vérvétel és ultrahang vizsgálat segít a kezelőorvosnak a legmegfelelőbb, egyénre szabott injekció adagok beállításában. Amint a tüszők elérik a megfelelő méretet, és az ösztrogén szint is ezt igazolja, tüszőrepesztő injekciót kap a beteg, mely után 36 órával történik majd a petesejtek nyerése.
Rövid (antagonista) protokoll
A „rövid (antagonista) protokoll” esetében előkezelés nélkül, a menstruáció 2-3. napján megkezdődik a stimuláció, egy ultrahang ellenőrzés után. Az injekciós kezelés pedig csak az első, ideális méretű tüszők után folytatódik, nehogy idő előtt megrepedjenek. Ebben az esetben a szupressziós (gátló) kezelést GnRh antagonista (pl. Cetrotide) adásával végezzük, abban az esetben, ha a tüszők mérete már a 13-14 mm-t eléri. A lombik bébi kezelések során elvégzett stimulációk sajátsága, hogy a peteérést serkentő gyógyszerek adását kiegészítjük egy a saját hormonokat gátló kezeléssel. Ez azzal az előnnyel jár, hogy e gyógyszerek megakadályozzák az idő előtti LH csúcsot, az idő előtti tüszőrepedést.
Petesejt-leszívás és megtermékenyítés
A petesejtek leszívása egy hüvelybe helyezett ultrahang és egy úgynevezett punkciós tű segítségével történik, műtéti körülmények között, általában rövid altatásban vagy helyi érzéstelenítéssel. A petefészkekben található tüszőket sorban szúrják meg ultrahangos ellenőrzés mellett, a tüszőfolyadékot a petesejttel együtt leszívják, kémcsőben felfogják és az embriológiai laboratóriumba juttatják. A petesejt-leszívás összességében egy biztonságos eljárás, de kis számban előfordulhatnak szövődmények, amik jól kezelhetők. Ritkán előfordulhat, hogy a punkció tervezett időpontjára a tüszők megrepednek, azaz az ovuláció a petesejtek leszívása előtt bekövetkezik. A leszívott petesejt a tüszőfolyadékkal együtt az embriológiai laboratóriumba kerül. A biológus mikroszkóp alatt keresi meg a petesejteket, majd azokat azonnal egy speciális tápoldatba helyezi. Az összes petesejt megkeresését követően a petesejteket szövettenyésztő edénybe, majd az élettani körülményeket utánzó inkubátorba kerülnek. Ezt követően van szükség a spermiumokra. A mintaadást megelőzően 3-5 napos önmegtartóztatás szükséges.
Hagyományos IVF megtermékenyítés
Hagyományos megtermékenyítés esetén (IVF) meghatározott számú tisztított, mosott, feljavított minőségű spermiumot (100000/petesejt) cseppentenek a petesejtekre.
Intra-citoplazmatikus spermiuminjekció (ICSI)
Az IVF egy speciális módszere az Intra-citoplazmatikus spermiuminjekciós eljárás, azaz az ICSI. Ezt azokban az esetekben alkalmazzák leginkább, amikor a férfinál a spermiumok száma nagyon alacsony, és azok nem megfelelő minőségűek, nem mozgékonyak. Az ICSI során laboratóriumi körülmények között, speciális mikroszkóp alatt egyetlen spermiumot injekcióznak közvetlenül a petesejtbe. Az intracitoplazmatikus spermium injekció (ICSI) módszer esetén egy mikromanipulációs készülékkel a megtermékenyítést közvetlenül is el lehet végezni. Ez annyit jelent, hogy egy igen vékony, hajszál vastagságú kapillárisba egyetlen spermiumot szívnak fel, amit a petesejtbe juttatnak. Az embriológus és a kezelőorvos együtt dönti el az andrológiai vélemény alapján, melyik módszert választják a megtermékenyítésre.
Embriótenyésztés és embriótranszfer
Az embriótenyésztés során a megtermékenyült petesejt elkezdi osztódását, így az embrió a fejlődése során folyamatosan egyre több sejtből áll. Optimális esetben az első nap 2, a második nap 4, a harmadik nap 8 sejtből. A 8 sejtes állapotot követően az embrió osztódó sejtjei egyre inkább összetapadnak, így jön létre a 4. napra az úgynevezett morula állapot, amikor az embrió sejtjei összeolvadnak, az egyedi sejteket már nem lehet megkülönböztetni. Ezután az embrió közepén egy folyadékkal telt üreg kezd kialakulni, amely egyre nő, így jön létre az 5. vagy 6. napra a blasztociszta. Az embriótenyésztés során az IVF centrum általában telefonon tájékoztatja a pácienseket az embrióik fejlődéséről. Az embrió fejlődése során a természetes szelekció egyre erősebben működik, ami azzal jár, hogy minél előrébb vagyunk az időben, annál inkább lecsökken a megfelelően fejlődő embriók száma. A kromoszóma-rendellenességekkel, egyéb problémákkal rendelkező embriók hajlamosabbak rendellenesen fejlődni vagy teljesen leállni a fejlődésben, tehát az 5. vagy 6. napig eljutott embriók között már jóval kevesebb a rendellenes embriók aránya, mint a folyamat elején a megtermékenyült petesejtek között. Ez az oka annak, hogy bár az 5. napos beültetés esetén általában jóval kevesebb embrió áll rendelkezésre, mint a 3. napon, a magasabb minőségű embriók miatt jobb a sikerességi arány.
Embriótranszfer
Az embriótranszfer leggyakrabban a petesejt-leszívást (0. nap) követő 3. vagy 5. napon történik. A beavatkozás során az embriókat műanyag katéter segítségével, a méhnyakon keresztül a méh üregébe helyezik. Ritkán előfordulhat, hogy a katéter felhelyezésekor menstruációs fájdalomhoz hasonló görcsölés jelentkezik. Korábban több embriót is beültettek egyszerre, annak érdekében, hogy a lombikkezelés eredményesebb legyen. A több embrió beültetése ikerterhességgel járhat, mely magasabb szülészeti kockázatokat hordoz magában. Ha több embrió keletkezik a kezelés folyamán, ezeket lefagyasztják egy következő beültetés idejére. A fagyasztás során az embriókat vékony, műanyagból készült, úgynevezett szalmára helyezik, majd rendkívül alacsony hőmérsékletre hűtik, ahol hosszú ideig tárolhatók, az életképességüket sokáig megőrzik. Az embrióbeültetést követően további hormonpótlás szükséges, a nőket olyan hormonokkal kezelik, amelyek a menstruációs ciklus második felében termelődnek. Terhességi tesztre, vérvételre általában a beültetéstől számított 14. napon kerül sor.
Petesejtfagyasztás
Intézetünkben van lehetőség petesejtfagyasztásra. A beavatkozás történhet orvosi indikáció alapján (pl. onkológiai kezelés előtt), illetve egyéni fertilitásmegőrzési, úgynevezett „szociális” célból is. Ez utóbbi esetben a páciens saját, fiatalabb életkorban levett és lefagyasztott petesejtjeit később, családtervezés céljából lehet felhasználni.
Komplikációk és lehetséges problémák
Peteérés rendellenességei
Az ovulációs rendellenességek a teherbeesési problémák legtöbb, azaz 75%-ában szerepet játszanak. Ilyenkor a megérni nem képes tüszők (legalább tíz) folyadékkal telt cisztává alakulnak, a luteinizáló hormon (LH) állandóan magas szintje miatt. Emiatt nem jön létre a tüszőrepedés, a menstruáció vagy elmarad, vagy rendszertelen, így a teherbeesés is nehezített. A petefészkek kimerülése, a menstruáció elmaradása normál esetben 45-50 éves kor körül következik be. Ám előfordulnak olyan esetek is, amikor már 35-40 éves korban, azaz idő előtt bekövetkezik a jelenség. Az elmaradó vagy rendszertelenné váló menstruáció mellett fellépnek a változókor változatos, kellemetlen tünetei (pl. libidócsökkenés, hőhullámok, hüvelyszárazság, fáradékonyság). Amennyiben a sárgatest progeszteronképzése nem elégséges idejű vagy mennyiségű, akkor beszélünk erről a problémáról. Ilyenkor a nem megfelelő tüszőérés miatt a menstruáció előtti napokban több mint két napig pecsételő vérzést tapasztalunk. Ez azért gond, mert kellő mennyiségű progeszteron nélkül az embrió nem fog tudni beágyazódni, így a terhesség sem jöhet létre. A fel nem fedezett inzulinrezisztencia, a kontrollálatlan, túl magas vércukorszint, cukorbetegség és pajzsmirigy alulműködés is okozhat problémát a peteérésnél.
Ovariális hiperstimulációs szindróma (OHSS)
Ha túl sok tüsző kezd el egyszerre megérni, létrejöhet a túlstimuláció. Ez az állapot a nagy hatáserősségű hormonkezeléskor következhet be, viszonylag ritkán. Akik gyógyszereket szednek a tüszőérés serkentésére, azoknál léphet fel az ovarian hyperstimulation syndrome, azaz a petefészek túlstimulációs szindróma. A hiperstimuláció egy igen ritka hozadéka a stimulációs eljárásnak: a nők kb. 3-5%-ánál jelenik meg. Amikor hiperstimuláció lép fel, akkor a petefészek jelentős mértékben megnagyobbodik a hormonok hatására. Ez azonban egy tünetegyüttes, melynek a túlságosan magas ösztrogénszint a másik, mérhető jele. E mellé társulnak a különböző hasi fájdalmak, és a testüregekben felhalmozódó folyadék. A folyadék azonban nemcsak a mellüregben vagy a hasüregben, hanem a szívburokban is feltorlódhat. A hCG-kezelést követően kb. a 3-5., néha 7. napon jelentkezhetnek ezek a tünetek, melyeket minden egyes további hCG-injekció fokozhat. Ha az orvos arra gyanakszik, hogy felléphet túlstimuláció, a Reprogenesis klinikán a petesejt stimulációt 36 órával a leszívás előtt Decapeptyl injekcióval zárják le - a hagyományos tüszőrepesztő injekció helyett, ezzel 0%-ra csökkentve a túlstimuláció lehetőségét.

OHSS súlyossági fokozatai:
- Enyhe: Az esetek többsége, kb. 20-30%-a. Ilyenkor néhány héten belül elmúlnak az alhasi kellemetlenségek (az émelygés, a feszülés vagy épp a puffadás), és helyreáll a normális közérzetünk.
- Középsúlyos: Az esetek kb. 1-5%-ban azonban ennél súlyosabb tünetekkel: kiszáradással, erősödő hasi tünetekkel, és a folyadék hasűri, néha mellkasi felgyülemlésével is számolnunk kell. A máj- és vesefunkciók romlása, valamint még vérrögképződés is felléphet ilyenkor. A gyógyulási idő ebből az állapotból kb. 2-4 hét, ám ha közben sikeres a teherbeesés, ez akár 10 hétig is elhúzódhat.
- Súlyos: A középsúlyos tünetek fokozódása, a nehézlégzés, valamint légzési elégtelenségek megléte már egyértelműen kórházi ápolást, folyamatos felügyeletet igényel. Ennek azonban szerencsére csak 1-2%-os az előfordulása. Ha elhanyagoljuk, sajnos néhány napon belül kórházi kezelést igénylő, súlyos esetté válhat a hiperstimulációs szindróma.
tags: #menstruacio #inszeminacio #utan #uh #tuszo