Az ikerterhesség manapság gyakoribb, mivel a családok gyakran választják a termékenységi kezeléseket. Ikerterhességről akkor beszélünk, ha az anya egyszerre két babát hordoz. Az ikerterhességek gyakorisága Magyarországon is emelkedett: jelenleg nagyjából minden 60. szülés ikerszülés, ami évente körülbelül 1500 ikerpár világrajövetelét jelenti. A 19. század végén pedig a Hellin-szabály alapján még átlagosan 85 szülésből 1 végződött ikerszüléssel. Átlagosan 1-3% az esélye annak, hogy egy terhesség ikerterhességgel záruljon, de ez a genetikai, életkori és életmódbeli tényezőktől is függ. Az ikerterhességek számának emelkedése főként a kétpetéjű ikrek gyakoribbá válásának köszönhető, amit részben a modern termékenységi kezelések és a változó demográfiai trendek - pl. Érdekesség, hogy a természetes ikerszülések aránya Afrikában a legmagasabb, Ázsiában pedig jóval alacsonyabb. Számos biológiai és környezeti tényező hatással van arra, hogy mekkora az esély egy ikerterhesség kialakulására. Ha a családban már voltak ikrek, különösen anyai ágon, az növeli az ikerterhesség esélyét. Ugyanis az iker nővérek körülbelül minden 60. terhessége ikrekkel végződik, míg az iker férfiak párjainál nagyjából minden 125. terhesség végződik ikrekkel. A 30 év feletti nőknek nagyobb az esélye több magzat fogantatására. A felnőtt nők hormonális változásai felkészítik szervezetüket arra, hogy havonta egynél több petesejt szabaduljanak fel. Kutatási adatok utalnak rá, hogy az átlagosnál magasabb testmagasságú, illetve magasabb testtömeg-indexű (BMI > 30) nőknél gyakoribb a kétpetéjű ikerterhesség. Érdekes módon megfigyelték, hogy közvetlenül a hormonális fogamzásgátló tabletta szedésének abbahagyása után is megugorhat a többes terhesség esélye. A mesterséges megtermékenyítés (pl. lombikbébi-program, IVF) és az ovulációt serkentő gyógyszerek növelik a többes terhesség valószínűségét. Statisztikák szerint a lombik programban részt vevő várandósságok mintegy 19%-a ikerterhesség - vagyis kb. minden ötödik IVF-terhesség ikrekkel jár. A hármas ikerterhesség is gyakoribb lombiknál, amelynek kb. Az ikerterhességek gyakoriságát tehát nemcsak az embrióbeültetések száma befolyásolja, hanem az alkalmazott hormonkezelések is. Nem. A tévhiedelemmel ellentétben a lombik program nem minden esetben végződik ikerterhességgel, hiszen az esetek többségében egyetlen magzat fejlődik. Egyes kutatások felvetették, hogy a magas folsavtartalmú vitaminok szedése a fogantatás környékén növelheti az ikerterhesség esélyét.
A megtermékenyített petesejt két részre szakadhat, és két különböző embrióként beültethető a méh falába. Ezeket egypetéjű ikreknek nevezzük. Két különböző spermium képes egyidejűleg két petesejtet megtermékenyíteni, ezeket testvérikreknek nevezik. Az egypetéjű ikrek azok, akik külsőleg majdnem teljesen ugyanolyanok, akiket nehéz megkülönböztetni egymástól. Az egypetéjű ikrek egyszerre lesznek betegek - alkati típusú betegségek esetén, mint például a rák, reuma, vesebaj. Olyan ez, mintha ugyanaz az ember lenne, csak két példányban. Számos példa van arra, hogy az ikrek ugyanazt élik meg, távol egymástól, vagy lesznek betegek, ok-okozati összefüggés nélkül.
A nyolcvanas években, az ultrahangos vizsgálatok fejlődésének is köszönhetően jöttek rá az orvosok, hogy az ikerterhesség sokkal gyakoribb, mint korábban hitték. Azonban az esetek zöménél csupán egy gyermek jön a világra, a másik, fejletlenebb magzat a terhesség korai szakaszában elhal, és szinte nyomtalanul felszívódik a méhben. Ezt az állapotot eltűnő iker-szindrómának nevezzük. A terhességi szövődményt egyre gyakrabban dokumentálják a nagyobb képességű ultrahang-technológiáknak köszönhetően. Valódi fantomiker-szindrómának az orvostudomány azt nevezi, amikor a terhesség nagyon korai szakaszában, a hólyagcsíra beágyazódásáig tűnik el az egyik iker, az embrió elvesztését a későbbi szakaszban méhen belüli elhalásnak hívják. A fantomiker jelenség pedig nem vetélés, mert a fantomikrek nyomtalanul felszívódnak, a terhességre és a fogamzóképességre nem ártalmasak. A témában készült egyik korábbi, átfogó kutatás megállapította, hogy a várandósság 8. hetében a terhességek csaknem 5 százaléka ikerterhesség, viszont az egyik iker az esetek 21-30 százalékában eltűnik. Egy másik kutatás adatai szerint a mesterséges megtermékenyítés esetén gyakoribb a fantomiker-jelenség, az így született gyermekek akár 10-15 százalékának is lehetett a terhesség legkorábbi szakaszában egy "ikertestvére". Sokszor azonban a jelenség még az orvosok előtt is rejtve marad, hogyha ugyanis az iker a terhesség korai szakaszában tűnik el, úgy előfordulhat, hogy még a méhlepényen sem találják meg a szülés után a nyomait. Előfordulhat továbbá az is, hogy a terhesség korai szakaszában a két embrió összeolvad, az erősebb pedig a növekedése során tulajdonképpen magába olvasztja a fejletlenebb génjeit. Ilyen esetben a magzat nem feltétlenül tűnik el, előfordulhat, hogy a ki nem fejlődött ikertestvér a testvéréhez hozzánőve jön a világra. Ha a két embrió teljesen összeolvad, úgy kiméraként születik meg a gyermek, vagyis egynél több DNS-készlettel bír. Az ilyen embereknek akár két különálló immunrendszere is kifejlődhet, amelyek állandóan idegennek ismerik fel egymást és folyamatos küzdelemben vannak. Mivel az eltűnő magzat szöveteit részben az anya szervezete is felszívja, a DNS-ének darabkái a későbbiekben is kimutathatóak a vérében, így orvosi értelemben ő is kimérának tekinthető.
Az ikerterhesség gyakoribb szülés előtti viziteket igényel, mint az egyszeri terhesség. A kalóriabevitelnek optimálisnak kell lennie minden baba és anya növekedéséhez és javulásához. A tanulmányok azt mutatják, hogy egy kismamának ideális esetben további 300 kalóriát kellene fogyasztania minden baba után. Ikerterhesség esetén elengedhetetlen, hogy hidratálja magát, és elegendő pihenést biztosítson a stressz és a kényelmetlenség kezeléséhez. Mindig válasszon olyan egészségügyi szolgáltatót, aki tapasztalt többszülésben, hogy megkönnyítse a folyamatot. A tanulmányok azt is mutatják, hogy a szülés utáni depresszió esélye magas az iker- vagy többgyermekes anyák körében. Létfontosságú, hogy megfelelően gondoskodjunk az anyáról és a gyerekekről. Minden terhesség odafigyelést és törődést igényel. A többes terhesség azonban további odafigyelést igényel. Megfelelő ellátással és orvosi ellátással könnyebbé válik a többgyermekes születés.
Az élveszületések körülbelül 1 százalékában fordulnak elő veleszületett szívfejlődési rendellenességek. Súlyosságukat, összetettségüket tekintve igen különbözőek lehetnek. Kialakulásuknak belső és külső okai egyaránt lehetnek. Az első csoportba az öröklődési tényezők tartoznak - néhány kromoszómarendellenesség, mint pl. a Down-kór gyakran jár együtt szívfejlődési rendellenességgel. A külső okok között a vírusfertőzéseket (pl. rubeola), magzati fejlődési rendellenességet okozó (teratogén) anyagokat (alkohol, citosztatikumok), oxigénhiányt (akár anyai dohányzás következtében) vagy az ionizáló sugárzást (pl. röntgen) kell említeni. Ezen behatásokra a fejlődő szív a terhesség 4-6. hete között a legérzékenyebb.
A szívfejlődési rendellenességek az újszülöttek 0,8%-nál előfordulnak, szűrésük igen fontos részét képezi a terhesség alatti ultrahangos szűrővizsgálatoknak. Fontos azonban megemlítenünk, hogy a szívfejlődési rendellenességek jelentős része még napjainkban is diagnosztizálatlan marad. A legújabb (2008. évi) Országos Nyilvántartás (VRONY) adatai alapján a szív és nagyér fejlődési rendellenességek csupán 3,9%-át diagnosztizálták magzati korban. A szív vizsgálata hozzátartozik a 18-20. héten elvégzendő genetikai ultrahang vizsgálathoz. A szívfejlődési rendellenességek az újszülöttek 0,8%-nál előfordulnak, szűrésük igen fontos részét képezi a terhesség alatti ultrahangos szűrővizsgálatoknak. Fontos azonban megemlítenünk, hogy a szívfejlődési rendellenességek jelentős része még napjainkban is diagnosztizálatlan marad. A legújabb (2008. évi) Országos Nyilvántartás (VRONY) adatai alapján a szív és nagyér fejlődési rendellenességek csupán 3,9%-át diagnosztizálták magzati korban. A szív vizsgálata hozzátartozik a 18-20. héten elvégzendő genetikai ultrahang vizsgálathoz.
A magzati szívultrahang vizsgálatot a várandósság 19-21. hete között végezzük, amikor a súlyos szívfejlődési rendellenességek gyakorlatilag kizárhatóak. Fontos hangsúlyozni, hogy vannak olyan kis fejlődési rendellenességek, amelyek csak a megszületés után felismerhetők. Az ultrahang gépek technikai fejlődésének és jelentős felbontóképesség javulásának köszönhetően, valamint ismereteink gyarapodása miatt is, ma már a 13-14. héten végzett magzati szívultrahang vizsgálaton is számos súlyos fejlődési rendellenesség felismerhető. Ez a tény nemzetközi kongresszuson, vezető magzati szívultrahang specialista által is elismerést nyert. Ez azonban nem jelenti azt, hogy a 13-14. héten elvégzett, szívfejlődési eltérést nem mutató szívultrahang vizsgálatot nem kell követnie egy, a 19-21. hét közötti ismételt vizsgálatnak a fent ismertetett, fokozott kockázattal bíró csoportnál. Mivel a hangsúly világszerte a magzati fejlődési rendellenességek minél korábbi felismerésére helyeződik, így egy, már a 13-14. Ezért azon kismamáknak, akiknél ajánlott a szívultrahang vizsgálat, azt már a terhesség korai időszakában, azaz a 13. hét - 13. A kombinált teszt Fetal Medicine Foundation (FMF) rendszerű kiterjesztett genetikai szűrővizsgálat, melyet a terhesség 11-13. hetében végzünk, ultrahangvizsgálat és vérvizsgálat kombinációjával.
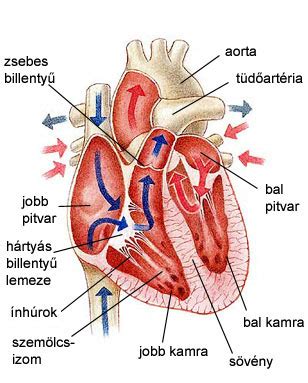
A shunt kialakulása Shunt = kóros összeköttetés (lyuk) a szív jobb és bal fele között. A szívfejlődési rendellenességeket leggyakrabban aszerint szokták csoportosítani, hogy kialakul-e valamilyen irányú shunt a rendellenes szívben, és ha igen, akkor merről merre áramlik vér. Születést követően ugyanis normális esetben - az első pár napot kivéve - a szív bal és jobb fele nem közlekedik egymással, hiszen egy izmos fal választja el őket. A keringés normális iránya újszülöttben és felnőtt emberben egyaránt a következő: a test különböző szerveiben ‘elhasználódott’ vér a nagy gyűjtőereken (vénákon) keresztül a jobb pitvarba áramlik, onnan átkerül a jobb kamrába, ahonnan a tüdőbe jut. Itt az elhasználódott vér ismét oxigénnel telítődik és a bal pitvarba, onnan pedig a bal kamrába kerül. A bal kamra préseli a vért a nagy verőereken (artériákon) keresztül vissza a test különböző részeibe. Ha viszont a szív két fele között fejlődési rendellenesség következtében fennmarad a kapcsolat, akkor a jobb üregekben lévő ‘elhasznált’ vér és bal üregekben lévő oxigénben gazdag friss vér keveredik egymással, ami különböző tünetekhez vezet. A vérkeveredés a nyomásviszonyoktól függően lehet jobbról balra, illetve balról jobbra irányuló.
Ha a shunt bal-jobb irányú, akkor nagyobb terhelés nehezedik a tüdőre, növekszik a tüdőn átáramló vér mennyisége, aminek legszembetűnőbb jele, hogy a beteg baba nehezen és gyorsan lélegzik. Ilyen irányú a shunt a kamrai vagy a pitvari sövények defektusa esetén, a nagyerek felcserélődésével járó állapotban, illetve a ductus arteriosus persistensnek nevezett fejlődési rendellenesség fennállásakor.
Ventrikuláris szepszis defektus (VSD): A VSD magyarra fordítva annyit jelent, hogy a kamrákat elválasztó szívsövényen (szeptum) folytonossági hiány marad, melyen keresztül a vér közlekedni képes a jobb és bal szívfél között. Ez a leggyakrabban előforduló szívfejlődési rendellenesség. A nagynyomású bal kamrából vér áramlik át a jobb kamrába, ami ennek következtében túlterhelődik. A fokozott terhelés következtében fala megvastagszik, a kamra megnagyobbodik, létrehozva azt az állapotot, amit orvosi nyelven jobb kamarai hipertrófiának neveznek. A bal kamra falában idővel hasonló átalakulás megy végbe. Vizsgálatkor kisméretű shunt esetén gyakorlatilag nincsenek tünetek, nagy nyílás esetén viszont hangos zörejt hall az orvos. Röntgenképen megnagyobbodott szív (elsősorban bal kamra) látható, illetve a tüdő vérbősége miatt annak erei is jobban kirajzolódnak. Ha a shunt mérete nagy és annak helyreállítására rövid időn belül nem kerül sor, akkor szövődményként az úgynevezett Eisenmenger-szindróma alakulhat ki. Ennek lényege, hogy egy idő után a nagyobb terhelés a tüdőerek károsodásához vezet. Az erek károsodása azzal jár, hogy rugalmasságuk csökken, ami miatt a jobb kamrának egyre nagyobb erővel kell préselni a vért a tüdő felé. Ennek eredménye a jobb kamra fokozatos nyomásnövekedése, mígnem a nyomás meghaladja a bal kamra nyomását, és az addig bal-jobb irányú shunt megfordul. Mivel ettől kezdve a bal szívfélben keveredik az elhasznált és az oxigenizált vér, a szervezetbe visszakerülő vér oxigéntartalma kisebb lesz. Az oxigén hiánya pedig a baba bőrének kékes elszíneződését (cyanozist), valamint lassú fejlődést okoz.
Atriális szepszis defektus (ASD): Defektus a pitvarok közötti szívsövényen is előfordulhat, ezt nevezzük atriális szepszis defektusnak (ASD). Attól függően, hogy a hiányosság hol található, három formája különböztethető meg. Egyik esetben a sövény tökéletlen fejlődése mellett a szívbillentyűk is érintettek. A tünetek a sövényen fennmaradó defektus méretétől függenek és kisméretű elváltozás esetén - mivel nem jelentős a bal-jobb irányú vérátáramlás - gyermekkorban sokszor nem is, csak a felnőtt kor kezdetén észlelhetőek. Nagyobb defektus esetén változó terhelhetőség, fizikai aktivitáskor jelentkező nehézlégzés léphet fel, illetve serdülőkorra a tüdőkeringés túlterheltsége miatt kialakul a pulmonalis hipertonia (a tüdőerekben uralkodó magas vérnyomás). A betegségre a típusos hallgatózási lelet mellett esetleg a kóros EKG hívja fel a figyelmet. Oldalirányú röntgenképen látszik a megnagyobbodott szív (elsősorban jobb kamra), ami a megnagyobbodott terhelés következménye. Orvosi beavatkozást nem mindig igényel ez az elváltozás, ugyanis a pitvari szeptumdefektusok közel fele a gyerek 5 éves koráig magától záródik. Ha azonban a nyílás közepes méretű vagy nagy, akkor még gyermekkorban javasolt a műtéti beavatkozás. Ha a pitvari sövényhiányra felnőttkorban derül fény, mindenképpen zárni kell a lyukat (ma ez már katéteres technikával is lehetséges), mert később nehezen kezelhető problémát (tüdőverőérben magas vérnyomás) okoz, illetve szívbelhártya-gyulladásra hajlamosít.
Ductus arteriosus persistens: Szintén bal-jobb irányú vérkeveredést okoz a ductus arteriosus persistens nevű állapot. Ennek lényege, hogy a ductus arteriosus (más néven Botallo-vezeték), ami egy a magzati életben még fontos funkciót ellátó ér (mely a tüdőverőeret és az aortát köti össze) a születést követően is nyitva marad. Normális esetben néhány nappal a születést követően funkcionálisan záródnia kellene, mert megszűnik az a két inger, ami a magzati életben nyitva tartja: az alacsony oxigénnyomás és egy a méhlepény által termelt prosztaglandin nevű anyag jelenléte. Nyitva maradása esetén a szeptumdefektusoknál leírtakhoz hasonlóan kóros nyomásviszonyok alakulnak ki a szív jobb és bal üregeiben, ami kezdetben csak a kamrák falának megvastagodását és a szív megnagyobbodását okozzák, később viszont a tüdőben uralkodó vérnyomás növekedésével a shunt megfordulásához és cianózis kialakulásához vezetnek. A megoldást koraszülöttek esetén a prosztaglandinszintézis gátlása jelenti egy indometacin nevű szer segítségével, minek hatására záródik a ductus, érett újszülöttek esetén pedig a nyitva maradt érszakaszt sebészi úton zárják.
Nagyér-transzpozícióval járó rendellenességek: Bal-jobb irányú shunt áll fenn az úgynevezett nagyér-transzpozícióval járó esetekben is, amikor az aorta a bal helyett a jobb, a tüdőverőér pedig a jobb helyett a bal kamrából, vagyis a normálishoz képest éppen fordított helyzetből ered. Így a testből összeszedődő elhasználódott vér útja gyakorlatilag kikerüli a tüdőt és nem oxigenizálódik. Az életet ebben a helyzetben ezért éppen az előbb említett ductus arteriosuson, illetve a magzati életben a jobb és bal szívfelet elválasztó sövényen lévő foramen ovale nevű nyíláson keresztüli vérkeveredés biztosítja. A beteg baba bőre kék, légzése szapora, állapota fokozatosan romlik. Az egyetlen lehetséges megoldás műtét mielőbbi elvégzése.
Fallot-tetralógia: Ha a shunt jobb-bal irányú, akkor - éppen a fent tárgyaltak ellentéteként - csökken a tüdőn átáramló vér mennyisége, ami miatt a szervek nem jutnak megfelelő mennyiségű oxigénhez. Ilyenkor a baba szaporán lélegzik, bőre kékes színű és az oxygen hiánya miatt nem fejlődik rendesen. Ezeket a tüneteket látjuk a Fallot-tetralógiaként emlegetett összetett fejlődési rendellenesség esetén, amikor négy eltérés együttesen van jelen: kamrai sövényhiány, megnagyobbodott jobb kamra, úgynevezett lovagló aorta, amely nem a szokott helyén, hanem attól jobbra helyezkedik el (dextroponált), és a kamrából kiáramló vér útjának szűkülete. Mivel a jobbra helyezett aorta a jobb és bal szívfélből is kap vért, ezért kevert vért szállít a testbe, aminek következtében a baba születése pillanattól cianotikus. Ehhez hozzájárul az is, hogy a tüdő felé áramló vér útja beszűkült, így kevesebb vér tud a tüdőbe jutva kicserélődni és oxigénnel telítődni. A szűkület miatt a jobb kamra nagyobb munkát végez, így fala megvastagszik. Ha a kamrai sövényen lévő defektus nagy, a kiáramlási szűkület viszont nem kifejezett, akkor a jobbkamrai nyomás nem haladja meg a bal kamráét. Ebben az esetben bal-jobb irányú shunt alakul ki, és a tünetek nem súlyosak. Ha azonban a szűkület jelentős, akkor a jobb kamra nyomása annyira megnő, hogy a shunt iránya jobb-bal irányú lesz, ami súlyos cianozist, nehézlégzést és úgynevezett hypoxiás rohamokat eredményez, mely nagyon gyors, felületes légzéssel jár, akár ájulást és idegrendszeri károsodást is okozhat. A fejlődési rendellenesség csak műtéttel orvosolható.
Amikor érszűkület okoz szívfejlődési rendellenességet: A fentieken túl van néhány olyan szívfejlődési rendellenesség, amiben nem alakul ki shunt, hanem valamely ér egy szakaszának szűkülete jelenti a problémát. Ezek közé tartozik a tüdőverőér, valamint a főverőér szűkülete, a coarctacio aortae néven emlegetett állapot. A tüdőverőér szűkülete (pulmonalis stenosis) esetén a jobb kamrából kiáramló oxigénszegény vért a tüdőbe szállító verőér szájadékának szűkületéről van szó. A szűkület következménye, hogy egyszerre kisebb mennyiségű vér tud a tüdőbe kerülni és ott oxigénnel telítődni. A kialakuló tünetek a szűkület mértékétől függenek, és a súlyos cianózissal és keringési elégtelenséggel járó állapottól a tünetmentességig bármi előfordulhat. Vizsgálatkor jellegzetes szívzörejeket hallhat az orvos, kóros lehet az EKG is, röntgenen pedig a megnagyobbodott jobb szívfél és a kis vérátáramlás miatt a csökkent tüdőrajzolat látható. A megoldás súlyos szűkület esetén átmenetileg a korábban említett ductus arteriosus nyitva tartása lehet, amire prosztaglandin adásával van lehetőség, később pedig a szűkület tágításával oldható meg véglegesen a probléma. Természetesen a főverőér (aorta) szűkülete is tüneteket okoz, melyet idegen szóval coarctacio aortae néven emlegetnek. Ilyenkor a fokozott erőkifejtés miatt a bal szívfél megnagyobbodása látszik a röntgenfelvételeken. Kezdetben nincsenek tünetek, de súlyos fokú szűkület esetén a ductus arteriosus záródását követően hirtelen romlik a baba állapota és rövid idő alatt súlyos szívelégtelenség alakulhat ki. Éppen ezért a műtéti megoldásig itt is fontos a ductus nyitva tartása prosztaglandin segítségével. Vizsgálatkor az alsó és felső végtagon mért vérnyomás között sokszor jelentős különbség van. A röntgenen megnagyobbodott bal szívfél látható. Hallgatózáskor tipikus zörejt hall az orvos, ami a háton hallgatva a legerősebb.
A szívfejlődési rendellenességek tehát igen sokfélék lehetnek. A születést követő körültekintő kivizsgálásnak, illetve az első pár hónapban rutinszerűen elvégzett kontrollvizsgálatoknak köszönhetően ma már talán nincs olyan baba, akinél elsiklanának a fejlődési rendellenesség tünetei felett, és az a tény is megnyugtató, hogy a műtéti technikák fejlődésének köszönhetően ma már nagyobb részük tökéletesen kezelhető!
A szívfejlődési rendellenességek az élve születések körülbelül 0,8%-ában fordulnak elő. A tünetek a szívfejlődési rendellenesség típusától és súlyossságától függenek. Egyes malformációk tünetmentesek, és nem igényelnek beavatkozást. Egyes rendellenességeket (például univentricularis szív) már az anyaméhben diagnosztizálnak. Másokat csak születés után (a leggyakoribb tünet a cianózis), vagy hónapok, évek után (például kisebb sövényhiányok). A kezelés a rendellenesség típusától függ. Sok esetben műtéttel korrigálják a malformációt, egyeseknél szívátültetés is szóba jöhet.
A számok tükrében ez azt jelenti, hogy nagyjából száz újszülöttből egynél valamilyen súlyosságú szívhiba várható, ami meglehetősen magas szám. Ezek egy része spontán gyógyul, maximum rendszeres kontrollt igényel, míg egyes szívhibák közvetlenül a születés után bonyolult, életmentő műtéti vagy katéteres beavatkozással gyógyíthatók. „A statisztikák szerint a szívfejlődési rendellenességek döntő hányada, mintegy 90 százaléka az úgynevezett alacsony rizikójú, azaz problémamentesnek gondolt terhességekből kerül ki, de tudni kell azt is, hogy bizonyos esetekben gyakoribb a szívfejlődési rendellenességek előfordulása” - mondja dr. Márkus Nimród 7 éves, mindig mosolygó kisfiú, aki olyan szívfejlődési rendellenességgel jött a világra, ami az anyukája hasában nem okozott nála problémákat, a születését követően viszont azonnali orvosi segítséget igényelt, ugyanis az élettel összeegyeztethetetlennek bizonyult. Anyukája, Márkus Gáborné Andi is azok közé tartozik, akiknek semmilyen problémájuk nem adódott a várandóssága alatt, sőt mivel Nimród már a második gyermeke volt, nagyjából azt is tudta, mire számíthat - a 18.
„A párommal korábban nem igazán beszéltünk arról, hogy mit tennénk, ha kiderülne, hogy nincs minden rendben a babával, hiszen álmunkban sem gondoltuk volna, hogy ilyen döntéshelyzetbe kerülünk” - kezdi Nimród anyukája a történetüket. Arról a sorsfordító vizsgálatról az orvos kiküldte a kismamát, és arra kérte, hogy egyen egy csokit, majd 20 perc múlva jöjjön vissza, mert nem látja rendesen a baba szívét. „A 23. héten elmentünk egy fizetős géndiagnosztikai ultrahangra, ahol egy órán keresztül nézték a babánk szívét, majd elmondták, hogy látnak valamit, de hogy megnyugodhassunk, az I. számú Női Klinikára irányítottak bennünket egy magzati szívultrahang-specialistához. Két nap múlva már mehettünk is hozzá, és ott jött a hideg zuhany: kiderült, hogy Nimródnak teljes nagyér-transzpozíciója van, ami a magzati életben ugyan nem okoz problémát, de a születése után - ha nem tartják fent mesterségesen a vérkeringését - az élettel összeegyeztethetetlen. A doktornő azt is elmondta, hogy a kicsit havonta ellenőrizni fogják, és ott, a klinikán kell születnie.
„Szívfejlődési rendellenesség szempontjából magasabb a rizikó, ha a családban előző gyermeknél, az édesanyánál vagy az édesapánál ismert veleszületett szívbetegség. Emelkedett a rizikó akkor is, ha a kismama autoimmun betegségben vagy inzulinfüggő cukorbetegségben szenved” - sorolja dr. Dr. „A várható rizikó nő, ha az édesanya a várandósság első szakaszában a magzatra ártalmas gyógyszert szedett, illetve más magzatkárosító ártalom érte - ide tartoznak egyes vírusfertőzések, toxikus anyagok és az alkohol. Magzati szívultrahang vizsgálat indokolt, ha a genetikai ultrahang vizsgálat során magzati szívritmuszavar vagy szívhiba gyanúja merül fel, ha vastag a nyaki redő, ha a kombinált teszt közepes vagy magas kockázatú eredménnyel zárult. Mindenképpen javasolt a magzati szívultrahang vizsgálat gyanított vagy igazolt kromoszóma-rendellenesség esetén is, ugyanis a szívfejlődési rendellenesség az esetek mintegy 40 százalékában kromoszómahibával társul. A magzati szívspecialista által végzett vizsgálat akkor is lényeges, ha egyéb szerv fejlődési rendellenessége merül fel (vese, agy vagy csontozat), illetve ha kórosan sok vagy kevés a magzatvíz.
Ladányi doktornő szerint minden gyermekvállalás előtt álló párnak érdemes tudnia, hogy a súlyos, összetett szívhibák döntő többsége, körültekintő vizsgálattal már a baba születése előtt kiszűrhető, illetve egyes magzati ritmuszavarok már méhen belül eredményesen kezelhetők az anyának adott gyógyszerekkel. Éppen ezért a legideálisabb az lenne, ha a várandósság 18-22. hetében minden kismamát megvizsgálnának, már csak azért is, mert a szívbetegségben érintett magzatok 90 százaléka a teljesen problémamentesen induló várandósságokból kerül ki. Miután közölték Andival, hogy szívbeteg a magzata, próbálta magát tartani, de a férjének képtelen volt elmondani, hogy mit állapított meg a szakember. Felküldték egy soron kívüli genetikai vizsgálatra, ahol egy kevésbé empatikus orvost fogott ki. „Közölte velem, hogy élhetünk a lehetőséggel, hogy elvetetjük a babát, neki azonban nem nagyon tetszett, mikor elmondtam, hogy a férjem egyelőre azt sem tudja, mi történik, és egy ilyen döntést eszemben sincs egyedül, gondolkodási idő nélkül meghozni. Hogy minden oldalról alaposan körbejárják a rendkívül ijesztően hangzó diagnózist, felhívtak egy neves szívsebész professzort is, aki szintén azt tanácsolta nekik, hogy ne döntsenek elhamarkodottan, ugyanis a Nimródnál megállapított fejlődési rendellenesség nagyon jól operálható.
„Az egész család számára nehéz időszak következett: anyósom egyből a terhesség megszakítása mellett tette le a voksát, édesanyámék viszont azt mondták, akárhogy is döntünk, támogatnak bennünket. Nimród testvére ekkor már 5 és fél éves volt, neki is elmondtuk, hogy mi a helyzet. Andiék végül meghozták a döntést: esélyt adnak a picinek az életre. A 30. hétben járt, amikor magas láz és rossz véreredmény miatt kórházba került, ahol közel két hétig vendégeskedett és antibiotikumot kapott. Szerencsére emiatt semmi baja nem lett Nimródnak, akire az idő múlásával egyre nagyobb figyelmet fordítottak az orvosok: „A 37. héten befektettek a klinikára, naponta két CTG-t végeztek és gyakran ultrahangoztak, hogy folyamatosan ellenőrizhessék a baba állapotát. Nimród mára okos és mindig mosolygó 7 éves nagyfiúvá cseperedett, aki szeptemberben elkezdte az iskolát. Szülei nagy büszkeségére kardiológusi engedéllyel sportolhat is, jelenleg az UTE U8-as korosztályában focizik. A babaként szívműtéten átesett Nimród tehát a mai napig jár kontrollvizsgálatokra, hiszen fontos, hogy továbbra is jó kezekben legyen. Ladányi doktornő elmondta, hogy a rendelőbe leggyakrabban szívzörejjel érkeznek hozzájuk a gyerekek, ami az esetek túlnyomó részében ártalmatlan. „Ettől függetlenül nem szabad félvállról venni a szívzörejt, azt a kicsit ugyanis, akinél megállapították, legalább egyszer látnia kell gyermekkardiológusnak, hogy elvégezhessen egy olyan komplex vizsgálatot - ami a fizikális állapotfelmérés mellett vérnyomásmérést, EKG-t, szaturációmérést és szívultrahangot is tartalmaz -, amivel ki lehet zárni az esetleges strukturális problémákat. Azoknak, akik most élik át mindazt, amin ők Nimróddal keresztülmentünk, a kisfiú anyukája azt tanácsolja, hogy mindenképpen konzultáljanak szívsebésszel, mielőtt a baba sorsáról döntenek. „Amennyire lehet, a kismama élvezze a várandósságát, hogy a baba minél tovább maradhasson a pocakjában, hiszen az jelentősen növeli az esélyét a műtét sikerének. Mi, felnőttek el sem tudjuk képzelni, hogy milyen fantasztikus erő lakozik ezekben a pici emberkékben, egytől egyig hatalmas küzdők!

tags: #egypeteju #ikrek #szivrendellenesseg