A női reproduktív rendszerben számos állapot befolyásolhatja a termékenységet és a terhesség kimenetelét. Két gyakori jelenség, a petefészek ciszta és a megvastagodott méhnyálkahártya is ide tartozik. Bár önmagukban nem feltétlenül jelentenek vészhelyzetet, hatásuk a terhességre és az általános női egészségre igenis jelentős lehet.
Mi az a ciszta és hogyan alakul ki?
A ciszta valójában egy úgynevezett tokkal körülvett folyadékkal teli üreg. A petefészek normál működése során is képződnek ilyen folyadéktartalmú képletek a tüszőérés folyamán. A legtöbb ilyen ciszta magától esik össze, vagy reped fel.
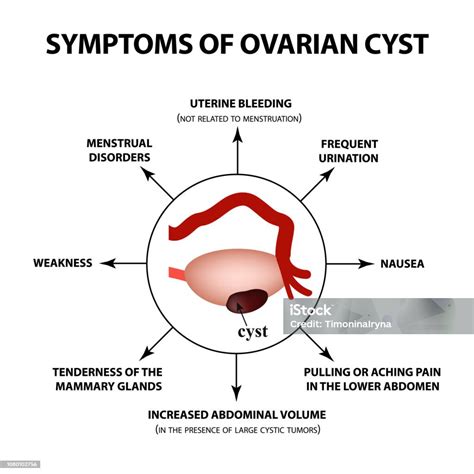
A petefészek ciszták típusai
A petefészekciszták több típusát ismerjük, amelyek kialakulásuk okai és jellemzőik alapján sorolhatók be:
- Funkcionális ciszták: Ezek a petefészkek normális működéséből eredően következnek be, és megfelelő gyógyszeres kezeléssel el is sorvaszthatók.
- Tüszőciszta (follikuláris ciszta): Ez a leggyakoribb jelenség, amely vérzési rendellenességeket okozhat. Akkor alakul ki, ha a tüsző nem reped meg időben, így helyén sárgatest sem keletkezik. A ciklus folyamán tehát csak tüszőhormonok (ösztrogének) termelődnek, sárgatesthormon (progeszteron) nem. A tüszőrepedés elmaradása legtöbbször stressz vagy szorongás következménye.
- Sárgatest ciszta: Akkor beszélünk róla, ha a tüszőrepedés megtörténik, azonban a repedés során keletkezett sárgatestben folyadék gyűlik fel. Ezek lehetnek granulózasejtes ciszták, melyek általában féloldaliak, nem nagy méretűek és együregű képletek, és leggyakrabban koraterhességben találkozhatunk velük ultrahang vizsgálat során. Nincs vele tennivaló, a sárgatest a 6. és a 10. hét között elsorvad.
- Tékasejtes ciszta: Humán koriális gonadotropin (HCG) túltermelése vagy túladagolása során alakul ki. Nagyon gyakori meddőség kezelése során, amikor sok ilyen típusú ciszta kialakul, az orvostudomány ezt nevezi hiperstimulációs szindrómának.
- Organikus ciszták: Ha a ciszták kialakulása szervi nehézséggel függ össze, akkor beszélünk organikus cisztákról.
- Csokoládéciszta (endometriotikus ciszta): Az endometriózis nevű betegséggel összefüggésben alakulhat ki. Ilyenkor a méhnyálkahártya a méhen kívül is megtalálható, és akárcsak a méh belsejében, itt is havonta megvastagodik, ezáltal pedig csokoládéciszták kialakulásához vezethet.
- Daganatos ciszták: Lehetnek jó- és rosszindulatúak. A jóindulatú daganatos ciszták mirigydaganatok (adenomák). Fontos tudni, hogy a savós cisztadenómák olykor rosszindulatú daganattá fajulnak, különösen, ha ultrahang segítségével a belső felszínén sejtburjánzást lehet tapasztalni.
- Dermoid ciszta: A szervezet egyik legfurcsább, többnyire jóindulatú daganata, amely az embrionális fejlődés maradványaként alakul ki.
- Policisztás ovárium szindróma (PCOS): A PCOS leggyakoribb tünete a több hónapban egymás után kimaradt menstruáció. A hormonzavar hatására meg nem repedt tüszőkből alakulnak ki a folyadéktartalmú ciszták, amelyek ultrahanggal a jellegzetes policisztás képet adják.
A ciszták tünetei és diagnosztizálása
A kisebb petefészekciszták általában nem járnak tünetekkel, és egy-egy rutinvizsgálat, ultrahang során derül fény rájuk. Amennyiben nagyobb méretű cisztákról beszélünk, már többféle tünet is észlelhető, mint például:
- Szorító, feszülő érzés a petefészekben vagy a környező szervekben.
- Szexuális együttlét közben vagy intenzív mozgás hatására erősödő alhasi fájdalom.
- Élénk színű, alvadékos vérzés, illetve elhúzódó, a szokásosnál fájdalmasabb menstruáció.
- Késszerű szúró érzések vagy kisebb alhasi görcsök.
Ha a menstruációs ciklust érinti változás, az alapvető nőgyógyászati vizsgálat mindenképp szükséges:
- Hüvelyi és hasi ultrahang: Különösen lényeges, hiszen ennek során a szeméremcsont nem árnyékolja le a legkritikusabb területeket a petefészekben. A színkódolt hüvelyi ultrahanggal pedig az is megállapítható, jóindulatú-e a petefészekben talált ciszta.
- Hüvelyváladék vizsgálata.
- Hormonpanel vizsgálatok: A szakember szükség esetén elrendelheti további betegségek kizárására, mint például a PCOS.
Ciszta kezelése és megelőzése
A petefészekciszta ritkán jár szövődményekkel, ennek ellenére fontos időben diagnosztizálni. A kezelési módszerek a ciszta típusától és méretétől függenek:
- Várakozás: Az ártalmatlan ciszták esetében előfordulhat, hogy az orvos úgy ítéli meg, elég egy minden hónapban elvégzett kontroll, amíg a ciszta magától felszívódik.
- Gyógyszeres kezelés: Amennyiben hormonális okok állnak a háttérben, az orvos felírhat fogamzásgátló tablettát is, amely segíti a ciszták kialakulásának megszüntetését. Funkcionális ciszták esetén a petefészkeket néhány hónapra nyugalomba helyezhető.
- Laparoszkópia: A laparoszkópiás eljárás nem csupán vizsgálatra alkalmas, de szükség esetén a ciszta eltávolítását is lehetővé teszi. Sokkal kisebb (0,5-1cm-es) metszéssel is be lehet jutni a hasüregbe-kismedencébe, és a gyógyulási idő is rövidebb.
- Laparotomia (hasmetszés): Elsősorban az előrehaladott rosszindulatú, nagyobb, bizonytalan cisztikus képletek eltávolítására szolgál.
A ciszták kialakulásának esélye az ovulációk számával együtt nő, így a terhesség és a szoptatás is csökkenti kialakulásuk esélyét. A petefészekciszta összességében nem megelőzhető probléma, de kialakulásának esélye csökkenthető. Ha a családban jelen van a genetikai halmozódás, mindenképpen ajánlott a rendszeres kontroll. Emellett az egészséges életmód is jótékony hatással lehet a szervezetre.
HOGYAN LEHET TEHERBE ESNI PETEFESZECÉS CISSZÁVAL?
A megvastagodott méhnyálkahártya és terhesség
Az endometrium a méh belső nyálkahártyája, amely minden menstruációs ciklus során megvastagszik annak érdekében, hogy ideális környezetet teremtsen az embrió beágyazódásához. A szakirodalom szerint a beültetéshez ideális méhnyálkahártya vastagság általában 7-14 mm között van. A 3 mm méhnyálkahártya vagy egy endometrium 3 mm vastagság már komoly akadályt jelenthet az embrió megtapadásában.
A megvastagodott méhnyálkahártya okai és tünetei
A megvastagodott méhnyálkahártya, azaz az endometrium hiperplázia, több okra vezethető vissza:
- Hormonális probléma: Az ösztrogéndominancia, ahol a tüszőhormonok (ösztrogének) termelődnek, de sárgatesthormon (progeszteron) nem, a méhnyálkahártya túlduzzadásához vezethet. A lerakódott zsírsejtek is képesek fokozni az ösztrogén termelését, ami negatív hatással van a hormonháztartásra.
- Menopauza utáni vérzés: A menopauzával a menstruációs ciklusok leállnak, a vérzések megszűnnek, ám ekkor is vastagodhat a nyálkahártya.
- Polip vagy daganat: Jóindulatú polipok és rosszindulatú daganatok is állhatnak a méhnyálkahártya vastagodása mögött.
- Egyszerű hiperplázia: Akkor beszélhetünk róla, ha a méhnyálkahártya sejtjei túlzott növekedésnek indulnak, de nincs szerkezeti változás.
- Komplex hiperplázia: Az egyszerű hiperpláziához mérten ebben az esetben sokkal zsúfoltabb és szabálytalanabb mirigyszerkezet alakul ki az endometriumban.
- Komplex atipikus hiperplázia: A legsúlyosabb típus, amely akkor alakul ki, ha a szabálytalan mirigyszerkezet mellé atípusos sejtek társulnak.
A vastag méhnyálkahártya leginkább onnan ismerhető fel, hogy a vérzés rendkívül erőssé válik, általában elhúzódik, a ciklusok lerövidülnek, közben pedig pecsételő vérzés jelentkezik. A látható szövetdarabok a méhnyálkahártya darabjai.
Diagnózis és kezelés
A megvastagodott méhnyálkahártya diagnosztizálására több módszer is létezik:
- Kismedencei ultrahang: Az esetek jelentős többségében ezt alkalmazzák először a vizsgálaton.
- Transzvaginális ultrahang: Ha közelebbi vizsgálatokra van szükség, a transzvaginális ultrahang következik.
- Méhnyálkahártya biopszia: Rendkívül fontos az elváltozás jellegének és típusának pontos azonosításához, mivel az ultrahang csak az eltérést tudja feltárni, de a sejtszintű eltérések kimutatására nem alkalmas.
- Hiszteroszkópia: Fontos lehet a méhnyálkahártya vizsgálatakor.
A vastag méhnyálkahártya hatékonyan kezelhető:
- Progesztin terápia: Kisebb elérései hormonális gyógyszerekkel jól kiigazíthatók, átmeneti ideig kell alkalmazni.
- Méhnyálkahártya regeneráló kezelések.
- Küret (abrasio): Csak indokolt esetben alkalmazzák, amikor például nagyon magas a rák kialakulásának a kockázata. Ezzel az eljárással eltávolítják a megvastagodott nyálkahártyát, és szövettani vizsgálatra küldik.
A betegség jellemzően 35 éves kor felett a leggyakoribb, de korábban is előfordulhat. Egyes típusai növelhetik a rosszindulatú daganatos elváltozások kialakulását, de időben felismerve és megfelelő kezelés mellett ennek minimális az esélye.
tags: #ciszta #terhesseg #megvastagodott #mehfal