Az antibiotikumok felfedezésével a gyógyászat új korszaka nyílt meg, segítségükkel fel tudtuk venni a harcot olyan kórokozókkal, amelyek ellen korábban esélyünk sem volt. Az antibiotikumok olyan gyógyhatású szerek, melyek elpusztítják a rájuk érzékeny baktériumokat. Az antibiotikumok olyan gyógyszerek, amelyek elsősorban a baktériumok ellen hatnak. Baktériumtípustól függően ezek a mikroorganizmusok lehetnek jóindulatúak vagy rosszindulatúak, és legrosszabb esetben megbetegedéseket okozhatnak a szervezetben. Ha ez utóbbi a helyzet, az antibiotikumok segíthetnek az emberi szervezetnek leküzdeni a baktériumokat.
Az újszülöttek védekezőképessége éretlen, vagyis kevésbé hatékony, mint az élet későbbi időszakában. Tudni kell, hogy a terhesség idején egyes típusú anyai immunrendszeri sejtek át tudnak jutni a placentán keresztül a magzatba, míg más típusok nem. Ezért az újszülöttek bizonyos fokú passzív védelemmel rendelkeznek azokkal a kórokozókkal szemben, melyekkel az anyai szervezet találkozott, azok ellen adott típusú ellenanyagot termelt és a magzatnak átadott. Az újszülött kori fertőző betegségek legfontosabb jellegzetessége, hogy nem feltétlenül jár a fertőzés klasszikus tüneteivel (például láz), de az egyéb jelek gyorsan megjelennek. Mivel újszülött- és fiatal csecsemőkorban rendkívül rövid idő alatt súlyos állapot alakulhat ki a fertőzés következtében, ezért fontos minél gyorsabban gyermekorvoshoz vinni a babát.
Az antibiotikumok olyan gyógyszerek, amelyek elsősorban a baktériumok ellen hatnak. Baktériumtípustól függően ezek a mikroorganizmusok lehetnek jóindulatúak vagy rosszindulatúak, és legrosszabb esetben megbetegedéseket okozhatnak a szervezetben. Ha ez utóbbi a helyzet, az antibiotikumok segíthetnek az emberi szervezetnek leküzdeni a baktériumokat. Számos tanulmány azonban azt mutatja, hogy az antibiotikumok nem kívánt mellékhatásokkal is járhatnak, a hasmenéstől az allergiáig.
Az antibiotikumok és a bélflóra
Az antibiotikumok többek között megzavarják a bélflórát, amely számos jótékony baktériumnak ad otthont. Jótékony hatású baktériumok a tápcsatornában, a bőr felszínén és a hüvelyben is előfordulnak, ezek elpusztítása szabad utat enged az antibiotikumra rezisztens betegséget okozó baktériumoknak és gombáknak. Az újszülöttek és csecsemők bélflórája még koruknál fogva kezdetleges, vagyis csak kevés baktériumot tartalmaz. Az antibiotikumok használatának számos mellékhatása lehet, és egyre nagyobb figyelem fordul a bélflórára kifejtett káros hatásra, ami hosszú távú következményekkel is járhat. Nemcsak az fontos, hogy milyen baktériumok élnek a bélrendszerben, hanem az is, hogy milyen arányban, milyen mennyiségben és mennyire változatos az összetételük. Az antibiotikumok erősen csökkentik a bélflóra változatosságát, és a baktériumflóra egyensúlyának a felborulásához, diszbiózishoz vezethetnek. A diszbiózis pedig számos betegség (pl. irritábilis bél szindróma, allergiás betegségek, cukorbetegség, elhízás vagy szív- és érrendszeri betegségek) fokozott kockázatával járhat együtt. Sőt, lehetséges, hogy az autizmussal összefüggő biológiai mechanizmusokat is okozhatja és/vagy fenntarthatja a diszbiózis.
Egy nemrégiben készült tanulmányban kimutatták, hogy a kórokozó csírák száma egészséges önkéntesek bélrendszerében négynapos antibiotikumos kezelés után megnövekedett. A szerzők szerint ez magyarázatot ad arra, hogy miért okozhatnak fertőzést a Clostridium difficile (CDI), egy nem teljesen ártalmatlan baktériummal. A fent említett vizsgálatban a személyek bélflórája már másfél hónappal az antibiotikum terápia után nagyrészt helyreállt, de még hat hónappal később is hiányzott kilenc gyakori és a bélflóra normális működéséhez nélkülözhetetlen baktériumtörzs. Emellett a kutatók a jelenlévő baktériumokban megnövekedett rezisztenciagéneket találtak, amelyek képesek az antibiotikumok hatását gyengíteni vagy akár meg is szüntetni.
Az antibiotikumok nem csak a betegségek kórokozóit, de a bélflóra hasznos baktériumait is elpusztíthatják, amelynek a következménye rossz közérzet, puffadás, émelygés, étvágytalanság, hányás és hasmenés is lehet. Gyógyszertárakban és néha más üzletekben is elérhetőek ma már olyan készítmények, amelyek a bélflóra helyreállítása esetén adhatóak, akár antibiotikum-kúra alatt is. Ezekkel a készítményekkel kapcsolatban mindig kérje ki orvosa, gyógyszerésze tanácsát: ők tudják ugyanis, hogy a felírt antibiotikum mellé melyik bélflóravédő készítmény ajánlott.
A születés utáni első 3 évben veszi fel a baktériumflóra a felnőttekéhez hasonló összetételt, ezért is kiemelkedően fontos a kezdeti években ennek a folyamatnak a támogatása és a felesleges antibiotikumkúrák kerülése. Az antibiotikumok hosszú távú hatását egy vizsgálatban közel 12500 gyereknél vizsgálták és azt találták, hogy az újszülöttkori antibiotikumkezelés utáni első 6 életévben a súly- és magassággyarapodás jelentősen mérsékeltebb volt fiúknál (lányoknál nem), továbbá az újszülöttkori periódus utáni, de az élet első 6 évében történő antibiotikumfelhasználás a fiúk és a lányok esetében is jelentősen magasabb testtömeg-indexhez vezetett.
Az anyák szülés előtti/alatti antibiotikumkezelése szintén kihat a baba bélflórájára. Ráadásul diszbiózist nem csak antibiotikumok okozhatnak, hanem fertőzés, stressz, gyulladás vagy a táplálkozás is. Ahogy egyre többet megtudunk a velünk élő mikroorganizmusokról, annál jobban látjuk, hogy a szervezet működésének számos területét befolyásolják. Bár Hippokrátésznek nem lehettek ismereti a bélflóráról, megfigyelése ma is megfontolandó: minden betegség a bélben kezdődik. Ma már tudjuk, hogy a bélflóra egyensúlyának fenntartása számos betegség megelőzése szempontjából kulcsjelentőségű.
Az antibiotikumok használata ezért szakmai mérlegelést igényel - nem véletlen, hogy ezeket a szereket csak orvosi javaslatra szerezhetjük be.
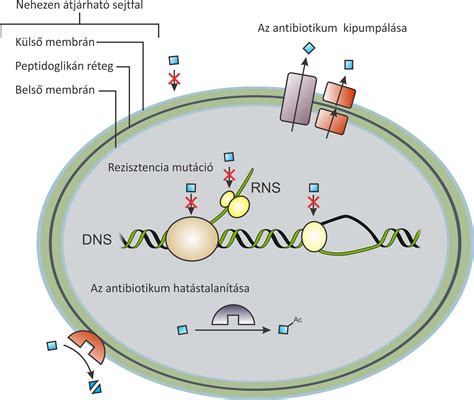
Antibiotikum rezisztencia és a növekvő kockázatok
Az újszülöttek és csecsemők bélflórája még koruknál fogva kezdetleges, vagyis csak kevés baktériumot tartalmaz. Ebből az alapkijelentésből rögtön két dolog következik. Egyrészt az, hogy mivel nagyon sok baktérium ellenállóvá vált egyes antibiotikumokkal szemben, ezért ha rezisztens baktérium fertőzte meg a kisdedet, a kezelésnek nem lesz hatása. A baktérium rezisztencia elterjesztéséért elsősorban a manapság sokszor indokolatlanul felírt antibiotikumok alkalmazása és az antibakteriális szappanok tehetők felelőssé.
A baktériumok antibiotikumok ellen kialakuló rezisztenciája nem annyira kézzelfogható dolog a szülőknek, mint a hasmenés, de hosszú távon sokkal veszélyesebb, mivel olyan baktériumtörzsek alakulhatnak ki, amelyek ellen nem használnak a meglévő antibiotikumok. Ezért is van, hogy sok esetben egy antibiotikum-kúra nem is elég. Ezt egyrészt az indokolatlan, másrészt a nem megfelelő antibiotikum használat okozza.
A széles körű alkalmazás vezetett ahhoz, hogy a baktériumok érzéketlenné váltak a különböző hatóanyagokkal szemben. Ez viszont megnehezíti a fertőző betegségek sikeres kezelését. Minél több ellenálló baktérium fejlődik ki, ez annál nehezebbé válik. Különösen a kórházakban jelentenek nagy kihívást ezek az úgynevezett multirezisztens baktériumok. Ausztrál tudósok például a Staphylococcus epidermidisre figyelmeztetnek, amely már két leggyakrabban használt antibiotikummal szemben is ellenálló, általában kombináltan. Ez súlyos fertőzéseket okozhat, amelyek akár halálos kimenetelűek is lehetnek.
Az Egészségügyi Világszervezet (WHO) is régóta óva int az antibiotikumok túlzott használatától.
Allergiák és egyéb hosszú távú következmények
Egy tavalyi kutatás szerint a korai antibiotikum-kúrák többféle problémát okozhatnak, többek között akár az elhízásért is felelőssé tehetőek, de az asztma kockázatát is növelik. És mint most kiderült, az ételallergiában is szerepet játszhat.
Kutatásukhoz a szakértők több mint 1500 gyerek adatait vizsgálták meg, akik 2007 és 2009 között születtek és legalább egyféle ételre allergiásak voltak. A kontrollcsoport 5995 egészséges gyerekből állt. Mint kiderült, a gyerekek első életévében összesen 9324 esetben írtak fel antibiotikumot. A statisztikák szerint azoknál a gyerekeknél, akik életük első 12 hónapjában antibiotikumot szedtek, az ételallergia esélye 1,21 szeresére nőtt. Megállapították továbbá, hogy minél többször kapott antibiotikumot a gyerek, ez a szám úgy nőtt. Három antibiotikum kúra esetén 1,31, négy esetében 1,43, míg öt vagy több esetén 1,64 volt a szorzószám.
Egy nemrégiben közzétett tanulmány szerint azoknál a gyermekeknél, akik életük első hat hónapjában antibiotikumot vagy savblokkolót kaptak, körülbelül kétszer nagyobb valószínűséggel alakult ki allergia, mint azoknál a gyermekeknél, akik nem kaptak ilyen gyógyszert. A nagyszabású vizsgálat során közel 800.000 gyermeket figyeltek meg a születés utáni 35. naptól kezdve az óvodás korig. A szakemberek ki tudták mutatni, hogy egyértelmű összefüggés van az antibiotikumok valamint savblokkolók használata és az allergia között.
Számos más következménnyel is járhat a gyermekkori antibiotikumkezelés. Egy elemzésben több mint 100 vizsgálat eredményeit hasonlították össze, és azt találták, hogy az élet első 2 évében történő antibiotikumalkalmazás fokozhatja az atópiás betegségek (pl. ekcéma, asztma, allergiás rhinitis) kockázatát. Ezeket a negatív hatásokat a mikrobiom által kiváltott változások közvetítik. Ezért is nem meglepő, hogy az élet első 6 hónapja a legkritikusabb ilyen szempontból, amikor a bélflóra a leginkább fogékony az irreverzibilis zavarokra.
Mikor indokolt az antibiotikum szedése?
Bár az újszülöttek és csecsemők bélflórája még kezdetleges, nem szabad azt állítani, hogy nem ajánlott az antibiotikum alkalmazása, mivel egyrészt csecsemőknél sokkal valószínűbb a bakteriális fertőzés, mint a vírusos (vírusokra egyébként nem hat az antibiotikum). Másrészt az antibiotikumok előtti világban sok gyermeket vitt el baktérium okozta tüdőgyulladás, vérmérgezés, agyhártyagyulladás, és akik meggyógyultak, nem ritkán maradandó károsodással, halláscsökkenéssel, értelmi fogyatékosan élték le életüket.
Az orvos a betegvizsgálat során a kórelőzmény és a kórlefolyás ismeretében sok esetben egyértelműen meg tudja állapítani, hogy az adott megbetegedést baktérium okozza vagy sem. Jó példa erre akár a gennyes középfül-gyulladás, akár a tüszős mandula-gyulladás. Ugyanakkor fontos tudni, hogy a fertőzések kórokozói nem kizárólag baktériumok. Sőt! A felső légúti fertőzések 80-90%-át különböző vírustörzsek teszik felelőssé. A vírusfertőzésre az antibiotikum nem hat, éppen ezért annak kezelésére antibiotikumot használni teljesen felesleges gyógyszerterhelés, annak minden mellékhatásával együtt.
Abban az esetben, ha az orvos számára nem egyértelmű, hogy baktérium vagy vírus okozza a páciense panaszait, akkor is több mindent tehet a kóreredet tisztázása érdekében. Ilyen lehet, hogy szükség esetén naponta újra vizsgálja a beteget, melyek során a diagnózis egyértelművé válhat (pl. afták jelennek meg a garat- és szájnyálkahártyán, ami vírusfertőzésre utal). Az ismételt fizikális vizsgálaton túl könnyen elérhetőek az alapellátási rendelőkben is laboratóriumi gyorstesztek, melyek szintén közelebb visznek a diagnózis felállításához. Ilyenek a vizelet gyorstesztek, a Strep A gyorsteszt, illetve a CRP vizsgálat. Utóbbi egy olyan gyulladásos fehérje, melynek a szintje jellemzően - de nem kizárólagosan - baktérium okozta fertőzések kapcsán emelkedik meg a vérben, ráadásul a fertőzés súlyosságával egyenes arányban.
Amennyiben elkerülhetetlen az antibiotikum adása a kezelés során, akkor az orvos figyelembe veszi, hogy az adott betegséget melyik baktériumtörzsek okozzák legnagyobb valószínűséggel és azok melyik antibiotikumra érzékenyek leginkább. Minden gyógyszerrendelésnél figyelembe kell vennie, hogy melyik az a készítmény, amelyik használata a legkevésbé megterhelő a szervezet számára és a legkevesebb mellékhatással bír.
Az első és legfontosabb, hogy kizárólag baktérium okozta fertőzés kezelésére, az előbb említett kockázat/előny mérlegelését követően rendeljünk antibiotikumot. Minden készítmény alkalmazása előtt rá kell kérdezni az esetleges gyógyszerérzékenységre, alapbetegségre, rendszeresen szedett gyógyszerekre. Fel kell hívni a páciensek, illetve a szülők figyelmét az esetleges mellékhatásokra és a szükséges teendőkre.
Európai összehasonlításban Magyarországon a legmagasabb az antibiotikumfelhasználás szezonális ingadozása az alapellátásban és járóbeteg-szakellátásban. Ez helytelen gyógyszeralkalmazási gyakorlatra enged következtetni, hiszen arra utal, hogy az orvosok az őszi-téli időszak során a paciensek jellemzően vírus okozta felső légúti fertőzéseire nagy arányban írnak fel antibiotikumot, amelyek vírusfertőzések esetén természetszerűen hatástalanok.
Mit tegyünk, ha szükséges az antibiotikum terápia?
Természetesen vannak olyan betegségek, amelyeknél antibiotikumos kezelésre van szükség. Ebben az esetben érdemes a bélrendszert elegendő mennyiségű hasznos baktériummal ellátni, például szinbiotikumok formájában. Ez azért jó ötlet, mert az antibiotikum nemcsak a kórokozókat pusztítja el, hanem a jótékony bélbaktériumok egész törzseit is. A probiotikumok szedésével a szervezet utánpótlást kap az emberi bélben természetesen előforduló baktériumok formájában, amelyek a bélben is megtelepedhetnek és elszaporodhatnak.
Az antibiotikum szót bizonyára mindenki ismeri, szerintem nem létezik olyan ember, akinek ne írta volna fel legalább egyszer a háziorvosa élete során. Minden gyógyszer betegtájékoztatóján felsorolják a gyakran vagy ritkán előforduló mellékhatásokat is, amelyeket érdemes megismernünk még a kúra megkezdése előtt.
Ha a vizeletben baktériumokat mutatnak ki, az orvosok gyakran írnak fel antibiotikumot. Norma Jung, a DGI (Német Infektológiai Társaság) tanácsadó testületének tagja szerint azonban a vizeletben lévő baktériumoknak különböző okai lehetnek, és a nőknél gyakoribbak, mint a férfiaknál. Csak akkor szabad egy kezelést elkezdeni, ha a húgyúti fertőzés tipikus tünetei jelentkeznek. Még fennálló hólyaghurut esetén is figyelembe kell venni a betegség súlyosságát. Egy tanulmány kimutatta, hogy a szövődménymentes húgyúti fertőzésben szenvedő nők mintegy kétharmada antibiotikumok alkalmazása nélkül is meggyógyul.
Az antibiotikum terápia gyermekek és különösen csecsemők esetében is jól meg kell fontolni. Ha a csecsemők fertőzésben szenvednek, ellenőrizni kell, hogy annak bakteriális oka van-e. Ha ez a helyzet, azt is tisztázni kell, hogy valóban szükséges-e antibiotikumot alkalmazni.
Ha antibiotikumot kell szednie gyermekünknek, fontos, hogy pontosan betartsuk az orvos adagolásra vonatkozó utasításait: annyit, annyiszor és annyi ideig adjunk a gyermeknek, amennyit a kezelőorvos javasolt. Gyermekkorban a gyógyszerek többsége esetében ugyanis az adagolást az életkor és a testtömeg alapján számolják ki, így egy adott készítmény adagolása gyermekenként eltérhet!
Az is fontos, hogy az antibiotikumos kezelést nem szabad az előírtnál hamarabb abbahagyni, akkor sem, ha gyermekünk tünetei csökkennek, és jobban van. A kórokozók tartós „kiiktatása” ugyanis időbe telik, az idő előtt abbahagyott antibiotikumos kezelés a fertőzés kiújulásához vezethet.
Az antibiotikum kezelés időtartama alatt figyelnünk kell a lehetséges mellékhatások kialakulására is. Ennek egyik oka, hogy két betegség lehet teljesen más eredetű annak ellenére, hogy tüneteik szinte azonosak, így a megfelelő készítmény kiválasztása az orvos feladata. A másik ok, hogy a gyermekeknek szánt antibiotikumok (főleg kisebb korban) általában szuszpenzió, oldat vagy szirup („kanalas gyógyszer”-ként emlegetett) formában érhetőek el a könnyebb bevétel érdekében. Ezek azonban vízzel készülnek, így folyékony formában felhasználhatóságuk (amely az elkészítés vagy a felbontás időpontjától számolandó) általában meglehetősen rövid. Ezért érdemes mindig ráírni a készítmény dobozára, hogy mikor bontottuk fel/készítettük el, a betegtájékoztatóból vagy gyógyszerészünktől pedig tájékozódhatunk, hogy ehhez képest a megfelelő tárolási körülményeket betartva meddig használható fel egy adott készítmény.
Az antibiotikum adása nem azon múlik, hogy szülőként szeretnénk adni azt vagy sem. Enyhébb fertőzések esetén természetesen bízhatunk a gyermek saját immunrendszerében, ilyenkor a klinikai kép és a kórlefolyás alapján a gyermekorvos remélhetőleg egyébként sem javasol antibiotikumot. Az antibiotikum elrendeléséhez mindig az előny-kockázat mérlegelése adja a vezérfonalat, és azt az orvos tegye meg, ne a szülő.
Hogyan működnek az antibiotikumok? + további videók | #aumsum #gyerekek #tudomány #oktatás #mi lenne, ha
A legfontosabb, hogy minden gyógyszerrendelésnél figyelembe kell venni, hogy melyik az a készítmény, amelyik használata a legkevésbé megterhelő a szervezet számára és a legkevesebb mellékhatással bír. Mindenképpen szeretnék pár szót ejteni az antibiotikum rezisztencia kérdésköréről is, mely igen nagy egészségügyi problémára világít rá. Köztudott, hogy a baktériumtörzsek képesek úgy megváltoztatni a genetikai állományukat és kiszelektálódni, hogy ellenállóvá váljanak az antibiotikumnak. Ezt az egyébként részükről természetes folyamatot felgyorsítja a felesleges és túlzott antibiotikum használat, de az is, ha nem megfelelő dózisban és ideig alkalmazzuk azokat.
Mivel új, egyszerű és hatásos antibiotikumok kifejlesztése ezzel a folyamattal nem tud lépést tartani, ezért valós veszélyt jelent, hogy egyre gyakoribbá válnak azok a baktérium okozta fertőzések, melyekkel szemben nincs hatékony, célzott fegyverünk.
tags: #antibiotikum #mellekhatasai #csecsemoknel