Az újszülöttek és csecsemők egészségügyi ellátása kiemelt fontosságú, és számos protokoll és módszertan segíti a szakembereket a minél hatékonyabb diagnózis és kezelés elérésében. Az egyik ilyen alapvető megközelítés az ABCDE protokoll, amely szisztematikus keretet biztosít a súlyos állapotú gyermekek vizsgálatához és ellátásához.
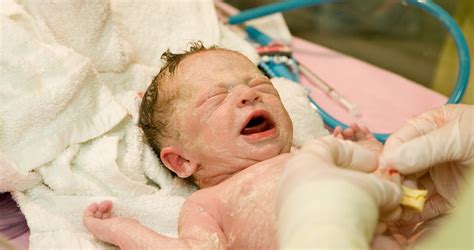
Az ABCDE protokoll célja és alkalmazása
Az ABCDE betegvizsgálat egy szisztematikus, menetrendszerű vizsgálati sorrend a beteg/sérült állapotfelmérésére. Lényege, hogy a létfontosságú pontokat sorrendbe szedve, fokozatosan haladunk előre, és csak akkor lépünk tovább, ha az adott pont problémáját sikerrel megoldottuk. Itt az adott vizsgálati pontokat a hozzájuk rendelhető időfaktor növekvő sorrendje határozza meg. Minden betű egy vizsgálati folyamatot jelez:
- A: Átjárható légút (Airway) vizsgálata.
- B: Légzés (Breathing) vizsgálata.
- C: Keringés (Circulation) vizsgálata.
- D: Idegrendszer (Disability) vizsgálata.
- E: Egyéb (Exposure/Environment) vizsgálata.
A Gyermekgyógyászati szkill (P-Szkill) gyakorlat keretében az 5. éves hallgatók megtanulják az ABCDE protokoll alkalmazása mentén felismerni a sürgősségi állapotú csecsemőket és gyermekeket, gyakorolják a légúti idegentest eltávolítását, a légútbiztosítást és a lélegeztetést. A szkill-gyakorlat célja a csecsemő és gyermek újraélesztés P-BLS (Pediatric Basic Life Support) ERC által előírt protokoll szerinti megismerése, készség szintű elsajátítása, légúti idegentest szakszerű eltávolítása és az ABCDE protokoll szerinti betegvizsgálat. A szkillek elsajátítását a hallgatók csecsemő és gyermek szimulátorokon végzik.
A: Átjárható légút (Airway)
Meglévő életjelenségek esetén mind a helyszíni, mind pedig a kórházi ellátók egyik első és legfontosabb feladata az „A” - légutak átjárhatóságának, fenntarthatóságának a vizsgálata, majd szükség esetén ennek felszabadítása, amennyiben nincs ennek más módosító tényezője (pl. nyaki gerinc sérülés vagy annak gyanúja - Ac-B-C-D-E, nagyfokú vérzés - C-Ac-B-C-D-E). A légutak átjárhatósága és annak fenntarthatósága kiemelt jelentőségű a megfelelő gázcsere biztosításához a szervezet számára. Amennyiben ez az átjárhatóság részlegesen vagy teljesen gátolt lesz, a szervezet oxigénellátottsága csökken, esetleg teljesen megszűnhet, és emelkedhet a szén-dioxid szint. A kritikus állapotú, sürgősségi ellátást igénylő betegeknél gyakran légúti elzáródás is észlelhető, ami gyakran az eszméletvesztés következtében alakul ki. A légúti elzáródás lehet részleges vagy teljes, és a légutak bármely szintjén bekövetkezhet. Eszméletlen betegnél az obstrukció leggyakrabban a lágyszájpad és a gégefedő (epiglottis) szintjében alakul ki. Emellett idegentest, vagy sérülés kapcsán a garatban felgyülemlő vér, nyál és gyomortartalom regurgitációja is elzárhatja a légutakat. Égés, gyulladásos folyamat, anaphylaxia esetén kialakuló oedema a gégebemenet szintjében okozhat elzáródást. Gégegörcs (laryngospasmus) alakulhat ki felső légúti - mechanikus ingerlés, vagy valamilyen idegentest, gáz, gőz irritáló hatása következtében.
Ha bármilyen légúti akadályt tapasztalunk, még ha részleges is (fenyegetett légút), annak a légút felszabadítása a lehetőségeinkhez mérten feltétlenül szükséges, ügyelve a művelet gyors végrehajtására. Mélyebben lévő, vagy egyszerűen el nem távolítható légúti idegentest gyanújában, ha a beteg nem képes beszélni, akkor 5 háti ütés és 5 Heimlich-féle műfogás kivitelezése a feladatunk felváltva, amíg az idegentest el nem távozik, vagy amíg a beteg eszméletét nem veszti. Eszméletvesztést követően mellkaskompressziók megkezdése javasolt. A szájüregben/légutakban lévő idegen anyag eltávolítása után az eszméletlen betegnek/sérültnek hanyatt fekvő helyzetben a légútjai továbbra is fenyegetettek, hiszen azt a tónustalan lágyszájpad és nyelv elzárhatja, illetve a fej/test tónustalan elfordulásával olyan disztorzió jöhet létre, ami szintén akadályozza a levegő áramlását.

A légút felszabadításához legegyszerűbb esetben tegyük egyik kezünket az illető homlokára, másik kezünket az álla alá, majd kíméletesen hajtsuk hátra a fejét, és egyidejűleg emeljük meg az állát. Amennyiben az elsősegély csomagunk tartalmaz oropharyngealis tubust (Guedel tubus, Mayo pipa) az eszköz behelyezésével a tónustalan nyelvgyök légútelzáródást okozó veszélye szintén elhárítható.
B: Légzés (Breathing)
Rendkívül fontos a légzésvizsgálat során nem csupán a légzés meglétét, hanem annak minőségét is vizsgálni. Normális légzésnek csak a nem nagyon gyér (azaz a 10 másodperc alatt legalább kétszer észlelhető), nem feltűnően, görcsösen erőlködő és nem csupán hörgésnek tűnő légzés tekinthető. A légzés vizsgálat folyamata nem csupán a légzést, hanem a légzéssel összefüggő egyéb testi elváltozásokat is figyeli. Tökéletlen légzés esetén a bőr megváltozik, elkékül/lilul úgynevezetten cianotikussá válik.
A bevezetővel összhangban a gyermekkori keringésmegállás leggyakrabban oxigénhiányos eredetű, így kezelésében elsődleges a mielőbbi 100% O2-vel történő hatékony lélegeztetés. Szerveink közül az agy hypoxia-tűrőképessége különösen alacsony. A sikeres újraélesztést követően a keringésmegállás („no-flow”) és az újraélesztés („low-flow”) állapotához képest a szervperfúzió és az oxigénellátottság rendeződik, így számolni kell a reaktív oxigéngyökök okozta károsodással és a hyperoxia egyéb kedvezőtlen hatásaival. Az oxigenizáció monitorozása a sürgősségi ellátásban pulzoximetriával (SpO2) történik, ami kórházon belül kiegészülhet egyéb (vérgáz, agyi oxigenizáció stb.) monitorozási lehetőségekkel. A súlyos állapotú gyermekekre érvényes legújabb európai ajánlással összhangban, amennyiben az oxigénszaturáció megbízhatóan mérhető, és a beteg keringése stabilizálódik, a 100% O2-vel történő lélegeztetést felváltja a célzott oxigénterápia, 94% és 98% közötti célszaturáció tartásával. Egyes ritka esetekben a beteg megszokott szaturációja ennél alacsonyabb - pl. krónikus tüdőbetegség esetén.
Az agyi keringés egyik legfontosabb szabályozója a vér artériás szén-dioxid tenziója, melynek normál értéke 35-45 Hgmm. Krónikus tüdőbetegség esetén a normál érték ennél magasabb lehet, melyet a szervezet metabolikusan kompenzál. A szén-dioxid tenzió a percventilláció függvénye, melynek csökkenésekor hypercapnia, növekedése esetén pedig hypocapnia lép fel. Ahogy bármilyen súlyos agysérülés esetén, újraélesztést követően is kiemelten fontos a normális agyi perfúzió biztosítása. A szén-dioxid tenzió változásai (és az ennek megfelelő respiratorikus pH-eltérések) az agyi értónust szabályozzák, így súlyos hypocapnia esetén vazokonstrikció és ischaemia, súlyos hypercapnia esetén pedig vazodilatáció és hiperperfúzió alakulhat ki. A posztreszuszcitációs ajánlások korai légútbiztosítást, kontrollált lélegeztetést és szigorú normocapniát javasolnak, melynek monitorozása folyamatos kapnográfia (EtCO2) alkalmazásával, illetve vérgázanalízissel (PCO2) lehetséges.
C: Keringés (Circulation)
A keringés szintén a szöveti oxigenizáció, illetve tápanyagellátás és salakanyag elimináció alapvető feltétele. Az agy szövetei körülbelül 3-5 perc oxigénhiány után maradandó károsodást szenvednek, így keringésleállás (klinikai halál) esetén a beteg mihamarabbi újraélesztése, ezáltal a keringés valamilyen szintű fenntartása kiemelt fontosságú! Laikus elsősegélynyújtó szintjén a keringés meglétét nem szükséges közvetlenül vizsgálni, ugyanis a légzés hiánya keringésmegálláshoz, a keringésmegállás a légzés leállásához vezet. Ezért egyetlen, könnyen monitorozható paramétert, a légzést elegendő lesz vizsgálni újraélesztési igény esetén. Tehát a harmadik kategória elkülönítése valójában már a „B” vizsgálat során megtörténik. A fent leírtak szerint tehát a légzés hiánya esetén, a keringés hiányát is feltételezzük (C - nincs) így az egyetlen feladatunk, hogy azonnal újraélesztést kell kezdeni.
Az újraélesztést követő órákban gyakran észlelhető keringési instabilitás. Az újraélesztés hosszú távú kimenetelét és a terápiás hipotermia hatásait vizsgáló gyermekkori tanulmányok egyik egybehangzó megállapítása a sikeres újraélesztést követő hipotézió kedvezőtlen hatása a túlélésre és az idegrendszeri kimenetelre. A keringésmegállás utáni átmeneti myocardium-depresszió, a szisztémás ischaemia-reperfúzió talaján kialakuló vazodilatáció, vagy a keringésmegállást kiváltó alapbetegség (pl. sepsis) hipotéziót vagy hemodinamikai instabilitást okozhat. A súlyos állapotú gyermekek standard monitorozásának része a szoros vérnyomáskontroll (folyamatos invazív vagy intermittáló noninvazív vérnyomásmérés). Az Európai Újraélesztési Társaság (European Resuscitation Council, ERC) ajánlása alapján az életkori normál értékek 5-ös percentilis alatti tartomány kerülendő, lehetőleg az 50-es percentilis feletti értéket javasolt tartani.
Hipotézió, illetve a keringési instabilitás egyéb jeleinek észlelésekor korai intravénás vagy intraossealis folyadékbólus (alkalmanként 10 ml/kg cukormentes krisztalloid oldat), illetve helyi protokoll alapján vazoaktív kezelés megkezdése javasolt. A gyógyszeres keringéstámogatás részletes leírása a gyermekintenzív terápia tárgykörébe tartozik.
Semmelweis oktatóvideók - Csecsemő újraélesztése
| Vazoaktív szer | Jellemző kezdő dózis (µg/kg/perc) |
|---|---|
| Adrenalin | 0,05 - 0,1 |
| Noradrenalin | 0,05 - 0,1 |
| Dopamin | 5 - 10 |
| Dobutamin | 5 - 10 |
D: Idegrendszer (Disability)
Az idegrendszer és a tudatállapot vizsgálata az már alapvető életfunkciók (légzés/keringés) vizsgálatát követi. Bizonyos kórképek esetén az agy sérüléseire kell gondolnunk, ilyenkor pedig rendkívül fontos az időkritikus kórképek felismerése, menedzselése illetve a beteg/sérült óvatos, precíz összhangban végzett mozgatása. Amennyiben az áldozat reagál és légútjai nem fenyegetettek, meg kell kezdenünk a tudatállapot, valamint az idegrendszer vizsgálatát. Ilyenkor elsődlegesen az agy sérüléseire/betegségeire utaló jeleket keresünk. A sérülések legtöbb esetben a fej vagy gerincvelő sérüléseikor keletkeznek.
A sikeres újraélesztést követően észlelt tünetegyüttes (PCAS) egyik legfontosabb eleme az idegrendszer sérülése. Sikeres újraélesztést követően a kritikus állapotú, lélegeztetett, szedált betegnél az idegrendszeri tünetek felmérése korlátozott értékű. Ugyanakkor bármilyen egyértelmű kóros neurológiai tünetet (góctünet, meningeális izgalmi jel), valamint a korhoz adaptált Glasgow Coma skálát vizsgálnunk és dokumentálnunk kell. A GCS paraméterei közül legfontosabb prognosztikus tényező a motoros skála.
A GCS összpontszáma 3 és 15 között változhat, a leírásnál pedig fel kell tüntetni az egyes kategóriákra külön-külön adott pontokat (pl. E4V5M6). A GCS-nél kevésbé kifinomult és részletes, de egyszerűbben megjegyezhető az AVPU skála:
- A: Alert (Éber)
- V: Verbal (Szóbeli ingerre reagál)
- P: Pain (Fájdalomingerre reagál)
- U: Unresponsive (Nem reagál)
Fontos dokumentálni a pupillák tágasságát és reakcióképességét is, azonban a keringő nagy mennyiségű katecholamin miatt közvetlenül az újraélesztés után ez még nem informatív. Lényeges az ágymelletti vércukorszint-meghatározás és annak követése. Egyéb okból kritikus állapotú gyermekekhez hasonlóan 6-10 mmol/l közötti célérték elfogadható, hypoglykaemia esetén azonban azonnali intravénás glükózpótlás szükséges. A hyperglykaemia ebben az időszakban a keringő katecholaminok és glükokortikoidok miatt gyakori, spontán rendeződik. Az újraélesztett gyermek esetében a görcsroham a korai idegrendszeri károsodás oka és következménye is lehet, mindenképpen korán és agresszívan kezelendő. Konvulziót kiváltó egyéb fiziológiai okok (hypoxia, hypoglykaemia, hyponatraemia) kezelése mellett protokollnak megfelelő gyógyszeres görcsgátlás szükséges. Gyakoriak a klinikailag nehezen megítélhető és gyógyszeres kezelésre rezisztens myoclonusok, valamint a motoros konvulzióval nem járó, csak az EEG-n látható nonkonvulzív görcsök is.
E: Egyéb (Exposure/Environment)
Tulajdonképpen a minden további teendőket jelenti. Ilyenkor vizsgáljuk meg, hogy van-e még egyéb ellátandó kisebb látható sérülés, és azt, ha szükséges, ellátjuk. Megfigyeljük a beteg/sérült hőmérsékletét, ha nincs lázmérő, akkor tapintással akár, ugyanis jelentős, életveszélyes testhőeltolódást határozottan érezzük a kezünkkel, akár lehűlésről, akár extrém izommunka okozta felmelegedésről van szó. Fontos megtudnunk, ha van rá lehetőség, a beteg/sérült kórelőzményét. Pl.: Egy cukorbeteg ember nem csak agyödémától, hanem a cukorbetegségétől is lehet zavart. Ezen a ponton nem feledkezhetünk meg a hőkonzerválásról, akár tűző nap, akár zord környezeti hőviszonyok vannak. Egy sérült beteg kihűlése sokszorosára növeli a halálozást, az alvadási faktorok funkciója romlik, a vérzés és a vérveszteség tovább növekszik. Ellenkező esetben hőguta vagy nagy meleg esetén mobilizáljuk árnyékba, gondoskodjunk a hűtésről és a sugárzásos felmelegedéstől óvjuk (pl. nedves ruhával).
A sikeres újraélesztést követő órákban gyakori a láz, amely a szakirodalom alapján egyértelműen káros a sérült agyra nézve. Logikus következtetés lehet tehát a testhőmérséklet-csökkentés kedvező hatása, amelyet baleset kapcsán kihűlt (pl. vízben elmerült), keringésmegállást elszenvedett betegek elhúzódó újraélesztése utáni jó kimeneteléről szóló esetleírások is alátámasztanak. Később állatkísérletekben ennek patofiziológiai alapjait is meghatározták: a terápiás hipotermia protektív hatása az agyi oxigénfogyasztás és metabolizmus csökkentésén, a reperfúziós károsodás, sejtmembrán- és mitochondrialis diszfunkció csökkentésén, az agyi görcsküszöb növelésén alapul. A perinatalis intenzív centrumok hosszú évek óta bizonyítottan hatásos gyakorlata a perinatalis asphyxiát átélt újszülöttek terápiás hipotermiás kezelése, melynek során a lélegeztetett, szedált újszülöttet egy termosztáttal működő hűtőmatraccal 72 órán keresztül 33-34 °C-os testhőmérsékletre hűtik le.
Komplex újszülött- és csecsemővizsgálat
A klinikákon született babákat a lehető leghamarabb, még az adott intézményben neonatológus vagy gyermekgyógyász szakorvos vizsgálja meg, ezen kívül megkapják a kötelező BCG-oltást, elvégzik a kötelező szűréseket, hogy egészségesen térhessen haza a baba és az anyuka is. A baba megszületését követő 24 órán belül megtörténik a legtöbb szükséges vagy kötelező vizsgálat, így egyebek mellett ellenőrzik a testi fejlettséget, a különböző testjáratok átjárhatóságát, valamint fontos az esetlegesen jelenlévő fejlődési rendellenességek korai felismerése. Célzottan szűrik a veleszületett anyagcsere-betegségeket.
Életkorhoz kötött szűrővizsgálatok, az első négy nap:
- Teljes fizikális vizsgálat: a bőr, nyak, mellkas, szív, tüdő, has, hát, nemi szervek, végtagok, gerinc és csípő vizsgálata, a testjáratok átjárhatósága.
- Testtömeg, testhossz, fejkörfogat mérése.
- A fejlettség meghatározása, a fejlődési rendellenességek kiszűrésére.
- Ideggyógyászati vizsgálat.
- Csípőficam szűrés.
- Érzékszervek működésének vizsgálata (hallás objektív vizsgálata, látás vizsgálata).
- PKU teszt - anyagcsereszűrés.
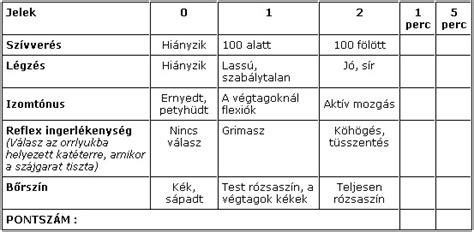
Apgar-teszt
Az újszülött állapotának felmérésére szolgáló vizsgálat, ennek eredményét egy pontrendszer értékeli. A vizsgálat során 5 szempont szerint pontozzák az újszülöttet:
- Appearance = megjelenés → bőrszín
- Pulse = pulzus → szívfrekvencia
- Grimace response → reflexek, válaszreakciók
- Activity → izomtónus
- Respiration → légzésfrekvencia
Ez az egyik legelterjedtebb vizsgálati módszer az újszülöttek pontozására. Ennek során a baba 1 perces, 5 perces, majd 10 perces életkorában megnézik az 5 paramétert, majd ezeket pontozzák 0-1-2-ig terjedő skálán. Minél jobb az adott paraméter, annál nagyobb pontszámot kap. A teszt eredménye általában 7 és 10 pont közé esik az egészséges újszülöttnél, a kevesebb mint 7 pont pedig azt jelzi, hogy a csecsemőnek orvosi beavatkozásra van szüksége, például légzéstámogatás vagy a szívverés megfigyelése indokolt.
Anyagcsereszűrés
A veleszületett anyagcsere-rendellenességek kiszűrése érdekében történnek laboratóriumi vizsgálatok a klinikán. A hazai protokoll előírja a babák ez irányú kötelező szűrését a fenilketonúria, a galaktozémia és a biotinidáz-hiány (BTD), valamint több betegség esetében.
- A biotinidáz-hiány következményei lehetnek a fejlődési hiány, halláscsökkenés, a látóideg degeneratív betegsége, légzési problémák, rohamok. A tünetek alattomosan fejlődnek ki a csecsemőkorban.
- Galaktozémia esetében a szervezet nem tudja lebontani a tejcukor összetevőjét, a galaktózt, ezért a tejjel táplált és időben nem kiszűrt csecsemők életkilátásai igen rosszak.
- A fenilketonúria egy örökletes anyagcsere-betegség, amelynek következtében a szervezet nem képes lebontani a fenil-alanin nevű aminosavat. A táplálékkal bevitt aminosav felhalmozódva a szervezetben káros következményekkel járhat az agy fejlődésére, mentális visszamaradottságot okozhat.
Nagyon fontos, hogy az újszülötteknél már pár napos korukban elvégezzék a PKU tesztet, amely egyetlen vérvételt jelent csupán: vért vesznek a kisbabától egy apró tűvel, úgy, hogy megszúrják a baba sarkát, majd a vért szűrőpapírra csepegtetik, ezt pedig laboratóriumban tesztelik.
Mi történik otthon?
A baba és anyukája hazaengedése előtt meg kell győződni arról, hogy megfelelően táplálja-e a mama az újszülöttjét, minden a legnagyobb rendben van-e. A kötelező BCG-oltást is ekkor kapja meg a csecsemő, hogy védettséget szerezzen a mycobaktérium által okozott gennyes agyhártyagyulladás és a TBC ellen. Korai hazaengedéskor pedig fontos a K-vitamin-pótlása. A neonatológus szakorvos a születés után 6 hetes koráig követi és ellenőrzi a csecsemőt, majd ezután csecsemő- és gyermekgyógyász szakorvos végzi a gondozást. A baba hazaérkezése után a védőnő, illetve a házi gyermekorvos is meglátogatja a családot.
tags: #abcde #betegvizsgalat #ujszulott