Országszerte nagy várakozás előzte meg a várandósgondozás nyártól bevezetett új rendszerét, amely a júlistól hatályos rendelet értelmében világos, nyomon követhető, egyértelmű felelősségi szabályokat megállapítva arra is lehetőséget teremtett, hogy a nők szülésznőre bízzák terhességük gondozását. Szeptember elsejétől ez is hatályos már, a Szülészet, Nőgyógyászat, Asszisztált reprodukció Tagozat ugyanis elkészítette, a társzakmák jóváhagyták és a szaktárca ki is adta azt az ajánlást, amelynek alapján a nők besorolhatók.

A Besorolás Rendszere és a Kockázati Csoportok
Az ajánlás értelmében a terhesség megállapításakor a szülész-nőgyógyász három dokumentumot ad át a várandósnak. Az új szisztémában a terhességet megállapító orvos - aki dolgozhat akár a magánszektorban is - az erről szóló igazolás kiadását követően a várandóst a lakóhelye vagy a tartózkodási helye szerint területileg illetékes védőnőhöz irányítja; a védőnő pedig kiadja a várandósgondozási könyvet. A családorvos, a védőnő és a szakorvos is elvégzi a kockázat-besorolást, amire azért van szükség, mert júliustól a magas kockázatú kismamát csak szakorvos gondozhatja, az alacsony kockázatú kismamákról azonban „gondoskodhat” szülésznő is.
A várandós gondozás során felelőst kell megnevezni, és regisztrálni kell a gondozási könyvben annak a személynek a nevét, akik felelős lesz a várandós asszony állapotáért.
Magas Rizikójú Terhességek
Magas rizikócsoportba kell sorolni a várandóst, ha 40 évesnél idősebb vagy 18 évesnél fiatalabb; ha a várandósság kora a jelentkezéskor 14 hét feletti; ha a nőnek előzőleg négy vagy több szülése volt, illetve ha különféle betegségeket, állapotokat ismernek fel nála. Ilyenek a rendszeres alkohol- vagy drogfogyasztás, a dohányzás, a HIV, a Hepatitis B, C vírusfertőzés, az STD; az, ha a nő várandósság előtti testtömegindexe (BMI) 18 alatti vagy 30 feletti. Emelt a rizikó krónikus hypertonia, szív- és érrendszeri megbetegedés, endokrin betegség (diabetes, hyperthyreosis, hypothyreosis, policisztás ovárium), cukorbeteg, krónikus gastrointestinalis, máj- vagy tüdőbetegség, vesebetegség, asthma bronchialé vagy idegrendszeri és (kezelést igénylő) pszichiátriai megbetegedés (pl. sclerosis multiplex, epilepszia, szkizofrénia, depresszió, pánikbetegség) esetén. Gondot jelenthet a haematológiai, autoimmun betegség, a daganatos betegség, az örökletes genetikai betegségek, az iker vagy többes várandósság, a fenyegető vetélés, a korábbi vetélés, a korábbi koraszülés, a korábbi, méhen végzett műtét (pl. császármetszés), de ide tartozik a korábbi magzati retardáció, a korábbi gesztációs diabétesz vagy az, ha a korábbi gyermek 4500 grammnál nagyobb súllyal született. A nők nagyjából 20-30%-a tartozik ebbe a kategóriába.

Magas Kockázatú Terhességi Kockázati Tényezők/Okok
A nő életmódja, valamint számos, már meglévő egészségügyi probléma és fejlemény hozzájárulhat ahhoz, hogy a terhesség magas kockázatúnak minősüljön. Néhány gyakori kockázati tényező, amely növelheti a magas kockázatú terhesség esélyét, a következők:
- Magas vérnyomás
- Epilepszia
- Anémia
- Thrombocyta-rendellenességek
- Cukorbetegség
- Genetikai rendellenességek (rokonházasságok)
- Neurológiai rendellenességek
- Vesebetegség
- Májbetegség (sárgaság)
- Szív problémák
- Jóindulatú daganatok (mióma)
- Rákok
- A tüdő állapota
- Asztma
- Lupus
- Húgyúti fertőzések
- Szexuális úton terjedő betegségek
- Vérzési zavarok vagy menstruációs rendellenességek
- Meddőségi kezelések (sikertelen eljárások) vagy ikerterhesség vagy alacsony placentanövekedés
- Korábbi C-szekciók
- Korábbi abortuszok
- Személyes szokások, mint például a dohányzás, az alkoholfogyasztás vagy bizonyos drogok használata
- Jelentősen alul- vagy túlsúly a terhesség alatt
- Életkor, különösen, ha az anya 20 évnél fiatalabb vagy 35 évesnél idősebb
- Méhproblémák, például rendellenes alak
- Hormonális változások vagy már meglévő menstruációs rendellenességek
- Rossz prenatális táplálkozás
- Gyengeség a méhnyakban vagy rövid méhnyak
- A koraszülés története
- Genetikai betegségben, például Down-szindrómában szenvedő gyermek korábbi születése
- Terhes több magzattal (ikrek, hármasikrek)
- Bármilyen autoimmun rendellenesség
Magas Kockázatú Terhességi Tünetek
A magas kockázatú terhesség tüneteit gyakran nehéz megkülönböztetni a tipikustól terhességi tünetek. Számos oka és kapcsolódó tünet lehet. A magas kockázatú terhesség alatt a nők tüneteket tapasztalhatnak a terhességét befolyásoló állapottól/betegségtől függően.
- A cukorbeteg terhes nőknél előfordulhat IUGR (intrauterin növekedési korlátozás) vagy extrém súlycsökkenés.
- Alacsony vérlemezkeszám
- Súlyos fájdalom vagy görcsök az alsó hasban
- Egyes betegek vérszegénységben szenvednek
- A D- és B12-vitamin hiánya problémákat okozhat
- A korábbi C szakaszos terhességek fennállnak a veszélye méhen kívüli terhesség
- Kontrollálatlan vérzés vagy kóros vérzés olyan betegeknél, akiknél korábban C szakaszon átesett betegek vagy abortuszon esett át
- Észrevehető változások a látásban, beleértve a homályos látást
- Csökkent magzati mozgás
- Tartós fejfájás
- Hangulati rendellenességek
- Fájdalmas égő érzés vizelés közben
- Tiszta, vizes folyadékváladék, élesztőfertőzéshez hasonló
- Gyakori összehúzódások
- Magas vérnyomás
Alacsony Rizikójú Terhességek
Alacsony kockázatú a várandósság, ha nem áll fenn olyan tényező, amely az anya egészségét vagy a magzat fejlődését hátrányosan befolyásolhatja. A gondozást alacsony rizikójú várandósság esetén védőnő vagy szülésznő is, magas rizikójú várandósság esetén kizárólag szakorvos végezheti.

Szülés előtti tanfolyam - 1. rész: Szülés előtti
Veszélyeztetett Terhesség: Felismerés és Kezelés
A veszélyeztetett terhesség fogalma elsőre ijesztő lehet és természetesen fokozott figyelmet, tudatosságot és együttműködést igényel, azonban az orvostudománynak hála, ma már a legtöbb nehézségre rendkívül korán fény derül. Ebből eredően pedig időben megtanulhatja a kismama, hogy melyek a legfőbb óvintézkedések, amelyeket be kell tartani, így várandóssága akár zavartalan is lehet. A veszélyeztetett terhes kategória célja lehet a megelőzés, amennyiben korábbi problémák miatt szükséges a nagyobb figyelem, illetve történhet az aktuálisan magasabb kockázati tényezők jelenléte okán is.
Miből Adódhat a Veszélyeztetett Terhesség?
Orvosi szempontból a veszélyeztetett terhességek közé soroljuk a vártnál magasabb kockázattal járó várandósságokat. Utóbbi arra utal, hogy nagyobb az esély egyes szövődmények, problémák kialakulására, mivel adott tényezők, körülmények nem a legmegfelelőbbek. Számos kismamát már az első védőnői vagy szülész-nőgyógyásznál tett látogatás során veszélyeztetett kategóriába sorolnak, hiszen adataikat felvéve egyértelművé válik a kockázat ténye. Amikor igazolódik a terhesség ténye, a kismamának sokféle kérdésre választ kell adni az életmódjával, egészségével, korábbi orvosi beavatkozásaival, gyógyszerallergiáival kapcsolatban. Ennek egyik oka többek között felmérni, hogy a kockázati tényezők alapján szükséges-e a várandósság figyelmesebb gondozása.
- Életkor: 35 éves kor felett a várandós nő automatikusan ebbe a kategóriába kerül. A szervezetet a 30-as évek második felében már jobban igénybe veszi egy várandósság, több a genetikai rendellenesség, valamint nagyobb a komplikáció esélye. A kockázati arányt befolyásolja az is, hogy hányadik gyermekét várja a kismama, hiszen a szervezet emlékszik a megelőző szülésekre, ezért ebben a korosztályban előnyben lehet az, aki nem az első terhességét éli meg.
- Korábbi terhességek és meddőségi kezelések: Ha a kismamának volt egy, vagy több vetélése, netán magzatkori szülése, halva szülése, abban az esetben szintén az első perctől a veszélyeztetett kategóriába kerül. Szintén ez történik, ha koraszülés, vagy hosszan tartó meddőségi kezelés, illetve nehéz teherbeesés előzte meg a várandósságot.
- Policisztás ovárium szindróma (PCOS): Napjainkban nagyon gyakori betegség a PCOS, amely szintén nehezíti a fogantatást, illetve magas kockázatú tényezőt jelent. A nők körülbelül tizedét érintő probléma, a policisztás oválium szindróma azért veszélyes, mert megnöveli a korai vetélés esélyét.
- Többes terhesség: Amennyiben a kismama ikreket vár, szintén kiterjedtebb gondozást igényel. Az egypetéjű ikreknél közös a méhlepény, míg a kétpetéjű magzatok esetében, bár különálló burokban növekednek, szintén előbb elöregszenek a méhlepények.
- Terhességi diabétesz és magas vérnyomás: Terhességi diabétesz esetén a cukorbetegséghez hasonló állapotok a várandósság alatt alakultak ki, és általában a szülés után nem is tapasztalhatóak. A magas vérnyomás szintén lehet várandósság alatt kibontakozó probléma, amely indokolja az odafigyelést.
Rendszeresen Elérhető Értékelés és Szűrés
A részletes felmérés megmondja a probléma természetét, segít a diagnózis felállításában és konkrét kezelési javaslatokat dolgoz ki. Minden nagy kockázatú esetet az első prenatális vizsgálat során azonosítanak, lehetőleg a terhesség első trimeszterében.
Pozitív terhességi teszt után érdemes minél előbb felkeresni a nőgyógyászt, hiszen már az első ultrahang is ad információt arról, hol tart a várandósság, és minden a megfelelő ütemben zajlik-e. Minden trimeszterben, így az első három hónapban is vannak kötelező vizsgálatok, amelyeket el kell végeztetni, ezekből kiszűrhető például egy esetlegesen a szervezetben jelenlévő fertőzés, kezdődő cukorbetegség, vagy akár vashiány, vérszegénység.
A védőnőnél tett látogatások szintén kötelező jellegűek, ezek során mindig lezajlik a testsúlymérés, a vérnyomás ellenőrzése, a vizelet ph-jának vizsgálata, valamint a későbbiekben akár a magzat szívhangjának ellenőrzése. A szülész-nőgyógyásznál végzett havi ultrahang során pedig a méhszáj vizsgálatára is sor kerül. Amennyiben megállapították a veszélyeztetett terhességet gyakoribb, többféle vizsgálatra is szükség lehet, mint egy zavartalan várandósság esetén. Bár alapvetően a protokoll része, akár alapvető vérnyomásproblémák, akár túlzott vizesedés, vagy cukorbetegség esetén érdemes a terhességi hízást folyamatosan követni, valamint a vérnyomásértékeket gyakran szemmel tartani.
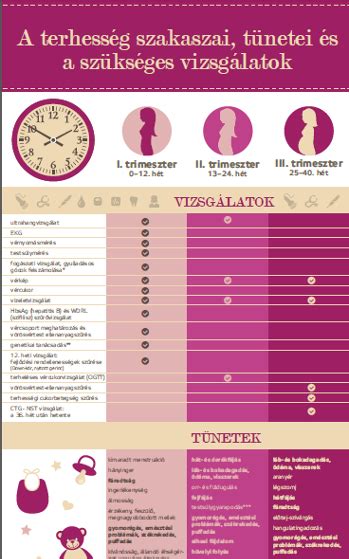
Egy zavartalan várandósság esetén minden trimeszterben egy vérvétellel számolhat a kismama, valamint a második trimeszter során a terhességi cukorszint ellenőrzésére. Amennyiben súlyosabb probléma, kórelőzmény áll fenn, az orvos kérheti a sűrűbben végzett laborvizsgálatokat. A méhnyak és a méhszáj állapotát számokkal írja le a szülész-nőgyógyász. Az első szám a méhnyak vastagságát, a második, harmadik, negyedik szám pedig a külső, középső és belső méhszáj nyitottságát. Ha a magzat elhelyezkedésével, a köldökzsinór helyzetével, a méhlepény állapotával merül fel probléma, akkor a magzati szívhangvizsgálatot gyakrabban javasolják majd, akár szakrendelőben, védőnőnél, akár otthoni körülmények között is. A magzatmozgásokat az NST - azaz nonstressz teszt - segítségével követik nyomon. Erre zavartalan esetben a 37. héttől kerül sor.
A várandósgondozás során rendszeresen laborvizsgálat (vérkép-, májfunkció-, vesefunkció-, TSH- és vizeletvizsgálat, hepatitisz- és szifiliszszűrés, vércsoport-meghatározás és vörösvérsejt-ellenanyagszűrés, a szénhidrát- és vasháztartás paramétereinek ellenőrzése) történik. Terheléses vércukorvizsgálat (OGTT: vércukorszintmérés reggel, evés-ivás előtt és 75 g glukózt tartalmazó ital elfogyasztása után 120 perccel) a 24-28. héten, a terhességi cukorbetegség emelkedett kockázata esetén a 16. héten javasolt. Ultrahang-szűrővizsgálatok a 11-13., illetve a 18-20., a 30-32. és a 36-38. terhességi héten ajánlottak. Fogászati szűrővizsgálat szintén ajánlott, ha nem volt az elmúlt fél évben. A Streptococcus B-szűrés a 35-36.héten történik, pozitív eredmény esetén szüléskor antibiotikumot kell adni, amellyel megelőzhető a súlyos újszülöttkori szövődmények többsége. 37. életév felett fogant terheség esetén genetikai tanácsadás javasolt. A 2014-ben kiadott, terhesgondozásról szóló rendelet értelmében a 38. héttől javasolt a magzati szívműködés vizsgálata kardiotokográffal (CTG / NST - non-stress test). 20-30 percen át regisztrálják a magzati szívműködést (megfelelő keringés esetén a magzat szívfrekvenciája nő, amikor mozog).
Azonnali Orvosi Segítséget Igénylő Tünetek
Előfordulhatnak persze akut tünetek, amelyekkel azonnal orvoshoz kell fordulni és ezek megjelenése alapján állapít meg veszélyeztetett terhességet az orvos. Amennyiben vérzést tapasztalunk, nem biztos, hogy súlyos probléma áll fenn, mégis minden esetben orvost kell keresni. Bár a terhességgel főleg az utolsó időszakban járhat kismértékű vizesedés, azonban, ha nagy mértékben, visszerekkel együtt tapasztalható, szintén konzultálni kell szakemberrel. Emellett intő jelnek kell tekinteni, ha csak az egyik végtag dagad, mert a háttérben sok esetben állhat mélyvénás trombózis. Bár lehetnek ártalmatlan tünetek, a görcsöket és összehúzódásokat is komolyan kell venni. Amennyiben korai szakaszban jelentkezik, tehát vetélés vagy koraszülés lehetősége áll fenn, és rendszeres, erős fájdalmak tapasztalhatóak, azonnal szükséges segítség. A várandósság elején a beágyazódást is kísérhetik apróbb görcsök, valamint az anyagcserefolyamatok lassulása is okozhatja a görcsöszerű kellemetlen fájdalmat. A veszélyeztetett terhesség legfőbb kockázata a koraszülés, amely általában kis súlyú újszülött világra jöttével jár, és további orvosi segítséget igényel a kisbaba számára.
Életmód és Megelőzés
A veszélyeztetett terhességet az orvos állapíthatja meg, ebben az esetben pedig igazolással a munkavégzés alól is felmentheti a kismamát, akinek ágynyugalomra lesz szüksége. Akad, akinek csak visszafogottabban kell élnie a hétköznapokat, más számára folyamatos ágyban maradást rendelnek el, illetve az is előfordulhat, hogy a kórházban kell maradni megfigyelés alatt. Egyes esetekben gyógyszerekkel is segítik a minél egészségesebb állapot fenntartását.
A veszélyeztetett terhességet természetesen nem minden esetben lehet megelőzni, hiszen akadnak olyan fizikai problémák, amelyekre kevés ráhatásunk van, vagy épp egyáltalán nem tudjuk befolyásolni őket. Igazán fontos összetevő, hogyha ideális testsúllyal vágunk bele a gyermekvállalás időszakába, és nem a várandósság idején kell erőfeszítéseket tennünk, hogy kompenzáljuk a túlsúly okozta nehézségeket. Mértéktartó, változatos táplálkozás kulcsfontosságú az anya egészségi állapota, fizikai teherbíróképessége és mentális jólléte kapcsán egyaránt. Bár a táplálkozás alapvető, ha az egészségről beszélünk, legalább ennyire fontos a vitaminok, ásványi anyagok pótlása. Kismamaként fontos a rendszeres mozgás, és amennyiben az orvos nem teljes ágynyugalmat rendel el, és engedélyezi a laza sétákat, ezt semmiképpen ne vegyük ki a napi rendünkből. Adjuk meg a testnek, léleknek, amire vágyik: ha több pihenést igénylünk, ne szégyenkezzünk. Természetesen a terhesség nem azt jelenti, hogy nem élhetünk kedvteléseinknek, csupán elővigyázatosabbnak kell lennünk. Repülni szabad, de 2-3 órás utakat érdemes betervezni inkább, és óránként egy kis sétával frissíteni a keringést. Úti célnak ne a legkalandosabb helyeket válasszuk, bizonyosodjunk meg arról, hogy tudunk kitől és honnan segítséget kérni, ha szükséges lenne. Az alapos szűrővizsgálatok, kontrollok egyszerre adnak biztonságot és kapaszkodót, hogy megelőzzük és orvosoljuk a problémákat.

Tápálkozási Tanácsok Várandósság Alatt
A várandósság alatti táplálkozásra vonatkozóan rengeteg tanácsot olvashatunk magazinokban, weboldalakon. Hangsúly az étkezés változatosságán van. Aki régóta szeretne egészségesebb étrendre váltani, új motivációt nyerhet a várandósság okán. Előnyben részesítendőek a friss, megbízható eredetű zöldségek és gyümölcsök, a fehérje- és rostdús ételek, kerülendőek az egyszerű cukrok, a telített zsírsavak. Előzzük meg az elhízást a gyermekvárás időszakában is! Javasolt naponta többször kis adagokat fogyasztani, odafigyelni a megfelelő folyadékbevitelre és arra, hogy a testsúlygyarapodás a várandósság alatt átlagosan ne haladja meg a havi 1 kilogrammot. Túlsúlyos várandósoknak célszerű ennél is kevesebbre törekedni, hiszen az elhízás számos anyai és magzati betegség (pl. terhességi cukorbetegség, preeclampsia) kockázatát növeli.
A konyhai higiéniára is kiemelten fontos figyelni:
- Mossuk meg alaposan a kezünket szappannal és meleg vízzel élelmiszerekkel való foglalatoskodás előtt, vécéhasználat és házi állatok ellátása után! Ha hússal dolgozunk, ne érjünk közben a szemünkhöz, szánkhoz! Hámozás előtt gondosan, folyó vízzel mossuk meg a zöldségeket, gyümölcsöket.
- Forró, tisztítószeres vízzel mossuk el a vágódeszkát, az edényeket, még jobb, ha mosogatógépet használunk. Az ételhulladékot azonnal töröljük fel, a hűtőszekrényt rendszeresen mossuk ki forró vízzel, majd töröljük szárazra.
- A vásárlás és az előkészületek során, valamint készételként is tartsuk külön a húsokat, a tenger gyümölcseit és a zöldségeket, gyümölcsöket. Külön vágódeszkát használjunk a húsokhoz és a zöldségekhez.
- Alaposan főzzük meg az ételeket, a megfelelő főzési hőmérsékletet hőmérővel ellenőrizzük. A tojást főzzük keményre. A maradékokat fogyasztás előtt hevítsük legalább 70 fokra, a leveseket forraljuk fel.
- Rendszeresen ellenőrizzük, hogy a hűtőszekrényben a hőmérséklet ne haladja meg a 4, a fagyasztóban a -18 fokot. A baktériumok szaporodása szempontjából a veszélyzóna a 4-60 fok. A felengedésre szánt húst a hűtőben tároljuk. A romlandó ételeket azonnal tegyük a hűtőbe vagy fagyasszuk le. A 2 óránál hosszabb ideig szobahőmérsékleten hagyott romlandó élelmiszert dobjuk ki (nyári hőségben ez 1 óra).
Kerülendő Élelmiszerek és Fertőzések
A Listeria monocytogenes egy a levegő útján is terjedő baktérium, amely a hűtőszekrényben szaporodhat. A leggyakoribb fertőzésforrások: fogyasztásra kész saláták, nem pasztőrözött tej, illetve ebből készült termékek, baromfihús. Betegség kialakulása ritka még fertőzött élelmiszer fogyasztása esetén is. Enyhe esetekben gyomorrontással (hányás, hasmenés), influenzaszerű tünetekkel (hányinger, láz, fejfájás, izomfájdalom) jár. Tünetmentes hordozás esetén is átjuthat a méhlepényen, és megfertőzheti a magzatot vetélést okozva.
A Toxoplasma gondii egy egysejtű élősködő. Fertőzésforrás lehet a gyakran említett macskaalmon kívül a nyers hús (beefsteak), a nem pasztőrözött tej, a nyers tejből készült sajtok (gomolya), a mosatlan zöldség-gyümölcs, a főzés közbeni kóstolgatás. Vadhúsokban gyakran mutatható ki, azonban fagyasztás során elpusztul. Szervezetünkbe por belélegzésével is bekerülhet. A vékonybél fertőzését követően az agyba, a tüdőbe, a májba és a szembe kerülhet. Felnőtteknél tünetmentes a fertőzés, vagy enyhe influenzaszerű tünetek jelentkeznek. Tünetmentes esetekben is átjuthat a méhlepényen, és megbetegítheti a magzatot vetélést, halvaszületést, újszülöttkori agyvelőgyulladást okozva. Az első trimeszterben 10%, a harmadikban 75% a valószínűsége annak, hogy az anya átadja a fertőzést magzatának. Terhesség előtti szeropozitivitás esetén (a vérben keringő Toxoplasma-ellenes antitestek mutathatóak ki) kicsi az esélye a magzati fertőzésnek, de nem kizárt. A 20 év feletti magyar nők 10%-a fogékony, azaz még nem találkozott az immunrendszere a kórokozóval, tehát védtelen vele szemben. Megelőzése érdekében ételeinket főzzük legalább 70 fokon, elkészültük előtt ne kóstolgassunk! Kerüljük a füstölt, sózott, pácolt élelmiszereket. Ne fogyasszunk nem pasztőrözött tejet! Étkezés előtt, nyers húsok kezelését követően alaposan mossunk kezet! Evés előtt mossuk és hámozzuk meg a zöldségeket, gyümölcsöket! terhesség esetén ne fogadjunk otthonunkba új macskát, a meglévőt ne engedjük a szabadba, az alomtálcát lehetőleg más ürítse, ha ez nem lehetséges, használjunk kesztyűt, maszkot, és alaposan mossunk utána kezet!

Halak fogyasztása esetén érdemes betartanunk néhány szabályt: a nyers hal: férgeket, baktériumokat, vírusokat tartalmazhat, ezért a sushi kerülendő! Legkevesebb higany a lazacban, a makrélában, a heringben, a szardíniában és a pisztrángban van. A mogyoróval kapcsolatban nincs egyetértés: egyesek terhesség alatti fogyasztásakor méhen belül kialakuló túlérzékenységet tulajdonítanak neki, mások tolerancia létrejöttét feltételezik. Méz: a botulismus veszélye ellenőrizetlen eredetű termékeknél magas lehet. Máj: mértékkel fogyasszuk, mert felmerült az A-vitamin-előalakok magzatkárosító hatása. Koffein: nem igazolódott káros hatása, de napi 200 mg a javasolt maximum.
Sport és Testmozgás Várandósság Idején
Minden olyan sporttevékenység megengedett a terhesség alatt, amelyet a kismama korábban is rendszeresen végzett, nem javasolt azonban fokozott fizikai megterheléssel járó új sportágak kipróbálása. Akik terhességük előtt is rendszeresen mozogtak, heti 3-6 alkalommal nyugodtan tarthatnak 30-60 perces edzéseket. Csak addig edzzünk, amíg jól esik! Értendő ez az egyszeri alkalmakra és a terhesség egész időtartamára vonatkozóan is. Amikor már gyorsabban kell kapkodni a levegőt, elérkezett a pihenés ideje. Jóga során kerülendő a levegő hosszú benntartása, a drasztikus hátrahajlás, a törzscsavarás és a hason fekvés. Kifejezetten ajánlott a kismamajóga és a kismamatorna, ahol kifejezetten várandósoknak összeállított gyakorlatsorokat végezhetünk.
Fürdés, Úszás Terhesség Alatt
Az úszásnak, fürdésnek nincs káros hatása a terhességre, érdemes azonban kerülni a túl hideg és a túl meleg (30 fok feletti) vizet, mert méhösszehúzódásokat okozhatnak. Természetesen ne menjünk be kétes tisztaságú medencébe. A szabályos működéshez előírt feltételeknek megfelelő strandokon és uszodákban elméletileg nem lehet probléma. A termálfürdőket, a vizes székeket ajánlatos azonban elkerülni, mert ilyen helyeken előfordulhatnak olyan kórokozók, amikre a várandós nők érzékenyebbek.
Munkavégzés a Terhesség Alatt
Már a gyermekvállalás tervezésekor, de legkésőbb amint a babavárás bizonyosságot nyer, érdemes átgondolnunk, hogy addig végzett munkánk biztonságos-e a terhesség, a magzat szempontjából, érnek-e minket munkahelyünkön olyan kémiai, fizikai vagy biológiai hatások (vegyszerek, ionizáló sugárzás, fertőzésforrás), amelyek veszélyt jelenthetnek a magzatra. Mindenképp javasolt foglalkozás-egészségügyi szakember (üzemorvos) felkeresése, szükség esetén a munkakör módosítása.
Speciális Egészségügyi Állapotok és a Terhesség
Antifoszfolipid Szindróma (APS)
Az APS, azaz antifoszfolipid szindróma egy véralvadási zavar, ami gyakran áll a meddőség és a vetélések hátterében. Főként 40 éves korú nők érintettek. A betegséggel megnövekedett véralvadási hajlam jár, aminek következménye a fokozott trombusképződés. A trombózis előfordulhat végtagokban, tüdőben (tüdőembólia), szívben (infarktus) de akár agyi érelzáródást is okozhat. Sokszor nőknél már csak akkor derül ki a probléma, mikor megtörténik a magzati elhalás. Az antifoszfolipid antitest jelenléte meddőséget is okozhat, és előfordulhat, hogy még asszisztált reprodukciós eljárásokkal sem jön létre sikeres terhesség. A kezeletlen véralvadási gond közel 90%-os magzati veszteséggel járhat, de ha időben felismerjük a bajt, a kockázat csökkenthető. Megfelelő, orvosi ellenőrzés mellett alkalmazott véralvadásgátló kezeléssel, amelyet már a terhesség tervezésekor el kell kezdeni, majd a várandósság és a gyermekágy időszaka alatt is folytatni szükséges, az APS-ben szenvedő nők is nagy eséllyel kihordhatják a terhességet.
Policisztás Ovárium Szindróma (PCOS)
A PCOS policisztás ovárium szindróma nőknél igen gyakori hormonális rendellenesség, amely gyakori okozója lehet a meddőségnek. Első sorban felborult hormonháztartás jellemzi, ami a rendszertelen, vagy elmaradó ovulációhoz és menstruációhoz vezet, így nehezítve a teherbeesést. Nehezítő tényezője a babavállalásnak, de nem kizáró tényező, hiszen nem lehetetlen a teherbeesés PCOS esetén. A jó hír, hogy gyógyszer nélkül is, megfelelő életmódkezeléssel, ugyanakkor szükség esetén gyógyszeres terápiával és rendszeres orvosi ellenőrzéssel azonban a kockázatok jelentősen csökkenthetők, és a PCOS-sel élő nők többsége is sikeresen kihordhatja terhességét. Az egyik legfontosabb kulcs az életmódváltás. A kiegyensúlyozott, alacsony glikémiás indexű étrend, a rendszeres közepes intenzitású testmozgás, heti két alkalom könnyedebb izomerősítés javítja az inzulinérzékenységet és segíthet a hormonális egyensúly visszaállításában. A testsúlycsökkentés is jelentős befolyással van a betegség alakulására, hiszen már 5-10%-os testsúlycsökkentés is javíthatja az ovulációt és így a teherbeesés esélyét. Emellett gyakran szükséges orvosi kezelés is, hiszen IR esetén az inzulinérzékenyítő gyógyszerek javasoltak, ciklus felborulás esetén hormonális terápia jöhet szóba, valamint ovulációindukció jöhet szóba. Emellett kiemelten fontos a rendszeres nőgyógyászati és endokrinológiai ellenőrzés, hogy az esetleges eltéréseket időben felismerjék és kezeljék.
Cukorbetegség Terhesség Alatt
Igen, cukorbetegen is lehet gyermeket vállalni, de kizárólag megfelelő gondozás mellett. Ha megfelelően kezelt a betegség, és fokozottan figyelünk mind az anya és mind a magzat egészségére, akkor a terhesség biztonságosan kivitelezhető. A cukorbetegségnek két típusa ismert, amikor veleszületett, 1-es típusról beszélünk, és amikor szerzett, 2-es típust említjük. Illetve, amikor terhesség alatt alakul ki, az úgynevezett terhességi cukorbetegség. A terhesség alatt diéta, rendszeres vércukor-ellenőrzés, szükség esetén inzulinkezelés, valamint gyakori orvosi kontroll segít a megfelelő egyensúly fenntartásában. Terhességi cukorbetegség esetén sokszor elegendő az étrendi és életmódbeli változtatás, de bizonyos esetekben itt is szükség lehet gyógyszeres kezelésre, ezért fontos a rendszeres orvosi konzultáció. Megfelelő gondozással a legtöbb cukorbeteg kismama egészséges gyermeket hozhat világra, ugyanakkor a szülést követően is fontos az utánkövetés, mivel a későbbi 2-es típusú cukorbetegség kialakulásának kockázata emelkedett maradhat.
Magas Vérnyomás Terhesség Alatt
A magas vérnyomással együtt fennálló terhesség fokozott kockázatú állapotnak számít, amely különös odafigyelést igényel a már meglévő (krónikus) hipertónia esetén, illetve a várandósság alatt kialakuló terhességi magas vérnyomás esetén is. A nem megfelelően kezelt vérnyomás növeli a szövődmények esélyét, ilyen például a preeclampsia, azaz terhességi toxémia, a méhlepény keringési zavara, a magzati növekedési elmaradás, a koraszülés, valamint súlyos esetben a méhlepény idő előtti leválása. Az anya szempontjából is kockázatot jelenthet, mivel nő a szív- és érrendszeri terhelés, illetve a szervi szövődmények kialakulásának esélye. A felismerés a rendszeres vérnyomásméréssel történik. Emellett laborvizsgálat is fontos, amiben fontos a fehérjeürítés ellenőrzése, ami a preeclampsia egyik figyelmeztető jele lehet. A kezelés célja az anya vérnyomásának biztonságos szinten tartása és a magzat megfelelő fejlődésének biztosítása. Enyhébb esetekben életmódbeli változtatások is sokat segíthetnek, de gyakran szükség van kifejezetten terhesség alatt is adható vérnyomáscsökkentő gyógyszerre. A kismamát ilyenkor szorosabb ellenőrzés alatt tartják, gyakoribb vizsgálatokkal (ultrahang, CTG), hogy időben felismerjék az esetleges szövődményeket.
Autoimmun Betegségek és a Terhesség
Autoimmun betegség mellett is teljesen lehetséges a sikeres teherbeesés, bár ezek az autoimmun kórképpel járó állapotok fokozott odafigyelést és előzetes tervezést igényelnek. Autoimmun kórképekben, ilyenek például a pajzsmirigybetegségek, lupus vagy más szisztémás betegségek, az immunrendszer működése eltér a normálistól, ami hatással lehet a teherbeesésre és a várandósság lefolyására is. Normál esetben a terhesség egy különleges immunológiai állapot, amelyben az anya szervezete, immunrendszere „elfogadja” a babát, annak ellenére, hogy az genetikailag részben teljesen idegen az immunrendszernek. Ez egy finoman szabályozott folyamat, amelyben az immunrendszer nem kikapcsol, hanem áthangolódik, és alkalmazkodik a várandósság sajátos igényeihez. Autoimmun betegségek esetén nem arról van szó, hogy a szervezet egyszerűen „kilöki” a magzatot, hanem inkább arról, hogy az immunrendszer működése felborulhat, és nem megfelelően szabályozott válaszokat adhat, a rendszer megzavarodik. Ennek következtében fokozott gyulladásos állapot alakulhat ki, bizonyos autoantitestek érinthetik a méhlepényt vagy annak keringését, illetve romolhat a lepény vérellátása, ami a magzat fejlődésére is negatív hatással lehet. Ez nem klasszikus kilökődési reakció, mint például szervátültetésnél, hanem egy „félrehangolt” immunválasz, amely közvetve növelheti a vetélés, a beágyazódási zavar vagy más terhességi szövődmények kockázatát. Sok esetben egyébként jól kezelhető, de fontos, hogy megfelelően tájékozottak legyünk a témában. Kiemelten fontos, hogy a terhesség lehetőség szerint nyugalmi (remissziós) állapotban következzen be, amikor a betegség jól kontrollált. A várandósság alatt rendszeres nőgyógyászati és szakorvosi (pl. immunológiai, endokrinológiai) ellenőrzés szükséges, mivel a betegség aktivitása változhat, és a kezelés beállítását is módosítani szükséges. Nem minden korábban alkalmazott gyógyszert szabad szedni terhesség alatt, ezért a terápiát előzetesen felül kell vizsgálni kezelőorvossal. A kezelés célja az anyai betegség egyensúlyban tartása úgy, hogy közben a magzat fejlődése is zavartalan legyen.
Szívbetegségek Terhesség Alatt
Már a fogantatás előtt, illetve a teljes várandósság alatt szoros kardiológiai és nőgyógyászati gondozás szükséges. A babavárás során az anya keringési rendszere nagy átalakulásokon megy keresztül. Nő a vértérfogat, a szívfrekvencia és a szív terhelése, ami egészséges nőkben is természetes, szívbetegség esetén azonban tüneteket provokálhat vagy ronthatja az állapotot, bizonyos esetekben, de nem mindnél. Népbetegségnek számító gyakori probléma lehet a magas pulzus, vagyis tachycardia, amelyet sok esetben már meglévő szívbetegség, ritmuszavar vagy a terhesség fiziológiás változásai is fokozhatnak. Ennek kezelésében bizonyos esetekben béta-blokkolók alkalmazása szükséges, amelyek lassítják a szívfrekvenciát és csökkentik a szív terhelését. Ezek közül több készítmény orvosi konzultációt követően biztonságosan alkalmazható babavárás alatt, azonban a dózis beállítása és a magzati növekedés ellenőrzése kiemelten fontos, mivel egyes béta-blokkolók befolyásolhatják a magzati szívfrekvenciát és ritkán a növekedést is. A szívbeteg kismamák esetében a gyógyszeres kezelés mindig egyénre szabott. Bizonyos szerek folytathatók, másokat viszont a terhesség előtt le kell cserélni, mivel nem mindegyik biztonságos a magzatra. A kezelés célja a stabil keringési állapot fenntartása, a szövődmények megelőzése és a szív túlterhelésének elkerülése.
Asztma Terhesség Alatt
Az asztma önmagában nem jelenti azt, hogy ne lehetne biztonságos terhességed, de fontos, hogy a betegség jól kontrollált legyen a várandósság alatt, mert a kezeletlen vagy rosszul kezelt asztma már kockázatot jelenthet a babára nézve is. Ha az asztma nincs megfelelően beállítva, és gyakran alakul ki légszomj vagy oxigénhiány, az a babánál oxigénhiányként jelentkezik, ami növelheti a magzati növekedési elmaradását, a koraszülés kockázatát, az alacsony születési súlyt, illetve súlyos esetben a terhességi szövődmények kockázatát. A szteroid tartalmú inhalátorok (inhalációs kortikoszteroidok) a terhesség alatt is általában biztonságosnak számítanak, és alapvető szerepük van az asztma fenntartó kezelésében. Ezek a gyógyszerek helyileg, a tüdőben hatnak, és nagyon kis mennyiség jut belőlük a véráramba, ezért a magzatra gyakorolt hatásuk nagyon minimális. A legtöbb esetben az orvosok kifejezetten azt javasolják, hogy a terhesség alatt ne hagyják abba a rendszeres inhalációs kezelést, mert a kezeletlen asztma sokkal nagyobb kockázatot jelent, mint maga a gyógyszer. Az asztma kezelése terhesség alatt általában ugyanazokon az alapelveken nyugszik, mint azon kívül, nem szükséges egyéb plusz beavatkozás. Rendszeres inhalációs terápia, szükség esetén hörgőtágítók használata, és szoros orvosi kontroll javasolt, de ez általában is javasolt, nem csak a terhességnél.